După 11 săptămâni de gestație, fătul este suficient de dezvoltat pentru a permite o analiză detaliată a anatomiei sale. Această etapă este crucială pentru depistarea precoce a modificărilor specifice asociate anomaliilor cromozomiale. În timp ce unele organe, precum inima, sunt complet formate structural și funcțional, altele, precum plămânii și sistemul nervos central (inclusiv creierul), continuă să se dezvolte semnificativ pe parcursul sarcinii.
În această perioadă, fătul capătă aspectul unei ființe umane, deși craniul poate fi proporțional mai mare decât la adult. Mișcările corpului și ale membrelor devin vizibile, oferind o imagine completă a dezvoltării fetale.
Metode Tradiționale și Noi de Screening
Metoda tradițională de screening pentru sindromul Down s-a bazat pe vârsta maternă, recomandând gravidelor peste 35 de ani testări invazive precum amniocenteza sau biopsia de trofoblast. Cu toate acestea, această abordare presupunea testarea invazivă a unui procent semnificativ de femei (15-20%) și avea o rată de detecție sub 50%, deoarece majoritatea sarcinilor afectate proveneau de la mame mai tinere. În contextul creșterii medii a vârstei gravidelor la nivel mondial, au fost dezvoltate metode de screening mai eficiente.
Fundația pentru Medicină Materno-Fetală (FMF) a dezvoltat o metodă de screening bazată pe mai multe variabile, considerată cea mai eficientă datorită studiilor extinse și a celei mai mari baze de date de cercetare:
- Vârsta maternă.
- Dozarea nivelului seric a doi produși placentari: fracția liberă a ß-hCG și PAPP-A (proteina plasmatică asociată sarcinii).
- O ecografie realizată între săptămâna 11+0 zile și 13+6 zile de sarcină, cu o lungime cranio-caudală a fătului între 45 și 84 mm. Această ecografie include:
- Măsurarea translucenței nucale (TN), care reprezintă colecția de lichid din regiunea posterioară a gâtului fetal.
- Examinarea prezenței osului nazal și a palatului dur fetal.
- Măsurarea frecvenței cardiace fetale (FHR).
- Evaluarea fluxului sangvin prin valva tricuspidă a cordului fetal (prezența sau absența regurgitării) și în ductul venos (prezența sau absența undei „a”).
Această nouă metodă de screening are ca scop reducerea numărului de gravide supuse testelor invazive de la aproximativ 20% la sub 3%, crescând în același timp rata de detecție a sindromului Down și a altor anomalii cromozomiale de la sub 50% la peste 95%.
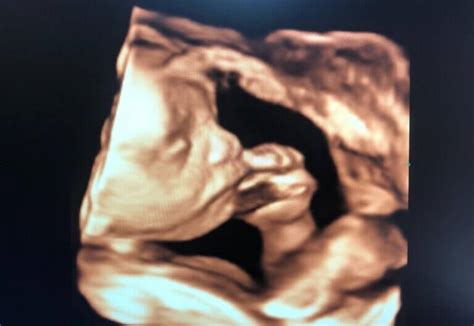
Metode de Efectuare a Ecografiei de Morfologie Fetală
După 11 săptămâni și 0 zile de gestație, ecografia de morfologie fetală se poate realiza, în majoritatea cazurilor, pe cale abdominală. Totuși, anumite condiții, precum poziția fetală, mișcările fetale, grosimea peretelui abdominal matern (stratul adipos sau cicatrici ecogene) sau poziția uterului (uter retroversat), pot împiedica vizualizarea corectă. În aceste situații, se poate recurge la examinarea pe cale transvaginală, care oferă o rezoluție a imaginii net superioară, deși cu o mobilitate redusă a sondei.
Performanța optimă a screening-ului este influențată de momentul efectuării: diferența dintre valorile normale și patologice ale markerilor serici, precum și dintre translucența nucală (TN) normală și cea anormală, este mai mare la 10-11 săptămâni decât la 13 săptămâni. Cu toate acestea, acuratețea ecografiei este mai bună la 12-13 săptămâni.
Prin urmare, cea mai indicată abordare combină dozările hormonale efectuate în săptămânile 10-11 cu ecografia realizată în săptămâna 12. Această sincronizare este, de asemenea, influențată de legislația multor țări privind limita legală pentru întreruperea sarcinii, poziția fetală favorabilă examinării și frecvența mișcărilor fetale.
Parametrii Evaluați în Cadrul Dublului Test
1. Translucența Nucală (TN)
Translucența nucală (TN) reprezintă o colecție de lichid localizată în regiunea cefei fetale, sub piele. Incidența anomaliilor cromozomiale este corelată cu mărimea TN, nu cu aspectul acesteia. Măsurarea TN a fost sugerată de studiile inițiale ale lui Langdon Down, care a observat un exces de piele în regiunea cefei la persoanele cu sindrom Down.
Pentru o măsurare corectă a TN, sunt necesare următoarele condiții:
- Vârsta gestațională între 11+0 și 13+6 săptămâni, cu o lungime cranio-caudală (CRL) de 45-84 mm.
- Imaginea ecografică mărită, astfel încât capul și toracele superior fetal să ocupe întregul ecran.
- Obținerea unei secțiuni medio-sagitală perfectă a profilului fetal.
- Poziția neutră a fătului, cu capul pe aceeași linie cu coloana vertebrală. O hiperextensie a gâtului poate duce la o valoare fals crescută a TN, iar o flectare poate rezulta într-o valoare fals scăzută.
- Distincția clară între pielea fetală și amnion.
Aceste criterii, cunoscute drept criteriile Fetal Medicine Foundation (FMF), au fost stabilite de Profesorul Kypros Nicolaides și echipa sa. TN a fost primul marker ecografic pentru sindromul Down descris în 1992.
În general, o valoare a TN sub 3 mm este considerată normală. Totuși, există o relație directă între lungimea fătului și grosimea TN: pe măsură ce fătul crește, TN normală poate crește ușor. Prin urmare, valoarea TN nu este interpretată izolat, ci raportată la dimensiunea fătului și plasată pe o curbă de variație.
O TN crescută este asociată cu un risc mai mare de anomalii genetice și poate fi cauzată de diverse mecanisme, inclusiv defecte cardiace, congestie venoasă, anemie fetală sau hipoproteinemie. Este important de reținut că TN crescută nu este un marker specific pentru sindromul Down, ci poate fi asociată cu peste 50 de alte afecțiuni, inclusiv alte boli cromozomiale, malformații cardiace și structurale, boli genetice rare sau chiar poate reprezenta o variantă normală.
O TN crescută poate indica, de asemenea, un risc crescut de moarte fetală intrauterină. Măsurătorile efectuate în afara intervalului de referință (11+0-13+6 săptămâni) nu pot fi interpretate corect, iar o TN crescută la 12-13 săptămâni poate părea normală dacă este măsurată după 14 săptămâni, mascând o posibilă situație gravă.
2. Frecvența Cardiacă Fetală (FHR)
În sarcina normală, FHR crește de la aproximativ 110 bpm la 5 săptămâni de gestație până la 170 bpm la 10 săptămâni, apoi scade progresiv la aproximativ 150 bpm la 14 săptămâni. Pentru măsurarea FHR sunt necesare:
- Obținerea unei secțiuni transversale sau longitudinale a cordului.
- Utilizarea Doppler-ului pulsat pentru a obține 6-10 cicluri cardiace în timpul repausului fetal.
- Calcularea automată a FHR de către programul ecografului.
În cazul trisomiilor, apar modificări ale FHR: în sindromul Down (trisomia 21), FHR este ușor crescută în aproximativ 15% din cazuri; în trisomia 18, este ușor scăzută sub percentila 5 în 15% din cazuri; iar în trisomia 13, este semnificativ crescută în 85% din cazuri.
3. Osul Nazal
Osul nazal, porțiunea osoasă de la rădăcina nasului, se vizualizează ecografic ca o linie albă sub piele, formând o imagine asemănătoare semnului „=”. Absența vizualizării osului nazal la 11-14 săptămâni este asociată cu un risc crescut de sindrom Down (60-70% dintre feții afectați) și alte aneuploidii (1-3% dintre feții genetic normali pot avea osul nazal nevizibil).
Pentru evaluarea osului nazal sunt necesare aceleași condiții ca și pentru măsurarea TN, cu mențiunea că transductorul trebuie plasat paralel cu direcția nasului. Se evidențiază trei linii: linia superioară (piele), linia inferioară (osul nazal, mai groasă și ecogenă) și o a treia linie anterioară osului nazal (vârful nasului).
4. Ductul Venos
Ductul venos este un vas de sânge intrauterin care permite trecerea sângelui oxigenat de la placentă direct în vena cavă inferioară. Fluxul sangvin prin ductul venos este dependent de starea de oxigenare a fătului, funcția inimii și hemodinamica hepatică.
Evaluarea fluxului prin ductul venos necesită:
- Vârsta gestațională între 11+0 și 13+6 săptămâni, CRL 45-84 mm.
- Fătul în stare de repaus.
- O mărire adecvată a imaginii, astfel încât abdomenul și toracele fetal să ocupe întregul ecran.
- Utilizarea Doppler-ului color pentru vizualizarea venei ombilicale, ductului venos și cordului fetal.
- Reglarea parametrilor Doppler pentru o imagine clară și evidențierea undei „a”.
Aspectul undei „a” (pozitivă/absentă - normal; inversată/retrogradă/negativă - anormal) este crucial. Unda „a” retrogradă este găsită la aproximativ 3% din feții euploizi, dar la 65% din feții cu trisomie 21 și 55% din feții cu trisomie 18 sau 13.
Unda „a” retrogradă este asociată cu un risc crescut de:
- Defecte cardiace: Prevalența defectelor cardiace majore este de aproximativ 4 la 1.000 la feții euploizi. Riscul este crescut dacă TN este mărită, iar dacă unda „a” este retrogradă, riscul este și mai mare.
- Moarte fetală: Riscul de oprire în evoluție a sarcinii este de aproximativ 2%. Prevalența undei „a” retrograde este mai mare la sarcinile care se opresc în evoluție.
Dacă unda „a” a ductului venos este retrogradă, este necesară monitorizarea creșterii fetale și a fluxului în arterele uterine.
5. Fluxul prin Valva Tricuspidă
Valva tricuspidă, situată între atriul drept și ventriculul drept, contribuie la circulația unidirecțională a sângelui. Evaluarea fluxului prin această valvă este, de asemenea, un marker important în screening-ul prenatal.
Markerii Serici și Rolul Lor
Dublul test (sau testul combinat) implică determinarea în plasma maternă a doi hormoni eliberați de placentă: PAPP-A și free β-hCG (gonadotropina corionică umană - subunitatea beta liberă).
- PAPP-A (proteina plasmatică asociată sarcinii): Nivelurile serice cresc odată cu vârsta gestațională. Un nivel scăzut al PAPP-A este asociat cu anomalii cromozomiale ale fătului (trisomie 21, 18, 13).
- Free beta-hCG: Considerat un marker relevant pentru afecțiunile genetice în trimestrul I. Sindromul Down sau triploidia de origine paternă se asociază cu niveluri crescute de free β-hCG, în timp ce sarcina cu sindrom Turner are niveluri normale, iar trisomia 13 sau 18, precum și triploidia de origine maternă, au concentrații scăzute.
Markerii serici PAPP-A și beta-hCG pot detecta sindromul Down în aproximativ 63% din cazuri. Combinați cu parametrii ecografici (ex. mărimea translucenței nucale), șansele de detecție a sindromului Down cresc la 86%.
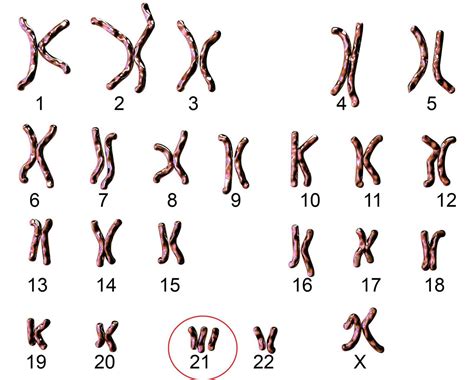
Interpretarea Rezultatelor și Recomandări
Rezultatele dublului test sunt exprimate în MoM (multiplu de mediană) pentru markerii serici și translucența nucală. Aceste date, împreună cu variabilele materne (vârsta, greutatea, etnia, fumatul, diabetul), sunt folosite pentru a calcula riscul de apariție a anomaliilor cromozomiale.
Interpretarea valorilor de referință:
- Sindrom Down: Limită de risc 1/250.
- Trisomie 18: Limită de risc 1/100.
- Trisomie 13: Limită de risc 1/100.
Un rezultat cu risc scăzut (sub limitele indicate) sugerează o probabilitate minimă de anomalii genetice. Un rezultat cu risc crescut (egal sau mai mare decât limitele) indică o șansă crescută de anomalii cromozomiale.
Este esențial de reținut că testele de screening nu pun un diagnostic. Un rezultat pozitiv indică un risc crescut și necesită investigații suplimentare, precum amniocenteza sau biopsia de vilozități coriale, care sunt teste diagnostice invazive, dar oferă un grad sporit de certitudine.
În cazurile de suspiciune crescută, se poate recomanda testarea prenatală neinvazivă (NIPT), care analizează ADN-ul fetal din sângele matern și oferă o precizie superioară testului combinat.
Screeningul de trimestrul I - diferenta dintre dublu test si NIPT
Când și Cum se Efectuează Dublul Test
Dublul test se efectuează între săptămânile 11 și 14 de sarcină, ideal în săptămâna a 12-a. Cele două etape, ecografia și testul de sânge, trebuie realizate în aceeași zi sau la maxim 24 de ore distanță.
Indicatii specifice pentru realizarea dublului test:
- Gravide cu vârsta peste 35 de ani.
- Gravide cu antecedente de sarcini cu aneuploidii sau trisomii.
- Orice gravidă, indiferent de vârstă, pentru evaluarea riscului.
Testul este neinvaziv, necesitând doar o probă de sânge venos, recoltată fără a fi necesară pregătire specială (a jeun). Rezultatele sunt eliberate, în general, în maxim 3 zile lucrătoare.
Prin utilizarea informațiilor din testul de sânge și ecografie, medicul poate estima dacă riscul de anomalii cromozomiale ale fătului este mic, moderat sau ridicat, ghidând astfel deciziile privind monitorizarea sarcinii și investigațiile suplimentare.