Importanța Screeningului și Diagnosticului Prenatal
Screening-ul prenatal reprezintă o componentă esențială a îngrijirii prenatale, oferind informații valoroase despre starea de sănătate a fătului în curs de dezvoltare. Acesta permite furnizorilor de asistență medicală să identifice potențiale riscuri atât pentru mamă, cât și pentru făt. Există o varietate de metode de screening disponibile, incluzând examinări ultrasonografice, testări prenatale neinvazive (NIPT) și markeri biochimici.
În cadrul îngrijirii prenatale, sunt testate diverse afecțiuni, precum nașterea prematură, preeclampsia, diabetul gestațional, restricția de creștere fetală, anomaliile cromozomiale, trombofilia, infecțiile și bolile tiroidiene. Cu toate acestea, un test de screening de o importanță deosebită în timpul sarcinii este cel pentru anomaliile congenitale, care afectează aproximativ 2% dintre nou-născuți.
Metode de Screening pentru Anomaliile Genetice
Există mai multe metode de screening pentru anomaliile genetice. Ecografia din primul trimestru s-a dovedit a fi o metodă eficientă de screening pentru aneuploidii, cum ar fi trisomia 21. Screeningul ultrasonografic din primul trimestru trebuie să includă măsurarea translucenței nucale.
Este binecunoscută asocierea dintre dimensiunile crescute ale translucenței nucale și riscul pentru aneuploidii. Creșterea acesteia este asociată și cu alte anomalii genetice, precum și cu defecte structurale, cele mai frecvente fiind malformațiile cardiace, gastrointestinale și musculo-scheletice.
Screeningul Combinat din Primul Trimestru
Screeningul combinat din primul trimestru, efectuat între săptămânile 11-13+6 de gestație, presupune revizuirea istoricului medical și a vârstei materne, evaluarea translucenței nucale și măsurarea nivelurilor de beta-hCG și PAPP-A libere. Această metodă de screening poate detecta peste 90% din sarcinile cu trisomia 21 și aproximativ 95% din trisomiile 18 și 13.
Adăugarea altor markeri fetali, cum ar fi evaluarea osului nazal, evaluările Doppler ale canalului venos și a fluxului sanguin prin valva tricuspidă, ar putea crește și mai mult eficiența screeningului combinat din primul trimestru, cu o rată de detecție de 93-96%.
Screeningul Contingent
Screeningul contingent presupune împărțirea inițială a pacienților în 3 categorii în funcție de screeningul combinat tradițional: risc ridicat (≥1:50), risc intermediar (1:51-1:1000) și risc scăzut (≤1:1000). Pacienților cu risc ridicat li se oferă teste invazive, iar pacienții cu risc scăzut nu necesită teste suplimentare.
Screeningul Seric al Trimestrului II
Screeningul seric al trimestrului II include triplul test, care evaluează vârsta mamei în combinație cu nivelul seric matern de alfa-fetoproteină, estriol neconjugat și hCG. Un alt test de screening este screeningul cvadruplu, care include dozarea hCG, alfa-fetoproteină (AFP), inhibină A și estriol neconjugat. Acești parametri, în combinație cu vârsta maternă, rasa, greutatea, numărul de feți, prezența sau absența diabetului și vârsta gestațională, oferă o evaluare a riscului de sindrom Down, trisomie 13, trisomie 18 și defecte ale tubului neural.
Screeningul cvadruplu are o rată de detecție de 82%, cu o rată de rezultate fals pozitive de 5%.
Screeningul Integrat și Secvențial
Screeningul integrat presupune măsurarea translucenței nucale și dozarea proteinei plasmatice A asociate sarcinii în primul trimestru, urmate de efectuarea testului cvadruplu în trimestrul al doilea. Pacienta primește rezultatul doar după finalizarea tuturor analizelor.
Screeningul secvențial implică măsurarea translucenței nucale, b-hCG și PAPP-A în primul trimestru, urmată de testul cvadruplu în al doilea trimestru. Spre deosebire de screeningul integrat, pacientul primește rezultatul după prima serie de teste.
Testul Prenatal Non-Invaziv (NIPT)
Testul prenatal non-invaziv (NIPT) a devenit din ce în ce mai utilizat în ultimii ani, deoarece asigură evaluarea stării de sănătate a fătului fără a crea riscuri pentru acesta sau pentru mamă. ADN-ul fetal în circulație liberă, derivat din celulele trofoblastice ale placentei, devine detectabil începând cu săptămâna a 4-a de gestație. Cu toate acestea, nivelurile care permit testarea tulburărilor monogenice sunt atinse la 6-7 săptămâni de gestație.
NIPT este un test de screening pentru aneuploidie și nu un test de diagnostic. Acest test are o sensibilitate de 99,3% în depistarea sindromului Down, 97,4% în detectarea sindromului Edwards și 97,4% în depistarea sindromului Patau.

Screeningul Anomaliilor Fetale Structurale
Screeningul pentru anomaliile fetale structurale a fost realizat tradițional în trimestrul al doilea, dar multe anomalii structurale pot fi diagnosticate între săptămânile 11 și 14 de gestație.
Anomaliile Cardiace Congenitale
Anomaliile cardiace congenitale sunt cele mai frecvente malformații structurale, afectând 8 din 1000 de copii. Deși majoritatea sunt malformații minore, 3 din 1000 de feți vor fi afectați de o formă severă de patologie cardiacă.
Defectele Tubului Neural
Defectele tubului neural au a doua cea mai mare frecvență după anomaliile cardiace. Ecografia din primul trimestru a fost evaluată ca modalitate de screening pentru aceste anomalii, dar rata de detecție este mult mai mică decât la ecografia din trimestrul II.
Anomaliile Structurale Renale
Anomaliile structurale renale reprezintă 20% dintre anomaliile congenitale. Tractul urinar poate fi vizualizat ecografic de la 11 săptămâni, permițând identificarea mega-vezicii între 11-14 săptămâni de gestație. Ecografia din trimestrul II permite depistarea majorității anomaliilor renale cu o sensibilitate mai mare.
Agenezia renală bilaterală poate fi confirmată ecografic, evidențiind fosele renale libere și absența umplerii vezicii, însoțite de oligoamnios sau anidramnios sever.
Anomaliile Gastrointestinale
Ultrasonografic pot fi identificate și anomalii gastrointestinale: atrezie, stenoze, dublarea tractului gastrointestinal, tumori, chisturi, boli hepatice, splenice sau pancreatice.
Screeningul pentru Diabetul Gestațional
Diabetul gestațional este cea mai frecventă tulburare metabolică care complică sarcina. Creșterea prevalenței acestuia în ultimele decenii se corelează cu creșterea prevalenței obezității materne. Diabetul gestațional este definit ca diabetul diagnosticat în al doilea sau al treilea trimestru de sarcină, care nu a fost prezent înainte de sarcină.
Având în vedere numărul mare de gravide nediagnosticate cu diabet anterior sarcinii, pacientele cu factori de risc pentru diabet ar trebui testate la prima vizită prenatală folosind criteriile standard de diagnostic. Testele care pot fi utilizate includ glicemia la pacienții cu simptome de hiperglicemie, testul de toleranță la glucoză cu 75 g glucoză, hemoglobina glicozilată și glicemia a jeun.
Screeningul pentru diabetul gestațional se efectuează între săptămânile 24-28 de gestație. Pacientele cu diabet gestațional trebuie testate la 4-12 săptămâni după naștere pentru pre-diabet sau diabet folosind testul de toleranță la glucoză cu 75 g de glucoză. De asemenea, pacientele cunoscute cu antecedente de diabet gestațional ar trebui incluse în screeningul pe termen lung pentru pre-diabet și diabet.

Screeningul pentru Preeclampsie
Preeclampsia afectează 2-3% dintre sarcini și este o cauză globală majoră a mortalității și morbidității materne și fetale. Preeclampsia a fost definită anterior ca apariția hipertensiunii arteriale și a proteinuriei semnificative după 20 de săptămâni de gestație.
Se discută despre screeningul universal al preeclampsiei în timpul sarcinii, aplicabil tuturor pacienților din primul trimestru. Acesta implică un test combinat care include factori de risc materni și anumiți biomarkeri. Principalii factori de risc implicați în apariția preeclampsiei sunt reprezentați de nuliparitate, antecedente personale sau familiale de preeclampsie, hipertensiune cronică, diabet, colagenoză, rasa neagră, obezitate și trombofilie.
Cel mai eficient test combinat este cel care include factorii de risc materni, tensiunea arterială medie, nivelul seric al factorului de creștere placentară (PLGF) și indicele de pulsatilitate a arterei uterine (UTPI). Acest test poate prezice 90% din cazurile de preeclampsie cu naștere <32 săptămâni și 75% din cazurile de preeclampsie cu naștere <37 săptămâni.
Atunci când valorile PLGF și UTPI nu sunt disponibile, riscul poate fi calculat utilizând factorii de risc materni și tensiunea arterială medie, dar nu ar trebui calculat folosind doar factorii de risc. Când valoarea PAPP-A este măsurată în screeningul pentru aneuploidie, aceasta poate fi inclusă în evaluarea riscului de preeclampsie. Variațiile față de testul complet combinat duc la o performanță redusă de screening.
La pacienții cu risc crescut se recomandă suplimentarea cu calciu și aspirină în doze mici. Suplimentarea zilnică cu carbonat de calciu (1000-2000 mg/zi) și aspirină (50-150 mg/zi) s-a dovedit a fi eficientă în studii randomizate. Conform studiului ASPRE, administrarea de aspirină a dus la o reducere semnificativă cu 62% a incidenței preeclampsiei premature comparativ cu un placebo.
Boala Hemolitică a Fătului și a Nou-Născutului (HDN)
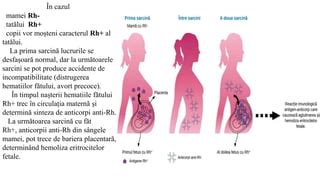
Boala hemolitică a fătului și a nou-născutului (HDN) este o afecțiune în care anticorpii imunoglobulinei G (IgG) materne distrug globulele roșii (RBC) ale fătului sau nou-născutului, ducând la hemoliză. HDN cauzată de aloimunizare afectează în principal grupele sanguine majore, inclusiv Rh, A, B, AB și O. Incompatibilitatea în sistemul Rh în sarcină este reprezentată de discordanța dintre antigenele eritrocitare materne și fetale aparținând grupului Rhesus (cel mai frecvent D, E, e, C și c).
Utilizarea postpartum a imunoglobulinei anti-D la pacientele cu Rh negativ a dus la o scădere a aloimunizării de la 16% la 2%. Toate femeile însărcinate trebuie testate pentru grupa sanguină și Rh la prima vizită prenatală. Pacienții Rh negativ ar trebui să fie testați pentru anticorpi anti-D. Dozarea anticorpilor trebuie repetată înainte de administrarea imunoglobulinei anti-D la 28 de săptămâni de gestație, postpartum și în orice eveniment cu risc de aloimunizare în sarcină.
Societatea Română de Obstetrică și Ginecologie recomandă screeningul pentru aloimunizarea Rh prin măsurarea nivelului de anticorpi anti-Rh la 20, 28 și 36 de săptămâni de sarcină.
Screeningul pentru Disfuncții Tiroidiene
Disfuncțiile tiroidiene sunt pe locul doi în ceea ce privește tulburările endocrine care afectează femeile de vârstă reproductivă. Incidența hipotiroidismului în sarcină este între 0,3 și 3% și este mai mare în regiunile cu deficit de iod. În America de Nord, tiroidita autoimună este principala cauză a hipotiroidismului în timpul sarcinii.
Hipertiroidismul matern este asociat cu o serie de efecte adverse asupra mamei și fătului, inclusiv preeclampsie, naștere prematură, insuficiență cardiacă și RCIU. ACOG nu recomandă screeningul universal pentru tulburările tiroidiene în sarcină, deoarece identificarea și tratamentul hipotiroidismului matern subclinic nu a îmbunătățit funcția cognitivă a nou-născutului.
Testarea funcției tiroidiene trebuie efectuată la pacienții cu antecedente personale sau familiale de tulburări tiroidiene, diabet de tip 1 sau suspiciune clinică de boală tiroidiană. Creșterea ușoară a volumului glandei tiroide nu este un criteriu suficient pentru screening, deoarece o creștere cu 30% a volumului glandei tiroide în timpul sarcinii este fiziologică.
Deoarece se estimează că 2-3% dintre gravide au hipotiroidism subclinic, diagnosticul corect nu poate fi pus fără screening sistematic. O meta-analiză recentă a demonstrat asocierea dintre tulburările tiroidiene în timpul sarcinii și riscul de a dezvolta tulburări neurologice (ADHD, epilepsie), tulburări cardiometabolice și respiratorii, precum și disfuncție tiroidiană în copilărie. Testele de screening utilizate sunt TSH și hormonii tiroidieni. Primul test de screening este TSH.
Prezența anticorpilor anti-peroxidaza tiroidiană sau a anticorpilor anti-tiroglobulină s-a dovedit a fi un factor de risc important pentru hipotiroidism în timpul sarcinii sau postpartum. Prin urmare, unii autori recomandă screeningul nu numai prin TSH, ci și prin anticorpi anti-peroxidază tiroidiană.
Screeningul pentru Nașterea Prematură
Nașterea prematură continuă să fie una dintre principalele cauze ale mortalității și morbidității perinatale la nivel global. Aproximativ 11% dintre copii se nasc prematur la nivel mondial.
O modalitate de screening pentru nașterea prematură este reprezentată de măsurarea cu ultrasunete a lungimii colului uterin. Un col uterin scurt în trimestrul al doilea este unul dintre cei mai puternici factori de risc pentru nașterea prematură. Măsurarea transvaginală a colului uterin este considerată standardul de aur, fiind sigură, fiabilă și reproductibilă atunci când este efectuată de personal calificat. Între 16-24 săptămâni, un col uterin cu o lungime mai mică de 25 mm este considerat scurt.
Prezența ecografică a unei zone hiperecogene dense la nivelul lichidului amniotic în apropierea deschiderii cervicale interne a fost numită sludge amniotic. Acesta s-a dovedit a fi un factor predictiv independent pentru nașterea prematură. Atunci când este combinat cu măsurarea lungimii cervicale, poate îmbunătăți rezultatele sarcinii.
Un studiu pe 181 de pacienți a demonstrat un risc crescut de naștere prematură recurentă asociat cu dilatarea canalului endocervical de 2-4 mm în timpul ecografiei endovaginale din trimestrul al doilea de sarcină, indiferent de lungimea cervicală.
În ultimii ani, a existat un interes crescut pentru dezvoltarea de noi tehnici de îmbunătățire a predicției nașterii premature. Indicele de consistență cervicală, determinat prin măsurarea diametrului colului uterin cu și fără presiune cervicală, s-a dovedit a fi un predictor comparabil cu lungimea colului uterin. Elastografia cervicală este propusă ca o posibilă metodă de screening în viitor, care poate fi combinată cu măsurarea colului uterin.
O altă modalitate de screening este reprezentată de fibronectina fetală, o glicoproteină din matricea extracelulară care se găsește în membranele amniotice, deciduă și citotrofoblast. Poate fi identificată în secrețiile vaginale și cervicale în toate sarcinile, dar valorile peste 50 ng/ml au fost asociate cu un risc crescut de naștere prematură.
Screeningul pentru Infecții în Sarcină
Deși majoritatea infecțiilor din timpul sarcinii au un impact minor, unele dintre ele pot afecta mama, fătul sau ambii. Infecția cu virusul rubeolei a fost prima asociată cu malformații congenitale. Înainte de introducerea vaccinului, virusul a provocat malformații la aproximativ 4/1000 de nașteri. Rata de transmitere verticală este cea mai mare în primul trimestru (80-90%) și scade de la 54% între 13-19 săptămâni la 25% după 20 de săptămâni de gestație. Peste 90% dintre mamele afectate de boală în primul trimestru vor naște copii cu malformații.
Ce este Diagnosticul Prenatal și de ce este Util?
Diagnosticul prenatal reprezintă totalitatea procedurilor de diagnostic care pot fi efectuate pentru a obține informații despre embrion sau făt. O afecțiune determinată genetic (în totalitate sau doar cu predispoziție genetică) apare la aproximativ 4% dintre nou-născuți.
Clasificarea Bolilor Genetice
Bolile genetice pot fi clasificate în:
- Boli genetice determinate de defecte cromozomiale (sindromul Down, sindromul Edwards etc.). Acestea pot fi identificate prin analiza cromozomilor fetali din biopsie de vilozități coriale, lichid amniotic sau sânge din cordon ombilical.
- Boli genetice determinate monogenic (defecte într-o singură genă). Se cunosc până acum aproximativ 5000 de boli genetice monogenice, pentru 1000 dintre ele fiind disponibile teste specifice de diagnostic molecular. Afecțiunile monogenice nu pot fi depistate prin cariotip (exemple: fibroza chistică, hemofilia, distrofia musculară Duchenne).
- Afectiuni poligenice/multifactoriale determinate de defecte în mai multe gene și de factori de mediu.
Centrul de Expertiză în Screening și Diagnostic Prenatal
În Centrul de Expertiză în Domeniul Screeningului și Diagnosticului Prenatal se realizează atât evaluarea riscului genetic, cât și testarea prenatală, acolo unde riscul este crescut. În cazurile în care se identifică un risc crescut, se vor efectua metode de diagnostic prenatal, cum sunt biopsia de vilozități coriale sau amniocenteza.
Aceste proceduri de diagnostic prenatal au rolul de a recolta celule fetale, care ulterior vor fi analizate în cadrul laboratorului de genetică, permițând astfel stabilirea unui diagnostic fetal de certitudine, acolo unde este cazul, sau confirmarea că fătul nu este afectat.
Proceduri de Diagnostic Prenatal
- Biopsia de vilozități coriale poate fi realizată începând cu săptămâna 11-12 de sarcină (trimestrul I). În prima zi în care ajunge proba în laboratorul de genetică se face un test rapid, QF-PCR, care poate identifica în numai 3 zile cele mai comune boli cromozomiale, cum sunt sindroamele Down, Edwards, Patau (trisomiile 21,18,13), precum și evaluarea cromozomilor de sex.
- Puncția amniotică poate fi făcută începând cu săptămâna 16 de sarcină (trimestrul al II-lea). Lichidul amniotic extras prin puncție transabdominală conține celule fetale, iar analiza lor va permite stabilirea diagnosticului fetal. Din lichidul amniotic pot fi efectuate aceleași analize genetice ca în cazul biopsiei de vilozități coriale, respectiv testul rapid și cariotipul fetal.
De asemenea, în cadrul cabinetului de genetică, pacientele beneficiază de consult genetic, pentru a înțelege ce informații pot aduce aceste testări și de a stabili, acolo unde este cazul, necesitatea unor teste de genetică mai aparte, adresate situațiilor particulare. Totodată, în cazul în care, ecografic, apar malformații complexe, care ridică suspiciunea unor boli genetice mai rare, se pot recomanda investigații suplimentare.
Amniocenteză și animație CVS
tags: #diagnostic #prenatal #proiect