Aproximativ 12 milioane de copii mor anual în țările în curs de dezvoltare, iar o treime din aceste decese sunt cauzate de pneumonii. Evaluarea modificărilor radiologice în dinamică are un rol major în stabilirea diagnosticului de pneumonie stafilococică. Scopul lucrării este de a sublinia dificultățile de diagnostic și tratament într-un caz de pneumonie stafilococică la copil.

Introducere
Pneumonia stafilococică reprezintă o formă particulară și adesea severă de infecție pulmonară, cauzată de bacteria Staphylococcus aureus. Această bacterie, omniprezentă în mediul nostru, poate invada plămânii, provocând o boală cu evoluție rapidă și potențial devastatoare. Această formă de pneumonie nu trebuie subestimată; ea este o cauză importantă de îmbolnăvire atât în comunitate, cât și în mediul spitalicesc, fiind frecvent o complicație a infecțiilor virale, în special a gripei.
Staphylococcus aureus este o bacterie gram-pozitivă, prezentă în mod normal pe pielea și mucoasele omului. Aproximativ 30% din populația sănătoasă este purtătoare a acestei bacterii pe piele sau în mucoasa nazală, fără a prezenta semne de boală, o stare numită colonizare. Cu toate acestea, în anumite condiții, această bacterie poate deveni patogenă și poate cauza o gamă largă de infecții, de la cele cutanate minore la infecții sistemice grave.
În mod normal, stafilococul auriu se găsește pe piele și mucoase la aproape toți indivizii. Nu provoacă infecții pe pielea sănătoasă. Când reușește să pătrundă în interiorul corpului, ajunge în țesuturile interne și în fluxul de sânge, putând determina infecții grave.
Context și definiție
Pneumonia stafilococică este definită ca o infecție a parenchimului pulmonar - țesutul funcțional al plămânului, format din alveole și căi respiratorii mici - cauzată de bacteria Staphylococcus aureus. Agresivitatea acestei bacterii face ca diferențierea de alte tipuri de pneumonie să fie o prioritate.
Contextul apariției sale este adesea o suprainfecție bacteriană după o boală virală, cel mai frecvent gripa.
Factori de risc
Nu oricine intră în contact cu stafilococul dezvoltă pneumonie. Anumiți factori pot crește susceptibilitatea la infecție:
- Infecție virală recentă: Gripa este cel mai cunoscut și periculos precursor.
- Boli pulmonare cronice: Boala pulmonară obstructivă cronică (BPOC), fibroza chistică sau astmul sever pot predispune la infecții pulmonare.
- Spitalizarea prelungită: Pacienții internați pentru perioade îndelungate prezintă un risc crescut de infecții nozocomiale.
- Sistem imunitar slăbit: Pacienții cu un sistem imunitar compromis, fie din cauza unor boli (leucemie, diabet zaharat), fie a tratamentelor imunosupresoare, sunt mai vulnerabili.
- Leziuni tegumentare: O soluție de continuitate la nivelul pielii, cum ar fi o incizie chirurgicală sau o leziune traumatică, poate facilita pătrunderea bacteriei.
- Dispozitive medicale: Necesitatea efectuării unui implant protetic (proteze ortopedice, valve cardiace) sau a tratamentelor care implică dializa pentru insuficiența renală în stadiu terminal.
- Contact cu purtători: Conviețuirea cu o persoană care prezintă colonizare la nivel nazal sau tegumentar cu S. aureus, îngrijirea bolnavilor cu stafilococie și utilizarea de droguri cu administrare intravenoasă constituie alți factori de risc.
- Statutul de purtător: Persoanele care lucrează în domeniul medical și sunt purtătoare sănătoase de S. aureus pot crește riscul de transmitere prin mobilizarea bacteriei de la nivelul mucoasei nazale pe suprafața tegumentelor.
Semne și simptome
Tabloul clinic al pneumoniei stafilococice poate debuta brusc și se poate agrava într-un ritm alarmant. Manifestările sistemice implică stare generală alterată, inflamație, febră și frisoane, la care se adaugă simptome specifice de organ/sistem în funcție de localizarea bacteriei în organism.
Simptomele specifice pneumoniei stafilococice includ:
- Debut brusc: Frisoane cu debut brusc, febră înaltă.
- Tuse productivă: Inițial seacă, devine rapid productivă, cu eliminarea unei spute (flegmă) groase, de culoare galben-verzuie.
- Dispnee: Dificultăți respiratorii.
- Durere toracică: Adesea prezentă.
În cazuri complicate, pot apărea necroză pulmonară, bacteriemie (diseminarea patogenului bacterian la nivel circulator), empiem și sepsis cu sau fără șoc.
Diagnostic
Stabilirea unui diagnostic cert și rapid este crucială. Procesul de diagnosticare implică mai multe etape:
- Anamneză și examen fizic: Medicul va purta o discuție detaliată cu pacientul despre debutul și evoluția simptomelor, istoricul medical (boli cronice, spitalizări recente) și posibilii factori de risc.
- Radiografie toracică: Este adesea prima investigație efectuată și poate evidenția focare congestive sau consolidări pulmonare.
- Tomografie computerizată (CT): Oferă imagini mult mai detaliate, fiind superioară radiografiei în detectarea complicațiilor precum pneumatocele, colecțiile pleurale sau necroza tisulară.
- Analize de sânge: O hemoleucogramă completă arată de obicei o creștere semnificativă a numărului de leucocite (leucocitoză) cu predominanța neutrofilelor. Markeri inflamatori (VSH, CRP) sunt, de asemenea, crescuți. Hemoculturile pot identifica prezența bacteriei în sânge.
- Cultură din spută: Recoltarea unei probe de spută este esențială. Proba este analizată în laborator pentru a izola S. aureus și a determina sensibilitatea la antibiotice (antibiograma).
- Analiza lichidului pleural: În cazul prezenței unei acumulări de lichid în jurul plămânului (pleurezie), medicul poate efectua o toracenteză - introducerea unui ac pentru a extrage o mostră de lichid, care va fi analizată bacteriologic.
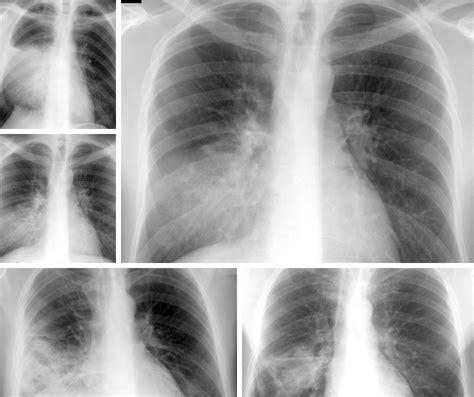
Prezentare de caz
Prezentăm cazul unui pacient, de sex masculin, în vârstă de 2 ani și 6 luni, internat în clinica noastră pentru hiperpirexie, tuse productivă, rinoree și inapetență. Examenul clinic la internare a pus în evidență stare generală influențată, facies palid, suferind, febră, tuse productivă, rinoree, murmur vezicular diminuat pe partea dreaptă, saturație în oxigen 97%, și inapetență. Analizele de laborator au relevat leucocitoză marcată cu neutrofilie, anemie și markeri inflamatori intens crescuți.
Radiografia toracică a pus în evidență un focar congestiv la nivelul lobului inferior drept. Hemocultura a fost negativă. S-a inițiat tratament simptomatic și antibiotic (Ceftriaxonă), dar datorită evoluției nefavorabile, radiografia de control a arătat o zonă de condensare bazal drept, asociind o colecție pleurală închistată bazal și laterotoracic drept.
S-a efectuat și computer tomografie (CT) toracică, evidențiindu-se un proces pneumonic bisegmentar în lobul inferior drept, cu câteva pneumatocele grupate subpleural, asociind în ambii plămâni arii de hiperinflație lobulară. Astfel, s-a ridicat suspiciunea unei pneumonii verosimil stafilococice, motiv pentru care s-a asociat Vancomicină intravenos, cu evoluție favorabilă.
Tratament
Abordarea terapeutică pentru pneumonia stafilococică este agresivă și, în aproape toate cazurile, necesită spitalizare. Alegerea antibioticului corect este piatra de temelie a tratamentului.
Prima linie de tratament:
- Vancomicina administrată intravenos este standardul de aur și cel mai utilizat antibiotic, în special pentru tulpinele meticilino-rezistente (MRSA).
Alternative: În caz de eșec, intoleranță sau rezistență la Vancomicină, se pot folosi Linezolid sau Daptomicină.
În cazul tulpinii meticilino-sensibile (MSSA), se pot utiliza peniciline rezistente la beta-lactamază (ex. Oxacilina, Nafcilina) sau cefalosporine de generația I (ex. Cefazolina).
Tratamentul exact poate varia în funcție de sensibilitatea bacteriei la anumite antibiotice și de starea generală a pacientului. În plus, pot fi administrate și alte tratamente pentru gestionarea simptomelor și pentru menținerea funcției respiratorii. În cazuri severe, poate fi necesară spitalizarea.
În anumite situații, poate fi necesară intervenția chirurgicală pentru îndepărtarea țesuturilor necrozate sau înlocuirea dispozitivelor medicale contaminate. Drenarea colecțiilor pleurale sau a abceselor pulmonare poate fi, de asemenea, necesară.
Este important ca tratamentul să fie administrat sub supravegherea unui medic și să fie respectată întocmai prescripția medicală.
Mecanismele rezistenței la antibiotice
Complicații
Principalele complicații ale infecțiilor cu S. aureus includ:
- Bacteriemie și Sepsis: Trecerea bacteriei în sânge, declanșând o reacție inflamatorie sistemică severă, care poate duce la șoc septic și deces.
- Endocardită bacteriană: Infecția valvelor cardiace, cu risc înalt de insuficiență cardiacă.
- Artrită septică: Infecția articulațiilor.
- Abcese profunde de țesut moale.
- Atac cerebral cu emboli bacterieni.
- Necroză pulmonară.
- Empiem pleural.
Recidivarea infecției poate fi luată în considerare în situația în care simptomatologia clinică reapare după finalizarea schemei de tratament în decurs de maxim 90 de zile de la primoinfecția bacteriană.
Prevenție
Prevenirea este întotdeauna mai bună decât tratarea. Masurile de prevenție includ:
- Igienă riguroasă a mâinilor: Spălarea frecventă și corectă cu apă și săpun sau utilizarea dezinfectantelor pe bază de alcool este crucială pentru a preveni transmiterea S. aureus.
- Îngrijirea corespunzătoare a plăgilor: Menținerea curată a acestora și acoperirea lor cu bandaje ocluzive sterile până la vindecare.
- Evitarea utilizării în comun a obiectelor personale: Prosoape, aparate de ras, haine.
- Igienizarea suprafețelor: Curățarea regulată a suprafețelor frecvent atinse, precum și a telefoanelor mobile, tastaturilor, clanțelor.
- Educația sanitară: Informarea populației despre factorii de risc și modalitățile de transmitere a infecțiilor stafilococice.
- Retragerea din colectivitate: Copiii diagnosticați cu infecții stafilococice ar trebui să fie izolați de ceilalți până la vindecare.
Concluzii
Pneumonia stafilococică este o afecțiune gravă care necesită diagnostic rapid și tratament agresiv. Rolul evaluării imagistice dinamice, completată de investigații de laborator, este esențial în stabilirea diagnosticului și monitorizarea evoluției. Prezentarea cazului subliniază complexitatea diagnostică și terapeutică, precum și importanța adaptării tratamentului antibiotic la profilul de rezistență al tulpinii izolate. Prevenirea prin igienă riguroasă și recunoașterea precoce a simptomelor sunt cruciale pentru un prognostic favorabil.
tags: #stafilococie #pulmonara #jurnalul #pediatrului