Examinarea ecografică de screening pentru anomalii de sarcină din trimestrul al II-lea este o procedură specializată, considerată de rutină în cadrul îngrijirilor antenatale și recomandată tuturor gravidelor. Această examinare este efectuată de personal medical cu competențe în ultrasonografia obstetricală și ginecologică nivel II și/sau medicină materno-fetală, conform recomandărilor Societății Române de Ultrasonografie în Obstetrică și Ginecologie (SRUOG).
Conform datelor furnizate de International Society of Ultrasound in Obstetrics and Gynecology (ISUOG) și World Federation of Ultrasound in Medicine and Biology (WFUMB), nu au fost raportate cazuri de afectare fetală ca urmare a utilizării ecografiei medicale pe parcursul a peste 40 de ani.
Este important de subliniat că rezultatele normale ale ecografiei în sarcină nu reprezintă un „certificat de normalitate al nou-născutului sau al copilului”, deoarece nu toate anomaliile pot fi identificate ecografic. Niciun proces de screening nu va depista toate anomaliile teoretic identificabile; un examen ecografic „normal” nu garantează absența unei patologii grave. Există anomalii fetale care nu pot fi evidențiate ecografic antenatal sau anomalii cu apariție/semiologie ecografică tardivă/progresivă ce nu sunt vizibile în momentul examinării.
În raportul de examinare, expresia „aspect normal” semnifică faptul că structura sau organul precizat au fost vizualizate de examinator și interpretate ca fiind normale la momentul examinării.

Obiectivele Ecografiei de Screening pentru Anomalii de Sarcină în Trimestrul II
Examenul ecografic efectuat în trimestrul al II-lea de sarcină are ca obiective principale:
- Confirmarea viabilității fetale prin evidențierea bătăilor cordului fetal (BCF) în timp real și măsurarea frecvenței lor.
- Determinarea numărului de feți vii. În cazul sarcinilor multiple, se urmărește determinarea amnionicității și precizarea corionicității, elemente ce se vizualizează corect în trimestrul I.
- Evaluarea anatomiei fetale în conformitate cu vârsta gestațională.
- Determinarea dimensiunilor fetale și, pe baza acestora, estimarea vârstei gestaționale.
- Evaluarea anatomiei materne și a anexelor sarcinii pentru identificarea unei patologii evidente care poate avea consecințe nefavorabile.
Perioada Optimă pentru Realizarea Ecografiei de Screening
Perioada optimă pentru efectuarea ecografiei de screening pentru anomaliile sarcinii din trimestrul al II-lea este între 19 și 23 de săptămâni împlinite de vârstă gestațională, cu o perioadă ideală între 20 și 22 de săptămâni. Această fereastră temporală reprezintă un compromis între necesitatea datării sarcinii și detecția la timp a anomaliilor congenitale majore.
Durata și Factorii care Pot Îngreuna Examinarea
Ecografia de trimestrul al II-lea este o examinare de durată, putând dura între 20 și 60 de minute, în funcție de condițiile specifice. Anumiți factori pot îngreuna examinarea, printre care se numără:
- Grosimea țesutului adipos matern sau ecogenitatea acestuia (inclusiv cremele grase aplicate pe abdomen).
- Poziția fetală nefavorabilă.
- Placenta localizată anterior.
- Cantitatea redusă sau crescută de lichid amniotic.
În cazul în care anumite structuri fetale nu pot fi evidențiate, examinarea poate fi întreruptă și reluată după o pauză de 15-30 de minute sau într-o altă zi. De asemenea, se poate recomanda consumul de lichide sau golirea vezicii urinare. Toate aceste dificultăți vor fi menționate în raportul final.
Examinatorul poate face remarci, poate preciza sau sugera un diagnostic și poate face recomandări în limitele specialității și competențelor sale, în cadrul sintezei din raportul de examinare.

Acuratețea Ecografiei de Rutină în Trimestrul II
Studiul Eurofetus7, un proiect multicentric care a inclus 61 de unități de ecografie obstetricală din 14 țări europene, a evaluat acuratețea examinării ecografice de rutină din trimestrul al doilea. Puțin peste jumătate (56%) din 4615 malformații au fost detectate, iar doar 55% dintre anomaliile majore au fost identificate înainte de 24 de săptămâni gestaționale.
Este important de reținut că ecografia nu poate exclude anomaliile cromozomiale și sindroamele genetice.
Metodologia de Efectuare a Ecografiei de Screening
Această examinare ecografică se realizează, în general, pe cale transabdominală. Colul uterin poate fi examinat și transvaginal, în special dacă se evidențiază sau se suspicionează o reducere a lungimii acestuia.
Tehnici și Moduri de Vizualizare
Ecografia se realizează în 2D (două dimensiuni), tehnică necesară pentru analiza și măsurarea tuturor elementelor. Termenul de ecografie 3D/4D se referă la posibilitatea de a evidenția și analiza anumite structuri prin aceste moduri, nu la modul principal de examinare. Deși aceste tehnici pot facilita vizualizarea anumitor structuri fetale (precum fața sau membrele) pentru părinți, ele nu sunt potrivite pentru examinarea organelor interne.
Cum procedez: Ecografie abdominală
Ce Se Urmărește în Cadrul Ecografiei de Screening
În cadrul ecografiei de screening pentru anomalii de sarcină din trimestrul al II-lea, se evaluează o serie de parametri:
a) Confirmarea Viabilității Fetale
Se realizează prin evidențierea bătăilor cordului fetal (BCF) în timp real și măsurarea frecvenței acestora, de obicei prin măsurători la nivelul cordonului ombilical.
b) Determinarea Numărului de Feți Vii
În sarcinile multiple, se determină amnionicitatea și se încearcă precizarea corionicității. Toate elementele structurale fetale vor fi evaluate separat pentru fiecare geamăn în parte.
c) Evaluarea Anatomiei Sarcinii
- Craniul fetal: Se verifică integritatea craniului (calvarium/calota craniană) și forma normală.
- Creierul fetal: Se examinează secțiunile talamică și a fosei cerebrale posterioare, inclusiv ecoul median, cavum septum pellucidi, ventriculii cerebrali, plexurile coroide, talamusul, emisferele cerebeloase, vermisul, cisterna magna, pliu nucal și existența formațiunilor occipitale. Se măsoară diametrul biparietal (BPD) și circumferința craniană (HC) pentru evaluarea vârstei gestaționale și a dezvoltării fetale.
- Fața fetală: Se analizează profilul fetal, osul nazal, nările, buzele (în special buza superioară), orbitele și globi oculari.
- Gâtul fetal: Se examinează tegumentul, zona subcutanată, anterior, lateral și posterior, căutând absența formațiunilor tumorale sau chistice.
- Coloana vertebrală: Se examinează pe secțiuni longitudinale și transversale curburile și structura, precum și integritatea tegumentară (mai ales la nivel lombo-sacrat).
- Toracele fetal: Se evaluează forma toracelui, coastele, plămânii și delimitarea toraco-abdominală.
- Cordul fetal: Se apreciază situsul și unghiul axului cardiac, imaginea de 4 camere, originea vaselor mari (tractul de ejecție aortic - LVOT și tractul de ejecție pulmonar - RVOT). Opțional, pot fi evaluate imaginea de 3 vase (3V), imaginea 3 vase și traheea (3VT), precum și examinarea Doppler color.
- Abdomenul fetal: Se examinează peretele abdominal anterior, inserția abdominală a cordonului ombilical, stomacul, ficatul, ansele intestinale, vezica urinară și ambii rinichi. Se măsoară circumferința abdominală (AC) pentru evaluarea vârstei gestaționale și a dezvoltării fetale.
- Membrele: Se verifică bilateral prezența oaselor lungi (femur, tibie, peroneu, humerus, cubitus, radius), forma și ecogenitatea oaselor, absența asimetriilor evidente, precum și prezența mâinilor și a picioarelor. Se evaluează mișcarea articulațiilor (flexie și extensie). Se măsoară lungimea diafizei femurale (FL) pentru evaluarea vârstei gestaționale și a dezvoltării fetale.
- Organele genitale externe: Se evaluează aspectul caracteristic normal (vulvă sau scrot și penis). Sexul fătului se precizează doar dacă părinții doresc acest lucru.
- Anexele fetale: Se poate măsura grosimea placentară, punga cea mai mare de lichid amniotic sau indexul lichidului amniotic (AFI). Se evaluează localizarea placentei, prezența anomaliilor structurale și relația cu cicatricile uterine. Se verifică existența a 3 vase în cordonul ombilical (2 artere și o venă). Se apreciază aspectul și cantitatea lichidului amniotic.
- Colul uterin: Preferabil examinat transvaginal pentru pacientele cu antecedente de naștere prematură sau avort în trimestrul al doilea prin incompetență cervicală. Se măsoară lungimea canalului cervical în mm.
- Anomalii evidente ale organelor genitale interne materne: Evaluarea detaliată și fiabilă a organelor genitale interne materne nu este posibilă de rutină în timpul sarcinii.
d) Testul Fetal Non-Stres (NST)
Testul fetal non-stres (NST) este un test simplu, neinvaziv, efectuat după săptămâna 28 de sarcină, cunoscut și sub denumirea de test de monitorizare a bătăilor cordului fetal sau cardiotocogramă. Presupune monitorizarea mișcărilor fetale, a frecvenței cardiace fetale și a modificării ritmului cardiac în timpul mișcărilor fetale.
Când se Efectuează Testul Non-Stres?
Medicul ginecolog poate recomanda testul non-stres de una sau două ori pe săptămână, sau chiar zilnic, în funcție de starea de sănătate a mamei sau a copilului, în următoarele situații:
- Sarcini multiple cu complicații.
- Afecțiuni medicale care complică sarcina (diabet, hipertensiune arterială, tulburări de coagulare, boli autoimune, afecțiuni tiroidiene, boli de rinichi sau de inimă).
- Sarcină prelungită (peste data probabilă a nașterii cu două săptămâni).
- Istoric de avort repetat.
- Făt cu mișcări fetale diminuate sau probleme de creștere (determinate frecvent de funcția placentară deficitară).
- Prea mult (polihidramnios) sau prea puțin (oligohidramnios) lichid amniotic.
- Imunizare Rh (la mame Rh negativ și copil Rh pozitiv).
Testul este frecvent recomandat femeilor gravide cu risc crescut de deces fetal. Se bazează pe principiul că, în mod normal, inima copilului bate mai repede când este activ. Condiții precum hipoxia fetală (insuficiența de oxigen) pot influența acest proces, determinând un răspuns anormal al ritmului cardiac.
Cum se Efectuează Testul Non-Stres?
Cardiotocograful (CTG) este aparatul utilizat pentru monitorizarea activității cardiace a copilului, prin ultrasunete și efect Doppler. Pacienta stă întinsă pe partea stângă, cu o pernă la spate, și i se montează doi senzori electronici pe abdomen: unul pentru frecvența cardiacă fetală și unul pentru reactivitatea uterului la mișcările fetale (tonusul uterin). Fiecare senzor este conectat printr-un fir la aparat și fixat cu benzi elastice. Pacienta este sfătuită să golească vezica urinară înainte de procedură, deoarece va sta în pat cel puțin 20 de minute. Când simte copilul mișcând, va apăsa un buton.
Cum se Interpretează Rezultatul Testului Non-Stres?
- Normal: Ritmul cardiac de bază este între 110-160 bătăi/minut.
- Reactv: Inima copilului bate cu cel puțin 15 bătăi pe minut peste ritmul de bază, pentru cel puțin 15 secunde, de două ori în cursul unui interval de 20 de minute. Un rezultat reactiv indică un flux sanguin și un nivel de oxigen adecvate. Se recomandă repetarea testului săptămânal până la naștere.
- Nonreactiv: Inima copilului nu bate mai repede când se mișcă sau dacă fătul nu se mișcă după aproximativ 90 de minute. Un rezultat nonreactiv necesită teste suplimentare pentru a determina cauza (hipoxie, somn fetal, efecte ale unor medicamente etc.).
În cazul unui rezultat nonreactiv, medicul poate recomanda:
- Profilul Biofizic: Un test prenatal neinvaziv care evaluează starea de sănătate a copilului prin examinare ecografică și monitorizarea parametrilor precum bătăile cordului fetal, respirațiile, mișcările, tonusul muscular și cantitatea de lichid amniotic. Se acordă un scor, iar un scor scăzut poate indica necesitatea unei îngrijiri speciale sau chiar nașterea imediată.
- Testul de Stres la Contractii: Evaluează cum se modifică rata bătăilor cordului fetal atunci când uterul se contractă.
Este esențial ca medicul să explice rezultatul testului non-stres și semnificația acestuia.
Ecografia în Primele Săptămâni de Sarcină
Primele ecografii sunt esențiale pentru confirmarea sarcinii și localizarea acesteia.
1. Confirmarea Sarcinii
Prima ecografie, efectuată la aproximativ o săptămână de întârziere a menstruației, poate vizualiza sarcina ca o mică pată neagră (2-3 mm la ecografia transvaginală, minim 5 mm la cea transabdominală), în condițiile în care nivelul β-HCG depășește 1000 UI.
2. Localizarea Sarcinii (Intrauterină sau Extrauterină)
Prin ecografia transvaginală, sacul ovular intrauterin poate fi vizualizat la valori β-HCG de minim 500 UI (circa 5 săptămâni). În cazul sarcinii extrauterine, vizualizarea poate fi dificilă chiar și la valori β-HCG de peste 1500 UI. Ecografia transabdominală poate vizualiza sacul ovular cu diametrul de 5 mm sau mai mult (6-7 săptămâni).
3. Determinarea Numărului de Saci Ovulari
În cazul sarcinilor gemelare, este necesară diagnosticarea corionicității și amnionicității.
4. Viabilitatea Sarcinii
Se urmărește creșterea dimensiunilor sacului gestațional, apariția și dimensiunea veziculei viteline (rol în hrănirea embrionului), apariția și creșterea embrionului (măsurarea lungimii cranio-caudale - LCC/CRL, cel mai fidel element pentru stabilirea vârstei de gestație), precum și apariția și evoluția bătăilor cordului fetal (BCF). Frecvența cardiacă la 6 săptămâni și jumătate este de aproximativ 100-110 bătăi/minut, crescând progresiv până la 170-180 bătăi/minut la 9-10 săptămâni, apoi scăzând la 140-160 bătăi/minut la 12 săptămâni.
5. Anatomia Organelor Genitale Interne Materne
Se examinează uterul și anexele, inclusiv prezența corpului galben de sarcină. Se notează aspectele constatate pentru urmărire pe parcursul sarcinii, cum ar fi fibroamele uterine.
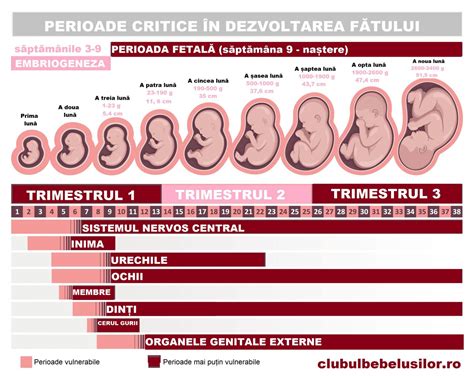
Ecografia de Screening în Trimestrul I
Examinarea ecografică pentru screeningul anomaliilor din trimestrul I se efectuează între 11 și 13+6 săptămâni de amenoree (LCC/CRL între 45 și 84 mm), perioada optimă fiind la sfârșitul săptămânii a 12-a și începutul săptămânii a 13-a (LCC/CRL între 60 și 75 mm).
La începutul sarcinii, ecografia transvaginală este abordarea corectă, oferind o vizualizare mai bună și detalii suplimentare. Studiile pe parcursul a peste 40 de ani de utilizare a ecografiei nu au demonstrat efecte nocive asupra sarcinii.
Nu este recomandată înregistrarea examinărilor ca film sau realizarea de examinări 3D/4D în afara indicațiilor științifice.
Biometria Fetală
Biometria fetală reprezintă un instrument esențial în monitorizarea sarcinii, permițând evaluarea creșterii și dezvoltării fătului prin măsurători ecografice precise. Aceasta oferă informații despre dimensiunile și proporțiile fetale, ajutând la identificarea eventualelor anomalii de creștere sau complicații obstetricale.
Prin analiza unor parametri precum diametrul biparietal, circumferința craniană și abdominală, lungimea femurului și lichidul amniotic, medicii pot estima vârsta gestațională, greutatea fetală și pot detecta riscuri precum restricția de creștere intrauterină (RCIU) sau macrosomia fetală.
Biometria fetală se efectuează pe tot parcursul sarcinii, la momente cheie, pentru a monitoriza dezvoltarea fătului. În primul trimestru, are rolul de a confirma prezența sarcinii, de a evalua viabilitatea embrionului și de a estima vârsta gestațională. În ultimul trimestru, este utilizată pentru a evalua evoluția sarcinii și a identifica eventuale probleme care pot influența nașterea.
Pentru fiecare vârstă gestațională există intervale de referință pentru măsurătorile fetale. Interpretarea corectă a rezultatelor și monitorizarea frecventă a sarcinii sunt esențiale pentru o evoluție favorabilă și o naștere în condiții optime.

Evaluarea Medicală pe Trimestre
Trimestrul II
Consultatiile se efectuează la interval de 4 săptămâni și includ:
- Examen clinic general (monitorizarea creșterii în greutate, tensiunea arterială, mișcările fetale).
- Examen clinic obstetrical.
- Examen vaginal digital.
- Măsurarea BCF (după săptămâna 24).
- Aprecierea MAF (mișcările active fetale).
- Monitorizarea tonusului uterin.
- Examinare ecografică lunară (de regulă transabdominală, posibil asociată cu ecografie endovaginală).
- Triplu test (între săptămânile 15-16).
- Amniocenteză (pentru determinarea cariotipului fetal sau a infecțiilor fetale).
- Morfologia fetală de trimestrul II (identificarea malformațiilor anatomice).
- Analize de sânge (rutină, epidemiologice, complexe TORCH).
- Test de toleranță la glucoză orală (screening pentru diabetul zaharat gestațional, săptămâna 26).
- Sumar de urină (săptămâna 18-20 și 26-28).
- Frotiu citobacteriologic vaginal (săptămâna 26-28).
Trimestrul III
Consultatiile prenatale din trimestrul III oferă informații despre evoluția sarcinii, permițând stabilirea pronosticului de naștere și a căii de naștere. Acestea includ:
- Ritmicitate.
- Examen clinic general (creștere în greutate, tensiune arterială, mișcări fetale).
- Examen clinic obstetrical.
- Examen vaginal digital.
- Măsurarea BCF (după săptămâna 24).
- Aprecierea MAF.
- Monitorizarea tonusului uterin.
- Examinare ecografică lunară (de regulă transabdominală, posibil asociată cu ecografie endovaginală).
- Morfologia fetală de trimestrul III (aprecierea creșterii fetale).
- Analize de sânge (rutină, epidemiologice, săptămâna 36).
- Sumar de urină (săptămâna 36).
- Frotiu citobacteriologic vaginal (săptămâna 36).
Pregătirea pentru Ecografia de Sarcină
Este recomandat ca, înainte de ecografia de sarcină, vezica urinară să fie plină, pentru o imagine clară a fătului și a organelor. Se sugerează consumul a două-trei pahare de apă cu o oră înainte de ecografie.
Importanța Consultului Ginecologic Periodic
Consultul ginecologic periodic este o necesitate pentru orice femeie, indiferent dacă planifică sau nu o sarcină. Acesta include, printre altele, Testul Babeș-Papanicolau, metoda eficientă de depistare a anomaliilor celulelor cervicale.