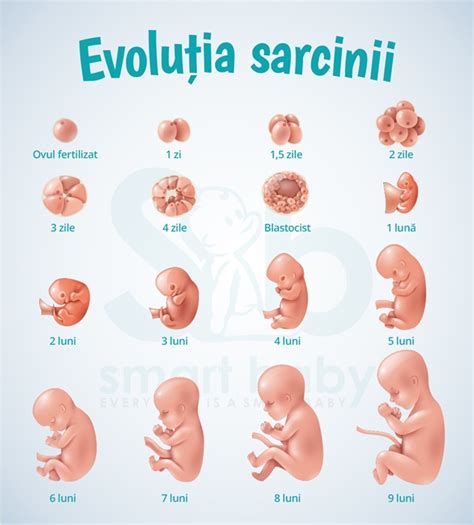
Sarcina reprezintă o perioadă de transformări profunde în viața unei femei, marcând începutul unei noi vieți sub ocrotirea mamei. Această călătorie extraordinară este presărată cu vizite medicale esențiale, prima vizită prenatală fiind un moment crucial pentru discuții despre starea de sănătate, comportamentul adecvat pe durata sarcinii și pentru a răspunde la întrebările viitoarei mame.
Importanța controalelor medicale regulate în sarcină
Controalele medicale periodice sunt fundamentale pentru o sarcină sănătoasă. Frecvența acestora poate crește în cazul sarcinilor cu risc crescut, unde monitorizarea atentă este esențială.
Factori care influențează sănătatea sarcinii
- Statusul nutrițional: Nutriția adecvată înainte și pe parcursul sarcinii joacă un rol esențial în creșterea și dezvoltarea normală a fătului.
- Fumatul: Gravidele fumătoare se confruntă cu un risc crescut de complicații precum avort spontan, naștere prematură, placenta praevia, dezlipire prematură de placentă, nașterea unor copii cu greutate mică sau risc crescut de deces perinatal.
- Consumul de alcool: Consumul de alcool pe parcursul sarcinii crește riscul de avort sau naștere prematură. Alcoolul traversează bariera placentară, afectând fătul prin malformații, încetinirea creșterii sau dezvoltarea sistemului nervos central.
- Medicația: Există puține medicamente considerate sigure pe parcursul sarcinii. De aceea, pe cât posibil, mai ales în primul trimestru, administrarea medicamentelor ar trebui evitată, cu excepția celor absolut necesare și prescrise de medic.
Activitatea sexuală și călătoriile în timpul sarcinii
În general, dacă sarcina nu prezintă risc crescut, activitatea sexuală este permisă și nu s-a demonstrat că ar avea efecte adverse asupra evoluției sarcinii sau asupra fătului.
Primul control ginecologic în sarcină: ghid complet
Primul control ginecologic, sau mai bine zis obstetrical, în sarcină se recomandă a fi efectuat imediat ce apar primele semne de sarcină, cum ar fi lipsa menstruației (amenoree). Un test de sarcină pozitiv efectuat acasă, conform instrucțiunilor, confirmă necesitatea programării unei consultații.
Când se programează primul control?
În mod normal, în lipsa unor probleme medicale, primul control în sarcină se programează la 6-8 săptămâni gestaționale, după confirmarea pozitivă a testului de sarcină.
Pregătirea pentru primul control
Emotiile și întrebările sunt normale pentru o viitoare mămică. Pentru a beneficia la maximum de prima consultație, este indicat să vii pregătită cu informații despre:
- Ciclul menstrual și istoricul obstetrical (ultimele teste și analize).
- Utilizarea de anticoncepționale.
- Sarcinile anterioare.
- Istoricul medical personal (boli cronice, operații, alergii, starea psihică).
- Istoricul medical familial sau al partenerului (boli cu transmitere genetică, diabet, tensiune).
- Medicamentele și suplimentele alimentare administrate.
De asemenea, este recomandat să notezi întrebările pe care dorești să le adresezi medicului.
Ce să aștepți la prima consultație
- Prima ecografie pentru confirmarea sarcinii: Aceasta este, de obicei, transvaginală și permite vizualizarea sacului gestațional, a embrionului, determinarea sarcinii unice sau multiple și estimarea vârstei gestaționale.
- Estimarea datei probabile a nașterii: Se calculează adăugând 40 de săptămâni la prima zi a ultimei menstruații.
- Consult general: Medicul va măsura înălțimea, greutatea, tensiunea arterială și ritmul cardiac.
- Analize ginecologice: În funcție de momentul ultimei testări, se poate recomanda un test Papanicolau și examinarea secrețiilor vaginale pentru depistarea infecțiilor.
- Analize uzuale de sânge și urină: Acestea includ determinarea grupei sanguine și Rh, nivelul hemoglobinei (pentru detectarea anemiei), teste biochimice (uree, creatinină, glicemie etc.), verificarea imunității la rubeolă și varicelă, screening pentru infecții (Torch - hepatită B, HIV, toxoplasmoză, sifilis, gonoree, chlamydia) și examen complet de urină.
Monitorizarea sarcinii pe trimestre
Trimestrul I (până la 14 SA)
Pe lângă primul control, consultațiile ulterioare în primul trimestru sunt, de regulă, mai scurte, axate pe monitorizarea greutății, tensiunii arteriale și discutarea simptomelor. După săptămâna a 11-a se poate efectua testul prenatal Bitest (Dublu Test), o analiză de sânge pentru depistarea riscurilor unor anomalii cromozomiale.
Ecografia de trimestrul I (morfologie fetală trimestrul 1) este o evaluare importantă ce include măsurători complexe ale dezvoltării fetale, activității cardiace, stării placentei și cordonului ombilical, precum și a formei corpului și organelor principale.
În urma primei vizite, vei fi luată în evidență, se vor stabili factorii de risc și vei fi încadrată într-o grupă de risc. Vei primi Carnetul Gravidei, un document esențial ce conține sfaturi și informații despre evoluția sarcinii.
Trimestrul II (14 SA - 28 SA)
Acest trimestru este marcat de modificări fizice vizibile, precum creșterea abdomenului. Controalele periodice se efectuează, în general, o dată pe lună.
Dacă nu s-a efectuat screening în trimestrul I, în această perioadă se poate efectua triplul test (dozarea AFP, estriolului și bHCG). Acesta, la fel ca dublul test, stabilește un risc, nu un diagnostic cert.
Ecografia de screening pentru anomalii de sarcină în trimestrul II (ecografia morfologică fetală) este un moment esențial, realizându-se în medie la 20-22 SA.
Trimestrul III (după 28 SA)
Vizitele la medicul obstetrician devin mai dese: la 2 săptămâni după 32 SA și apoi săptămânal (de la 36 SA). Se repetă unele analize de sânge și urină.
Ecografia din trimestrul al treilea vizează monitorizarea creșterii fetale, reevaluarea anatomiei sau a anomaliilor diagnosticate și aprecierea stării fătului prin indici Doppler și profil biofizic fetal. Testul non-stres este o altă metodă de evaluare a stării fătului.
Sarcina cu risc crescut
O sarcină este considerată cu risc crescut dacă afecțiuni preexistente sau complicații apărute pe parcurs o supun pe mamă sau pe făt unui risc mai mare decât cel normal. Un risc crescut poate fi cauzat de:
- Afecțiuni preexistente: diabet, tulburări tiroidiene, hipertensiune arterială, vârsta peste 35 de ani, antecedente de naștere prematură, sarcină multiplă.
- Complicații apărute în sarcină: dezvoltarea placentei, poziția fătului, restricție de creștere intrauterină, incompatibilitate Rh.
Monitorizarea sarcinilor cu risc crescut
În cazul afecțiunilor preexistente, investigațiile suplimentare urmăresc modul în care sarcina afectează organismul matern și invers. Se impune o monitorizare atentă a glicemiilor în cazul diabetului, tratament specific pentru hipertensiune, ajustări ale tratamentului tiroidian. Sarcinile multiple necesită un tratament specific pentru prevenirea nașterii premature.
Complicațiile apărute în sarcină, precum anomaliile cromozomiale, restricția de creștere intrauterină sau problemele legate de placentă (ex. placenta praevia), necesită investigații suplimentare (biopsie de vilozități coriale, amniocenteză, ecografii specializate) și tratament specific pentru a minimiza riscurile.
Investigații și teste recomandate în sarcinile cu risc crescut
- Ecografie specializată
- Amniocenteza
- Biopsia de vilozități coriale (trimestrul I)
- Teste de laborator (ex. fibronectina fetală)
- Profilul biofizic fetal
- Măsurarea lungimii colului uterin
- Cordocenteza (după săptămâna a 18-a)
Grijile și temerile comune ale gravidelor
Este normal ca femeile însărcinate să aibă îngrijorări legate de sănătatea lor și a copilului, de analize, de travaliu și naștere. Aceste sentimente sunt frecvente și pot fi amplificate de schimbările hormonale.
Sângerarea în timpul sarcinii
Orice sângerare apărută în timpul sarcinii necesită evaluare medicală. În primul trimestru, poate indica o sarcină ectopică sau un avort spontan, dar poate fi și rezultatul unor modificări cervicale.
Temeri și dureri
Durerile în partea de jos a abdomenului, deși alarmante, pot fi normale și cauzate de întinderea ligamentelor. Constipația sau simptomele asemănătoare sindromului premenstrual pot contribui la disconfort. Intepăturile sau arsurile la urinare pot semnala o infecție urinară, ce necesită tratament medical.
Simptome care necesită consult medical de urgență
- Dureri de cap severe sau care nu se ameliorează
- Stări de leșin
- Tulburări de vedere
- Febră
- Umflarea exagerată a mâinilor/feței
- Dificultăți de respirație, durere în piept sau tahicardie
- Greață și vărsături severe
- Dureri abdominale severe
- Sângerări vaginale sau alte scurgeri neobișnuite
- Somnolență extremă sau oboseală
- Edem sever, dureri sau înroșire la nivelul membrelor
- Oprirea sau încetinirea mișcărilor fătului
- Gânduri de auto-vătămare sau de vătămare a fătului
Sexul în timpul sarcinii
În general, nu există dovezi care să sugereze că raporturile sexuale pot provoca avort spontan sau alte probleme. Totuși, în cazul unei sarcini cu risc, este recomandat consultul medical. Disconfortul sau modificările fizice pot influența dorința sexuală, fiind o decizie personală.
Creșterea în greutate
O creștere ponderală adecvată, între 10-16 kg în medie, este importantă pentru o sarcină sănătoasă. Femeile supraponderale sau subponderale înainte de sarcină necesită recomandări nutriționale specifice. O dietă sănătoasă și exercițiile fizice moderate sunt benefice. Suplimentarea cu acid folic și vitamina D este esențială.
Depresia post-partum (și ante-partum)
Depresia poate apărea atât în timpul sarcinii, cât și după naștere, fiind mai frecventă la femeile cu istoric de probleme de sănătate mintală sau cu dificultăți sociale. "Baby blues" - stări de plâns, suparare și emotivitate crescută - sunt frecvente în primele zile după naștere, datorită oboselii și fluctuațiilor hormonale, și, de obicei, dispar fără intervenție medicală specializată. Discuția cu partenerul, familia sau medicul este importantă în aceste momente.
Întrebări frecvente despre controlul ginecologic | Dr. Diana Mihai | Ladies Excellence Clinic
Rolul medicului de familie și al specialistului
Medicul de familie joacă un rol important în supravegherea aspectelor legate de sănătatea generală, igienă și regim alimentar în sarcinile cu evoluție normală. Ideal, medicul de familie ar trebui să fie prima persoană de contact și să mențină o legătură activă pe parcursul sarcinii. În practică, însă, multe gravide se adresează direct specialistului.
Medicul specialist (obstetrician-ginecolog) este responsabil de monitorizarea dezvoltării fetale, de efectuarea analizelor și investigațiilor specifice, precum și de gestionarea oricăror complicații.
Experiențe ale pacientelor cu medicul ginecolog
Experiențele pacienților cu medicul ginecolog variază. Multe femei apreciază profesionalismul și empatia medicului, considerând vizitele o sursă de siguranță și liniște. Altele pot resimți disconfort sau durere în timpul examinării, aspect ce subliniază importanța unei comunicări deschise cu medicul.
Unele paciente menționează teama de medicul ginecolog, fie din cauza unor experiențe neplăcute, fie din cauza reticenței de a discuta aspecte intime. Este esențial ca pacientele să conștientizeze riscurile la care se expun prin evitarea controalelor regulate.
Întrebări frecvente ale pacientelor:
- "Am ovare mici, este o problemă?"
- "Pot naște natural după o cezariană anterioară?"
- "Ce cauzează scurgerile gălbui și durerea după naștere?"
- "Pot naște natural dacă placenta este inserată pe peretele anterior?"
- "Ce pot face în legătură cu neregularitățile menstruale după naștere, în timp ce alăptez?"
- "Cum pot gestiona durerile puternice în timpul travaliului?"
- "Ce recomandări aveți pentru un medic ginecolog bun în [oraș]?"
- "Am o rană pe col și iritații, ce pot face?"
- "Este posibil să mai rămân însărcinată după 15 ani fără protecție?"
- "Pot avea un copil dacă am deficit de 21 hidroxilază?"
- "Ce înseamnă o secreție abundentă care a afectat colul și vaginul?"
- "Poate naște normal dacă are probleme cu coccisul și coloana vertebrală?"
- "Ce recomandări aveți pentru o pacientă cu probleme de coloană vertebrală și coccis în timpul sarcinii și nașterii?"