Anestezia este un termen medical care se referă la "pierderea senzației". Este o metodă terapeutică prin care se obține o pierdere temporară a sensibilității dureroase, astfel încât pacientul să nu perceapă stimulul dureros. Medicamentele utilizate pentru a induce anestezia, numite anestezice, acționează prin blocarea semnalelor nervoase transmise către creier.
Anestezia este esențială într-o gamă largă de proceduri chirurgicale, de la intervenții complexe precum chirurgia pe cord deschis, până la proceduri minore, cum ar fi extracția unui dinte.
Tipuri de Anestezie
Există patru tipuri principale de anestezie: locală, regională, generală și sedare. Alegerea tipului de anestezie depinde de mai mulți factori, inclusiv:
- Tipul intervenției chirurgicale
- Starea generală de sănătate a pacientului
- Durata estimată a operației
- Preferințele medicului anestezist sau ale chirurgului
Cu excepția anesteziei locale, care poate fi administrată și de medici chirurgi, oftalmologi sau dermatologi, anesteziile regionale și generale sunt efectuate de un medic anestezist, un specialist cu pregătire dedicată acestui domeniu.

Medicul Anestezist
Medicul anestezist este un medic specialist care a parcurs o pregătire postuniversitară de 5 ani în anestezie și terapie intensivă (ATI) după absolvirea facultății de medicină. Acești medici sunt pregătiți să administreze diverse tipuri de anestezie și sunt responsabili pentru gestionarea și tratarea oricăror modificări ale funcțiilor vitale ale pacientului (respirație, ritm cardiac, tensiune arterială) pe parcursul intervenției chirurgicale.
În plus, anestezistul diagnostichează și tratează probleme medicale severe care pot apărea în timpul și imediat după operație, intervenind în situații de urgență. Medicul anestezist colaborează cu pacientul în cadrul consultului preanestezic pentru a decide tipul de anestezie, sau ia decizii în sprijinul pacientului în cazul în care acesta este inconștient sau grav bolnav.
Consultul Preanestezic
Înainte de operație, medicul anestezist evaluează starea medicală a pacientului pentru a formula un plan anestezic personalizat. Acest consult este o componentă esențială pentru buna desfășurare a operației.
Medicul anestezist ia în considerare o serie de factori, precum:
- Vârsta și greutatea pacientului
- Indexul de masă corporală
- Istoricul medical și chirurgical
- Istoricul de reacții alergice la medicamente și anestezice
- Tratamentele cronice urmate, inclusiv medicamente eliberate fără prescripție medicală sau suplimente alimentare
În cadrul consultului, medicul informează pacientul despre ce să se aștepte în timpul operației și despre opțiunile de anestezie disponibile. De asemenea, va face recomandări esențiale, inclusiv despre medicamentele care trebuie oprite sau continuate, și despre momentul opririi consumului de alimente înainte de operație. Medicul anestezist reevaluează pacientul în dimineața operației pentru a se asigura că recomandările au fost respectate.
Riscul Anestezic
În prezența unor factori de risc, medicul anestezist calculează riscul anesteziologic utilizând diverse scoruri de risc. Unul dintre cele mai cunoscute este scala ASA (Societatea Americană a Anesteziștilor), care clasifică riscurile de la 1 la 6, în funcție de bolile asociate și stadiul acestora.
Factorii de risc majori includ afecțiuni cardiace, pulmonare, renale, diabet și boli neurologice. Este crucial ca aceste afecțiuni să fie cât mai bine controlate înainte de operație. De asemenea, se iau în considerare tipul și durata intervenției chirurgicale.
Următoarele condiții medicale pot crește riscul de complicații în timpul intervenției chirurgicale, deși aceste riscuri sunt adesea legate mai mult de operație în sine decât de anestezie:
- Fumatul
- Obezitatea
- Convulsiile, epilepsia
- Sindromul de apnee în somn de tip obstructiv
- Boli cronice pulmonare (astm, BPOC)
- Hipertensiunea arterială
- Boala arterială coronariană
- Accidentul vascular cerebral
- Diabetul
- Boala cronică de rinichi
- Anumite medicamente (ex: aspirina, care poate crește riscul de sângerare)
- Istoricul de consum de alcool la risc
- Alergii la medicamente
- Antecedente de reacții adverse la anestezice (șoc anafilactic, hipertermie malignă)
- Istoric familial de hipertermie malignă
- Vârsta înaintată
Întrebări pe care le poți adresa medicului anestezist:
- Ce tip de anestezie voi avea? Există și alte opțiuni?
- Trebuie să încetez să iau vreunul dintre medicamentele mele înainte de anestezie?
- Trebuie să fac ceva special înainte de anestezie?
- Voi fi treaz sau conștient de ce se întâmplă în timpul operației?
- Voi simți durere?
- În cât timp mă voi trezi după anestezie?
- Voi avea efecte secundare de la medicamentele folosite? Cum pot fi tratate?
- Cât timp va trebui să stau în spital după aceea?
Consimțământul Informat
În multe țări, inclusiv în România, medicul anestezist are obligația de a informa pacientul cu privire la riscurile anesteziei și ale operației. Această discuție include posibilitatea alegerii metodei de anestezie (dacă este cazul) și informații despre riscurile și beneficiile asociate tipului de anestezie ales. Numai după această informare, pacientul este rugat să semneze un document scris care descrie informațiile discutate - consimțământul informat.
Factori care influențează alegerea tipului de anestezie
Alegerea tipului de anestezie este influențată de:
- Tipul operației: Anumite intervenții chirurgicale, cum ar fi îndepărtarea vezicii biliare (laparoscopic sau prin incizie unică), necesită obligatoriu anestezie generală. Pentru alte operații, cum ar fi examinarea genunchiului prin artroscopie, se poate discuta despre posibilitatea utilizării anesteziei locale, regionale sau generale, sau a unei combinații a acestora.
- Experiența și preferința medicului anestezist.
- Preferința pacientului: Majoritatea pacienților preferă să nu fie conștienți în timpul operațiilor majore. Totuși, multe femei însărcinate preferă ca operația cezariană să nu fie efectuată cu anestezie generală.
Tipuri de Anestezie în Detaliu
Anestezia Locală
Anestezicul local acționează într-o zonă restrânsă a corpului, blocând temporar nervii care transmit senzația de durere către creier. Se utilizează atunci când nervii pot fi accesați ușor prin administrarea anestezicului sub formă de cremă, picături, spray sau soluție injectabilă. Pacientul rămâne conștient, dar durerea este absentă sau mult diminuată.
Anestezia locală poate fi:
- De contact: Aplicarea pe tegument sau mucoase a substanțelor cu efect anestezic local (ex: crema EMLA aplicată copiilor înainte de recoltarea sângelui).
- Prin infiltrație: Infiltrarea anestezicului local la nivelul zonei dorite (ex: infiltrarea cu xilină în stomatologie).
Este utilizată pentru intervenții chirurgicale de mică amploare, precum extracția unui dinte, biopsia cutanată sau anumite operații oculare (ex: cataracta).
Anestezia Regională
Această metodă este folosită pentru intervenții chirurgicale pe zone mai extinse sau mai profunde ale corpului. Anestezicele locale sunt injectate în apropierea nervilor sau a plexurilor nervoase care deservesc zona ce urmează a fi operată. Anestezia regională blochează transmiterea informației dureroase din zona operată către creier, fără a duce la pierderea stării de conștiență.
Rahianestezia (Anestezia Spinală sau Rahidiană)
Rahianestezia implică introducerea unui anestezic local în imediata apropiere a măduvei spinării, la nivelul spațiului subarahnoidian. Efectul se instalează în câteva minute, blocând nervii din partea inferioară a abdomenului, șolduri, fese și membre inferioare. Pacientul rămâne treaz, dar nu simte nicio durere de la ombilic în jos. Este o alternativă la anestezia generală pentru operații sub nivelul ombilicului, fiind frecvent utilizată în chirurgia ortopedică, urologică, ginecologică, operația cezariană, cura herniilor inghinale și femurale sau în chirurgia vasculară a membrelor inferioare.
Rahianestezia poate fi administrată în mai multe moduri:
- Rahianestezie exclusivă: Pacientul este complet treaz pe durata operației, simțind doar presiune sau mișcare, dar nu durere.
- Rahianestezie cu sedare: După administrarea rahianesteziei, medicul anestezist poate administra sedative pentru relaxarea sau chiar adormirea pacientului.
- Rahianestezie cu anestezie generală: În anumite situații, se poate recurge la o combinație a celor două tipuri de anestezie, mai ales dacă operația depășește durata blocului senzitiv oferit de rahianestezie.
Procedura de rahianestezie se efectuează în sala de operație, medicul anestezist fiind asistat de personal medical. Pacientul este poziționat pentru a facilita accesul la spațiile intervertebrale, iar zona este dezinfectată. Pacientul poate simți o "fulgerătură" dacă acul atinge un nerv, dar nu o durere semnificativă. Efectul anestezic se instalează în 5-20 de minute, manifestându-se prin încălzire și amorțeală. Blocul motor și senzitiv dispare treptat, permițând revenirea senzațiilor și a mișcării.
Deși sigură, rahianestezia poate duce la scăderea tensiunii arteriale, dificultăți la urinare (în special la bărbați) și, în aproximativ 1:200 de cazuri, dureri de cap. Rar, o rahianestezie excesiv de înaltă poate provoca slăbiciune în mâini sau dificultăți respiratorii.
Anestezia Epidurală (Peridurală)
Anestezicul local este introdus în spațiul epidural, situat în exteriorul durei-mater (membrana ce înconjoară măduva spinării). Permite introducerea unui cateter subțire, prin care se pot administra repetat sau continuu anestezic local sau medicamente pentru calmarea durerii. Efectul se instalează în minimum 15 minute și este frecvent utilizată pentru chirurgia membrelor inferioare sau pentru controlul durerii în timpul travaliului și nașterii.
Blocurile de Nervi Periferici/Plex Nervos
Aceste blocuri determină dispariția durerii într-o regiune deservită de un nerv periferic sau un plex nervos și sunt folosite pentru operații la nivelul membrelor superioare sau inferioare.
Anestezia Generală
Reprezintă cea mai complexă formă de anestezie, inducând o stare de inconștiență controlată, analgezie (lipsa durerii) și relaxare musculară. Necesită, de obicei, intubație orotraheală pentru susținerea funcției respiratorii. Pacientul nu își va aminti nimic despre perioada anesteziei.
Este esențială pentru operații majore, cum ar fi chirurgia cardiacă, a abdomenului superior, toracică, a capului și gâtului, transplanturi, intervenții pe vase mari sau în caz de contraindicații pentru anestezia regională (infecții la locul puncției). Se administrează prin metode intravenoase sau inhalatorii (gaze sau vapori amestecați cu oxigen). Medicamentele anestezice acționează prin împiedicarea creierului să răspundă la mesajele senzoriale, inducând o stare de "somn anestezic" distinctă de somnul normal sau de coma.
Sedarea
Sedarea induce o stare de relaxare și poate duce la amnezie, fiind utilizată pentru proceduri medicale cu grad mare de disconfort sau dureroase, cum ar fi endoscopia, colonoscopia sau RMN-ul la copii mici.
Efecte Secundare ale Anestezicelor
Anestezicele pot provoca reacții adverse, pe care medicul anestezist le va discuta în cadrul consultului preanestezic. De obicei, efectele secundare sunt temporare (maxim 24 de ore) și pot fi tratate.
Reacții adverse frecvente după anestezie generală sau regională includ:
- Greață și vărsături
- Amețeală sau senzație de leșin
- Senzație de frig, frisoane
- Durere de cap
- Mâncărime (prurit) la nivelul pielii
- Echimoza și durere la locul de injectare
- Urinare cu dificultate
- Durere la nivelul gâtului
Riscuri și Complicații ale Anesteziei
Anestezia modernă este o procedură foarte sigură, datorită progreselor în pregătirea personalului medical, siguranța medicamentelor și echipamentelor de monitorizare sofisticate. Totuși, ca în cazul oricărei intervenții medicale, există un risc potențial de complicații:
- Afectare neurologică permanentă: Tulburări de sensibilitate sau paralizie. Afectarea nervilor periferici apare la aproximativ 1:1000 de persoane după anestezie generală.
- Reacție alergică severă la anestezic: Deși rare (1:10.000 - 1:20.000), pot fi amenințătoare de viață, dar medicul anestezist dispune de tratament adecvat.
- Deces: Pentru pacienții sănătoși, cu intervenții chirurgicale programate, riscul de deces este extrem de mic, aproximativ 1 la 100.000 de pacienți.
- Disfuncție cognitivă postoperatorie (neurotoxicitatea anesteziei): Tulburări de memorie și învățare pe termen lung. Pacienții vârstnici pot prezenta delir postoperator (confuzie intermitentă) timp de aproximativ o săptămână.
- Hipertermie malignă: O reacție gravă la anestezic, manifestată prin febră rapidă, contracții musculare și, uneori, deces.
Când să suni la 112
Este important să soliciți asistență medicală de urgență dacă, în urma anesteziei, prezinți:
- Respirație cu dificultate
- Mâncărime, tumefacție (umflătură) sau urticarie extremă
- Amorteală sau paralizie în orice parte a corpului
- Vorbire neclară
- Înghițire cu dificultate
Recuperarea după Nașterea prin Cezariană
Venirea pe lume a unui copil este un moment minunat, însă experiența poate lăsa urme asupra corpului mamei, în special în zona abdominală. După naștere, multe femei se confruntă cu o burtică persistentă, iar procesul de revenire la silueta inițială poate fi dificil, indiferent dacă nașterea a fost naturală sau prin cezariană. Recuperarea abdomenului necesită timp, răbdare și soluțiile potrivite.
Fiecare femeie are un ritm diferit de recuperare. În general, burta post-sarcina începe să se retragă în primele săptămâni, pe măsură ce uterul revine la dimensiunile sale inițiale. Deși retragerea burticii după cezariană durează, de regulă, la fel ca în cazul nașterii naturale, aspectul abdomenului va fi influențat și de prezența cicatricii, care necesită un timp mai mare pentru vindecare.
Burta lăsată după naștere nu apare doar din cauza acumulării de grăsime. Sarcina afectează mușchii abdominali, care se întind pentru a face loc bebelușului. Uneori, apare diastaza abdominală, o separare a mușchilor drepți abdominali, ce poate lăsa abdomenul cu un aspect mărit.

Alimentația și Hidratarea
O alimentație sănătoasă și echilibrată joacă un rol foarte important în reducerea burticii după sarcină. Organismul are nevoie de nutrienți pentru a se reface, așa că este important să se pună accent pe alimente bogate în proteine, fibre și grăsimi sănătoase. Evitarea zahărului procesat și a băuturilor carbogazoase contribuie la prevenirea acumulării de grăsime în zona abdomenului. Hidratarea corespunzătoare este, de asemenea, esențială.
Exercițiile Fizice
Unul dintre cele mai eficiente moduri de a recăpăta tonusul abdominal este începerea unui program de exerciții. Este esențială consultarea medicului înainte de a începe activitatea fizică, mai ales după o naștere prin cezariană. Exercițiile de bază, precum podul sau contracțiile ușoare ale abdomenului, pot ajuta la tonifierea mușchilor fără suprasolicitarea corpului.
Proceduri Chirurgicale Estetice
În cazurile în care pielea rămâne lăsată și diastaza abdominală persistă chiar și după sport și dietă, procedurile chirurgicale pot reprezenta o soluție eficientă. Abdominoplastia este o intervenție care îndepărtează excesul de piele și întărește mușchii abdominali, oferind un abdomen ferm și plat. Aceasta este o opțiune potrivită atât după nașterea naturală, cât și după cezariană, putând fi combinată cu liposucția pentru rezultate spectaculoase. Procedurile de tip "Mommy Makeover" includ abdominoplastia, liposucția și remodelarea sânilor, ajutând femeile să își recapete forma și încrederea în sine după sarcină.
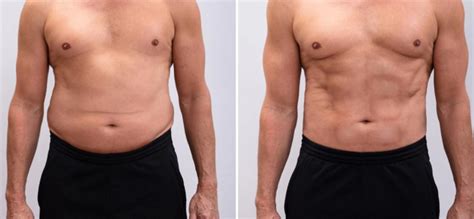
Perioada de Spitalizare după Cezariană
Perioada de spitalizare după nașterea prin cezariană durează, în general, între 2 și 4 zile. În acest interval, au loc primele interacțiuni cu nou-născutul și se începe alăptarea.
Medicii recomandă evitarea repausului complet la pat și încurajează mișcarea prin efectuarea câtorva pași la câteva ore după operație, pentru a accelera vindecarea postoperatorie și a preveni formarea trombilor sau constipația.
În timpul spitalizării, personalul medical monitorizează:
- Aspectul plăgii operatorii
- Cantitatea de lichide consumate
- Frecvența urinărilor și a scaunelor
- Semnele vitale (temperatură, puls, tensiune arterială, frecvența respiratorie, saturații în oxigen)
- Pansamentul și eventualele urme de sângerare
- Pierderile vaginale de sânge
Managementul Disconfortului și Vindecarea Plăgii
Starea de oboseală și disconfortul abdominal generat de incizia chirurgicală sunt frecvente, dar pot fi ameliorate prin:
- Evitarea efortului fizic intens: În primele săptămâni se recomandă evitarea ridicării greutăților și a activităților casnice solicitante. Mersul pe jos la pas domol este benefic.
- Administrarea de antialgice: Durerea abdominală post-cezariană, deși variabilă, se remite de obicei în 5-6 săptămâni. Ibuprofenul sau acetaminofenul sunt sigure, chiar și în timpul alăptării. Pernele electrice pot, de asemenea, ameliora durerea.
- Îngrijirea plăgii operatorii: Se evită dușurile și băile prelungite până la îndepărtarea firelor de sutură. Bandajele sterile se schimbă periodic. Orice semn de înroșire, edem sau secreții purulente necesită prezentare la medic.
Timpul total de vindecare al plăgii operatorii este de 4-6 săptămâni. Se recomandă menținerea unei posturi adecvate și susținerea abdomenului în zona inciziei în timpul strănutului sau tusei pentru a preveni dehiscenta (deschiderea) plăgii.
După vindecarea inciziei și dispariția durerii, reluarea activităților fizice normale și a relațiilor intime se face gradual.

Modificări Fiziologice Post-Cezariană
În perioada de recuperare au loc diverse modificări fiziologice:
- Lohiile: Eliminarea pe cale vaginală a mucoasei uterine, inițial sangvinolentă, apoi rozalie și, în final, sidefii. Procesul durează câteva săptămâni.
- Contracții uterine: Similare celor menstruale, au loc în primele zile după naștere pentru a asigura hemostaza uterină.
Posibile Complicații
În cazuri rare, recuperarea poate fi complicată de:
- Durere intensă la nivelul inciziei
- Infecția plăgii chirurgicale
- Sângerări vaginale abundente
- Durere toracică
- Dispnee (senzația de lipsă a aerului)
- Febră
- Edem sau durere la nivelul membrelor inferioare
Aceste manifestări necesită evaluare medicală urgentă.
Poziții de Alăptare după Cezariană
Alăptarea poate genera disconfort din cauza poziției. Cele mai confortabile poziții includ:
- Alăptarea în decubit dorsal: Sugarul este plasat pe abdomenul mamei, cu gura la nivelul sânului.
- Alăptarea în decubit lateral: Copilul este poziționat pe o pernă lateral.
- Poziția "minge de fotbal": Copilul este susținut cu antebrațul și mâna mamei pe partea laterală.
Recuperarea după cezariană este un proces unic pentru fiecare femeie. Este important să se acorde suficient timp și să se aleagă soluțiile potrivite. Procesele de recuperare pot necesita mai mult de 6 săptămâni, atâta timp cât evoluția este favorabilă și nu apar complicații.