Importanța Vaccinării în Copilărie
Vaccinul reprezintă o metodă eficientă și sigură de a oferi protecție împotriva diverselor tipuri de boli, înainte ca organismul să intre în contact cu acestea. Prin intermediul vaccinului, sistemul imunitar își creează anticorpi, un proces similar cu cel în care organismul este expus la un anumit tip de boală. După administrarea vaccinului, organismul recunoaște virusurile sau bacteriile patogene și produce anticorpi, care sunt proteine produse în mod natural de sistemul imunitar.
Unele tipuri de vaccin se administrează în doză unică, în timp ce altele pot necesita efectuarea unui rapel. Pe lângă schema de vaccinare obligatorie, există și posibilitatea administrării unor vaccinuri opționale, pentru a evita contractarea anumitor boli.

Calendarele de Vaccinare în România
Calendarele de vaccinare pot prezenta variații de la o țară la alta, acestea referindu-se la vârsta la care se administrează vaccinul, grupele de populație cărora le sunt adresate, numărul și momentul administrării dozelor, precum și posibilitatea administrării concomitente a mai multor preparate biologice pentru obținerea imunizării.
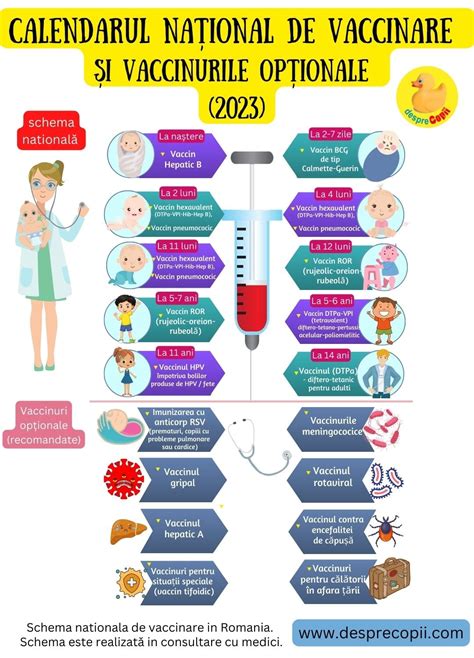
Conform Calendarului Național de Vaccinare valabil în 2025, principalele vaccinuri care trebuie administrate copilului, precum și vârsta la care trebuie efectuate, se referă la:
- Vaccinul hepatitic B: administrare în primele 24 de ore de viață ale nou-născutului în maternitate.
- Vaccinul de tip Calmette Guerrin (BCG): administrat între zilele 2-7 de viață ale nou-născutului.
- Vaccinul DTPa-VPI-Hib-Hep.B și cel antipneumococic: administrate la 2, 4 și 11 luni de viață ale sugarului de către medicul de familie.
- Vaccinul rujeolic-rubeolic-oreion (ROR): administrat la 1 an și, respectiv, 5 ani de viață ai copilului de către medicul de familie.
- Vaccinul diftero-tetano-pertusis acelular poliomielitic (DTPa-VPI): în intervalul de vârstă 5-6 ani de către medicul de familie.
- Vaccinul diftero-tetano-pertusis (dT) pentru adulți: la 14 ani ai copilului la cabinetul medicului de familie.
Vaccinuri Obligatorii Detaliate
Vaccinul Hepatitic B
Vaccinul hepatitic B asigură protecție împotriva infecției cauzate de virusul hepatitei B și a complicațiilor acestei patologii, care includ fibroza hepatică și cancerul hepatic. Imunizarea se obține prin administrarea unui vaccin care conține antigenul major de suprafață al virusului. Contraindicațiile pentru imunizarea vaccinală împotriva hepatitei B se referă la reacțiile alergice severe și de hipersensibilitate cunoscute la componentele preparatului, de tipul drojdiei sau proteinelor din ouă.
Vaccinul de tip Calmette Guerrin (BCG)
Vaccinul de tip Calmette Guerrin (BCG) este singurul vaccin care oferă protecție împotriva tuberculozei și a infecțiilor non-tuberculoase cauzate de micobacterii, de tipul leprei și al ulcerului Buruli. Contraindicațiile acestui tip de imunizare includ imunosupresia de cauză congenitală sau secundară, asociată infecției HIV și medicației de tipul corticosteroizilor.
Vaccinul DTPa-VPI-Hib-Hep.B și cel Antipneumococic
În această ședință vaccinală se efectuează imunizarea împotriva difteriei, tetanosului, pertussisului (tusea convulsivă), virusului hepatitic B, poliomielitei, Haemophilus influenzae de tip B, pneumoniei și otitei medii acute determinate de pneumococ. Administrarea vaccinului pneumococic conjugat nu substituie utilizarea vaccinurilor polizaharidice 23 valente la copiii cu vârsta > 2 ani cu patologii subiacente (anemia falciformă, asplenie, infecție HIV) care asociază un risc crescut de boală cauzată de S. pneumoniae. Contraindicațiile acestui vaccin se referă la existența în antecedent a unei reacții severe sau de hipersensibilitate la oricare dintre substanțele active, excipienții conținuți de preparat, neomicina și polimixina. În cazul administrării seriilor de vaccinare primară la nou-născuții prematuri (≤ 28 de săptămâni de sarcină) și mai ales cei care asociază imaturitate respiratorie, trebuie luat în considerare riscul potențial de apnee și necesitatea monitorizării funcției respiratorii timp de 48-72 ore postvaccinare.
Vaccinul Rujeolic-Rubeolic-Oreion (ROR)
Vaccinul ROR poate fi administrat în aceeași ședință vaccinală cu unul sau mai multe vaccinuri inactivate (antigripal, Haemophilus influenzae tip B, HepB, pneumococic sau COVID-19) în locuri de administrare diferite. Vaccinul ROR poate fi administrat concomitent, cu o lună înainte sau cu o lună după administrarea altor vaccinuri cu virusuri vii (varicelic, zosterian, rotaviral). Contraindicațiile acestui vaccin se referă la reacțiile anafilactice și de hipersensibilitate în antecedente la același preparat sau componentă a acestuia, imunodeficiența primară sau secundară severă, cuantificabilă în conformitate cu numărul de limfocite CD4+.
Vaccinul Diftero-Tetano-Pertussis Acelular Poliomielitic (DTPa-VPI)
Vaccinul DTPa-VPI asigură imunizarea împotriva difteriei, tetanosului, tusei convulsive și poliomielitei, putând fi administrat atât singur, cât și alături de alte preparate biologice în cadrul aceleiași ședințe vaccinale. Contraindicațiile se referă la hipersensibilitatea la oricare dintre substanțele active sau excipienții preparatului biologic, existența în istoricul de boală personal a unei reacții severe din partea sugarului la același tip de vaccin sau de encefalopatie de cauză nedeterminată apărută în primele 7 zile de la administrarea unui vaccin care conține componente pertussis.
Vaccinuri Opționale pentru Copii
În afara acestui calendar de vaccinare națională, părinții pot opta pentru imunizarea copilului și împotriva altor afecțiuni frecvent întâlnite în această etapă de creștere și dezvoltare, care includ:
- Vaccinul antirotaviral: cu protecție împotriva rotavirusului, ce asociază manifestări clinice specifice tubului digestiv (vărsături, diaree) și febră, care pot cauza deshidratare severă. Imunizarea se realizează prin administrarea orală a preparatului biologic la vârsta de 2 și, respectiv, 3 luni.
- Vaccinul antimeningococic: oferă protecție împotriva meningitei meningococice și a septicemiei cauzate de tulpina MenB de meningococ. Imunizarea se realizează la 2 și, respectiv, 4 luni, cu rapel după împlinirea vârstei de 1 an.
- Vaccinul antigripal: la sugari, primul contact cu virusurile gripale are loc de regulă în primul sezon de iarnă al celui mic, astfel încât imunizarea specifică trebuie realizată cu minim 10-14 zile înainte de această perioadă. Vaccinurile antigripale de uz pediatric pot fi inactivate (cu administrare injectabilă la copii cu vârsta mai mare de 6 luni), viu atenuate (sub formă de spray nazal ce se pot administra începând cu vârsta de 2 ani), cvadrivalente (două tulpini gripale A și două tulpini B) și trivalente (o tulpină gripală B și două A).
- Vaccin impotriva infectiilor cauzate de human papilloma virus (HPV): la momentul actual, în România, persoanele de sex feminin cu vârsta cuprinsă între 19 și 45 de ani pot beneficia de vaccinare anti-HPV în regim compensat de 50% în baza unei rețete eliberate de către medici de toate specialitățile aflați în contract cu CNAS. Vaccinarea anti-HPV la bărbat previne apariția atât a cancerelor la nivelul penisului, cât și a celor care interesează mucoasa anală și orofaringiană cauzate de acest patogen. În prezent, vaccinul este inclus în Planul Național de Imunizare atât pentru fete, cât și pentru băieți cu vârsta cuprinsă între 11 și 18 ani (19 ani neîmpliniți).
- Vaccinul antivaricelic: poate fi administrat începând cu vârsta de cel puțin 12 luni a copilului și, în anumite condiții, la recomandarea medicului, la sugari începând cu vârsta de 9 luni. Vaccinul conține virus viu atenuat și este contraindicată administrarea sa persoanelor diagnosticate cu patologii oncologice, hematologice, infecție HIV, sindromul imunodeficienței dobândite (SIDA) și celor care se află sub tratament cu substanțe farmacologice care diminuează capacitatea de funcționare a sistemului imunitar (corticosteroizi).
- Vaccinarea împotriva hepatitei A: se adresează copiilor și adolescenților cu vârsta cuprinsă între 1 și 15 ani inclusiv, în 2 doze, la interval de 6 până la maxim 12 luni, pentru asigurarea pe termen lung a unei protecții eficiente.
- Vaccinul anti-SARS-COV-2: vaccinurile împotriva COVID-19 sunt vaccinuri opționale. Cu ajutorul acestora, sistemul imunitar produce anticorpi meniți să combată efectele negative și complicațiile produse de virusul SARS-COV-2. Aceste vaccinuri au fost dezvoltate rapid în contextul pandemiei și s-au dovedit eficiente în prevenirea formelor severe ale bolii, spitalizărilor și complicațiilor asociate, cum ar fi pneumonia sau afectarea organelor vitale. Vaccinurile disponibile includ formule adaptate la tulpinile actuale ale virusului, ceea ce le face mai eficiente în prevenirea îmbolnăvirilor și în reducerea răspândirii COVID-19 în comunitate.
Cum funcționează vaccinurile, imunitatea colectivă, tipuri de vaccinuri, animație
Beneficii și Efecte Adverse ale Vaccinurilor
Beneficiile vaccinurilor sunt multiple, atât pentru fiecare individ în parte, cât și pentru întreaga comunitate. Vaccinurile au un rol foarte important în prevenția bolilor, atât pentru propria persoană, cât și pentru persoanele din jur, deoarece riscul de a transmite un virus sau o bacterie scade semnificativ odată ce ești vaccinat. De asemenea, prin vaccinare se pot evita complicațiile diverselor boli infecțioase, inclusiv decesul, deoarece anticorpii acționează pentru a ține boala sub control.
Dacă nu există boli conexe sau contraindicații în efectuarea vaccinului, administrarea nu va produce efecte adverse, în ciuda miturilor care circulă. De exemplu, unele persoane cred că vaccinarea le va provoca boala, ceea ce nu este adevărat. Ca orice medicament administrat, și vaccinul poate avea diverse efecte secundare, dar accidentele majore sunt rare. Ca orice produs medical, vaccinul poate avea reacții adverse, însă acestea sunt, în majoritatea cazurilor, ușoare și temporare. Beneficiile vaccinării în prevenirea unor boli grave depășesc cu mult riscurile unor reacții adverse minore.
Reacții adverse comune:
- Roșeață, umflătură sau durere ușoară la locul injectării.
- Febră ușoară (de obicei la 7-12 zile după vaccin).
- O erupție cutanată ușoară, asemănătoare rujeolei, tranzitorie (la 7-14 zile după vaccin).
- Umflarea ușoară a glandelor de la nivelul gâtului sau obrajilor.
Reacții adverse rare:
- Convulsii febrile (asociate cu febra, nu direct cu vaccinul).
- Scăderea temporară a numărului de trombocite (trombocitopenie tranzitorie).
- Reacții alergice (foarte rare).
Este important să discuți cu medicul pediatru despre orice îngrijorare legată de reacțiile adverse.
Mituri și Adevăruri despre Vaccinare
Mit: „Vaccinarea determină apariția autismului.”
Adevăr: Acesta este, probabil, cel mai răspândit și dăunător mit. Ideea a pornit de la un studiu fraudulos din 1998, care a fost ulterior retras. Studiile științifice ample au demonstrat categoric că NU există nicio legătură între vaccinul ROR și autism.
Mit: „Efectele adverse ale vaccinurilor sunt devastatoare.”
Adevăr: Ca orice medicament administrat, și vaccinul poate avea diverse efecte secundare, dar accidentele majore sunt rare. Beneficiile vaccinării în prevenirea unor boli grave depășesc cu mult riscurile unor reacții adverse minore.
Mit: „Copiii sunt imunizați prea devreme.”
Adevăr: Calendarele de vaccinare sunt concepute științific pentru a oferi protecție în cele mai vulnerabile perioade ale copilăriei. Sistemul imunitar al unui bebeluș este expus zilnic la mii de germeni, iar vaccinurile reprezintă o fracțiune minusculă din această expunere.
Mit: „Întârzierea dozelor reduce efectul preventiv.”
Adevăr: Da, întârzierea poate reduce eficiența vaccinului și crește riscul de boală. Este important să se reia vaccinarea cât mai repede posibil pentru a asigura protecția completă.

Rolul Agenției Europene pentru Medicamente și al Comisiei Europene
Agenția Europeană pentru Medicamente reprezintă instituția responsabilă cu evaluarea și monitorizarea vaccinurilor, astfel încât aceste substanțe să poată fi administrate în siguranță, cu minime efecte adverse. Ulterior, după finalizarea testelor, Comisia Europeană emite autorizația de introducere pe piață a vaccinului.
Comisia Europeană sprijină în mod activ statele membre ale UE pentru menținerea și creșterea ratelor de vaccinare la nou-născuți, sugari și copii, împotriva gripei sezoniere a grupurilor populaționale de risc, împotriva cancerului de col uterin și a gripei pandemice H1N1. În perioada 2022-2025, Comisia Europeană a desfășurat campania de comunicare „United Protection” pentru sensibilizarea publicului larg în raport cu beneficiile vaccinării, în conformitate cu fiecare etapă a vieții individului.
Informații Suplimentare și Recomandări
Ratele insuficiente de vaccinare înregistrate în ultima perioadă în cadrul Uniunii Europene se datorează accesului limitat la serviciile de imunizare al comunităților defavorizate, perturbării aprovizionării, dezinformării referitoare la vaccinuri, conflictelor armate și instabilității geopolitice. Diminuarea încrederii publicului larg în eficacitatea vaccinurilor a înregistrat o creștere semnificativă din cauza pandemiei cauzate de coronavirus, difuzării la scară largă de informații false și dezinformării rău intenționate referitoare la vaccinare.
Întrebări frecvente (FAQ):
- Ce este un vaccin și cum funcționează?
Vaccinul este o metodă sigură și eficientă de prevenire a bolilor. Acesta stimulează sistemul imunitar să producă anticorpi fără a provoca boala, pregătind organismul să recunoască și să combată virusurile sau bacteriile în cazul unei expuneri reale. - Care sunt vaccinurile obligatorii pentru copii în România?
Printre vaccinurile obligatorii se numără BCG, DTP/DT, VPI, HepB, ROR, Hib și vaccinul pneumococic. - Există situații în care vaccinurile sunt contraindicate?
Da. Contraindicațiile depind de tipul vaccinului. - Pot vaccina copilul dacă am întârziat schema de vaccinare?
Da, dar este important să se reia vaccinarea cât mai repede, pentru a asigura protecția completă.
Informațiile din acest articol nu înlocuiesc, în niciun caz, consultul medical specializat. Solicită sfat medical specializat pentru a stabili cea mai bună schemă de vaccinare pentru copilul tău.