Placenta este un organ temporar esențial, care se dezvoltă în cavitatea uterină pe parcursul sarcinii. Aceasta joacă un rol crucial în asigurarea supraviețuirii și dezvoltării fătului, îndeplinind multiple funcții vitale atât pentru mamă, cât și pentru copil.
Structura și Dezvoltarea Placentei
Placenta se formează la scurt timp după concepție, odată cu implantarea ovulului fertilizat în uter, aproximativ 10 zile după fertilizare. Inițial, este compusă din câteva celule, dar pe parcursul sarcinii se dezvoltă într-un organ independent, cu dimensiuni ce pot ajunge la 20-30 centimetri sau chiar mai mult. Se atașează de peretele uterin printr-o interfață numită „deciduă”, care include atât componenta maternă (endometrul), cât și cea fetală. Vasele placentare intră în contact strâns cu cele materne datorită invaziei trofoblastului, țesutul precursor al placentei.
Localizarea placentei este, de obicei, în partea superioară (fundică) sau laterală a uterului, dar se poate fixa oriunde în cavitatea uterină. Aspectul său este asemănător unui disc bine vascularizat, care crește odată cu sarcina. Poziția sa se poate modifica pe măsură ce uterul se mărește, pentru a asigura spațiul necesar dezvoltării fătului.
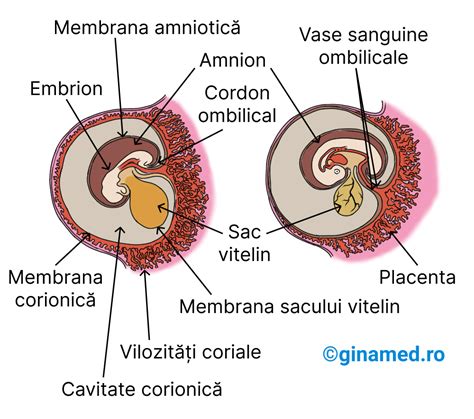
Conexiunea dintre placentă și făt este realizată prin intermediul cordonului ombilical. Începând cu 9-10 zile după fecundare, placenta începe să producă hormonii necesari dezvoltării fetale, cel mai important fiind b-HCG (gonadotropina corionică umană), al cărui nivel crește până la începutul trimestrului al II-lea de sarcină, apoi scade și se stabilizează.
Funcțiile Esențiale ale Placentei
Placenta îndeplinește o serie de funcții esențiale pentru o sarcină sănătoasă:
Funcția de Nutriție
Placenta asigură un aport constant de substanțe nutritive pentru făt, esențiale pentru creșterea și dezvoltarea sa. Acest transfer se realizează prin difuzie sau transport activ:
- Substanțe nutritive transferate: glucoză (principală sursă de energie), aminoacizi (pentru sinteza proteinelor), lipide (pentru energie și dezvoltarea sistemului nervos), vitamine și minerale.
- Mecanisme de transport:
- Difuzia simplă: pentru molecule mici precum oxigenul și dioxidul de carbon.
- Transportul activ: necesită energie pentru a transporta substanțe împotriva gradientului de concentrație (ex. aminoacizi, glucoză).
- Endocitoza și exocitoza: procese prin care celulele materne absorb sau eliberează substanțe.
Funcția Respiratorie
Acționând ca un „plămân” pentru făt, placenta facilitează schimbul de gaze. Fătul nu are plămâni funcționali în timpul sarcinii, astfel placenta preia:
- Furnizarea de oxigen: oxigenul din sângele matern trece în sângele fetal, datorită afinității mai mari a hemoglobinei fetale pentru oxigen.
- Eliminarea dioxidului de carbon: dioxidul de carbon, produs al metabolismului fetal, este transferat în sângele matern pentru a fi eliminat prin plămânii mamei.
Funcția Excretorie
Placenta ajută la eliminarea deșeurilor metabolice produse de făt, deoarece rinichii acestuia nu sunt complet funcționali în timpul sarcinii. Substanțe precum ureea și creatinina sunt transferate în sângele matern și eliminate de rinichii mamei. Astfel, placenta acționează și ca un sistem de detoxifiere.
Funcția Hormonală
Placenta produce o gamă largă de hormoni esențiali pentru menținerea sarcinii și dezvoltarea fătului:
- hCG (gonadotropina corionică umană): menține corpul luteum, care secretă progesteron.
- Progesteron: menține mediul uterin, previne contracțiile și susține dezvoltarea placentei.
- Estrogeni: stimulează dezvoltarea uterului și a sânilor.
- Relaxina: relaxează ligamentele pelviene și colul uterin.
- Somatomamotropina corionică umană (hCS): reglează metabolismul matern și crește disponibilitatea nutrienților pentru făt.
Funcția Imunitară
Placenta acționează ca o barieră imunitară, protejând fătul de infecții și permițând transferul anticorpilor IgG de la mamă la făt, conferindu-i protecție pasivă după naștere. Totuși, unii agenți patogeni (ex. virusul HIV, toxoplasma) pot traversa placenta.
Funcția Barieră
Placenta formează o barieră semipermeabilă, reglementând pătrunderea substanțelor toxice, alcoolului, drogurilor și altor agenți nocivi în circulația fetală. Cu toate acestea, unele substanțe pot traversa placenta și afecta negativ dezvoltarea fetală.
Anormalități ale Placentei
Dezvoltarea și funcționarea normală a placentei pot fi afectate de diverși factori, ducând la diverse complicații:
Factori care pot afecta sănătatea placentei:
- Vârsta mamei: Anormalitățile placentare sunt mai frecvente la femeile peste 40 de ani.
- Ruptura prematură a membranelor: Ruperea sacului amniotic înainte de debutul travaliului crește riscul de probleme placentare.
- Hipertensiunea arterială: Tensiunea arterială crescută poate afecta placenta.
- Sarcina multiplă: Riscul de probleme placentare este mai mare în cazul sarcinilor gemelare sau multiple.
- Tulburări de coagulare a sângelui: Afecțiunile care afectează coagularea sau favorizează formarea de cheaguri cresc riscul.
- Istoric de afecțiuni placentare: Un diagnostic anterior de problemă placentară crește riscul de recidivă.
- Intervenții chirurgicale anterioare la nivelul uterului: Operațiile cezariene sau alte intervenții cresc riscul.
- Consumul de droguri: Fumatul sau consumul de droguri (ex. cocaină) sunt asociate cu anumite afecțiuni placentare.
- Traumatisme abdominale: Loviturile sau căderile pot influența dezvoltarea placentei.
Cele mai frecvente probleme placentare:
- Placenta previa: Placenta acoperă parțial sau total colul uterin, putând cauza sângerări vaginale severe. Nașterea prin cezariană este adesea recomandată.
- Placenta abruptio (decolare prematură de placentă normal inserată - DPPNI): Placenta se desprinde parțial sau total de peretele uterin înainte de naștere. Poate duce la aport insuficient de oxigen și nutrienți pentru făt și sângerări materne. Adesea necesită naștere prematură.
- Placenta accreta: Vasele placentare se dezvoltă anormal de adânc în peretele uterin, împiedicând eliminarea completă a placentei după naștere. Poate necesita transfuzii de sânge sau histerectomie.
- Retenția placentară: Placenta nu este eliminată complet în decurs de 30-60 de minute după naștere. Poate duce la infecții severe sau hemoragii.
Manifestări ale afecțiunilor placentare:
Este importantă consultarea medicului obstetrician în cazul apariției următoarelor simptome în timpul sarcinii:
- Sângerare vaginală
- Durere abdominală
- Durere de spate severă
- Contracții uterine frecvente
Prevenirea problemelor placentare:
Deși multe afecțiuni placentare nu pot fi prevenite direct, un stil de viață sănătos și monitorizarea medicală regulată sunt esențiale:
- Respectarea controalelor medicale periodice.
- Controlul afecțiunilor cronice, cum ar fi hipertensiunea arterială.
- Abținerea de la fumat și consumul de droguri.
- Evitarea operației cezariene dacă nu este strict indicată.
- Discutarea cu medicul despre măsurile de prevenție în cazul unui istoric de probleme placentare.
Expulzia Placentei
Expulzia placentei, cunoscută și ca etapa a treia a travaliului, are loc de obicei în aproximativ 5 minute, dar poate dura până la 30 de minute după nașterea copilului. În cazul nașterii vaginale, medicul poate masa abdomenul pentru a stimula contracțiile uterine și expulzia placentei. Dacă nașterea este prin cezariană, placenta este îndepărtată chirurgical în timpul intervenției.
Medicul va examina placenta pentru a se asigura că este intactă și că niciun fragment nu a rămas în uter, pentru a preveni sângerarea și infecția.
Anestezia Epidurală în Contextul Nașterii
Anestezia epidurală este o metodă de ameliorare a durerii utilizată frecvent în timpul travaliului și nașterii. Aceasta implică injectarea unui anestezic local în spațiul epidural al coloanei vertebrale inferioare, blocând transmiterea semnalelor de durere. Deși eficientă în controlul durerii, anestezia epidurală prezintă avantaje și dezavantaje:
Avantajele Anesteziei Epidurale:
- Ameliorare eficientă a durerii.
- Procedură sigură pentru majoritatea femeilor.
- Permite mamei să rămână conștientă și să participe activ la naștere.
- Permite mamei să rămână trează în cazul unei operații cezariene.
Dezavantajele Anesteziei Epidurale:
- Nu este recomandată în anumite condiții medicale (tulburări de coagulare, infecții).
- Necesită monitorizare constantă a tensiunii arteriale și administrare de fluide intravenoase.
- Poate duce la pierderea temporară a senzației în vezica urinară, necesitând cateterizare.
- Poate provoca amorțeală în picioare pentru câteva ore după naștere.
- Uneori poate încetini travaliul sau prelungi etapa a doua a nașterii.
- Poate crește necesitatea utilizării forcepsului sau vacuumului.
- Durerile de cap post-procedură pot apărea în cazuri rare.
Anestezie epidurală și spinală
Medicamentele utilizate în anestezia epidurală pot traversa placenta, ajungând la făt. Efectele adverse potențiale asupra nou-născuților sunt încă subiect de cercetare, dar pot include dificultăți în alăptare sau modificări ale respirației. Există, de asemenea, discuții în comunitatea științifică despre o posibilă legătură între anestezia epidurală și dezvoltarea neurocognitivă a copilului, inclusiv riscul de autism, deși dovezile nu sunt încă concludente.
Alternative la anestezia epidurală includ tehnici de management al durerii precum tehnicile Lamaze, Bradley, hipnoza, acupunctura sau alte tipuri de analgezie.
tags: #trecerea #anestezicelor #prin #placenta