Problemele de respirație reprezintă cea mai frecventă cauză a internărilor în rândul copiilor, pneumoniile, bronșitele și astmul bronșic fiind primele trei afecțiuni care duc la spitalizare. Chiar și infecțiile respiratorii care nu necesită sau care nu evoluează spre internare afectează atât copilul, cât și familia, deoarece cei mici nu pot merge la școală sau la grădiniță, disconfortul fizic este vizibil (rinoree, cefalee, febră), iar tratamentul durează cel puțin o săptămână, în funcție de caz. Iată de ce este important să te informezi corect și să urmezi recomandările medicilor.
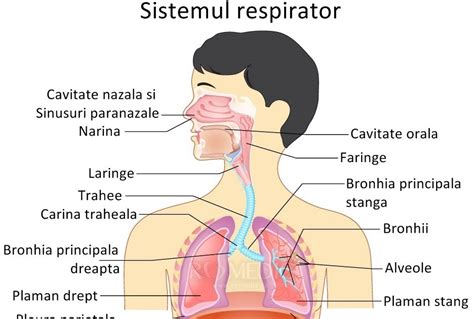
Ce sunt problemele respiratorii la copii?
Problemele de respirație la copii definesc, de fapt, o serie de dificultăți de respirație care pot avea cauze multiple și care se pot descrie prin disconfortul în respirație și senzația de respirație incompletă. Aceste probleme de respirație pot apărea brusc sau se pot dezvolta treptat. Totodată, pot avea manifestări ușoare sau severe.
Problemele respiratorii pot fi de natură infecțioasă, cum sunt virozele, sau non-infecțioasă, precum astmul sau tulburările de respirație din timpul somnului. Pentru stabilirea unui diagnostic corect și, implicit, a unui tratament adecvat este esențial să îți duci copilul la medic pentru consult.
Bine de știut:
- Oboseala după exercițiile fizice intense, de exemplu, nu intră în categoria problemelor respiratorii.
- Dificultățile de respirație pot apărea și pe fondul stresului sau al stărilor de anxietate.
- Tulburările de respirație din timpul somnului nu trebuie confundate cu simptomele normale ale unei viroze (nas înfundat, tuse), care pot persista chiar și 3 săptămâni.
- Este indicat un consult medical pentru tot spectrul vârstei pediatrice în momentul în care apar manifestări de sforăit, respirație dificilă, pauză în respirație (apnee).
- Studiile au demonstrat că 1 din 10 copii din România are un risc pentru tulburările de respirație.
- Apneea în somn trebuie monitorizată o dată sau de două ori pe an.
- Apneea poate fi o caracteristică a vârstei copiilor, deoarece ei sunt în creștere, poate avea cauze genetice, dar sunt și foarte mulți factori care apar pe parcurs și care nu pot fi controlați, iar evoluția apneei trebuie monitorizată cu atenție.
- Este important să te adresezi medicului specialist în cazul în care copilul sâforăie de 3 luni, are pauze de respirație și în timpul zilei, nu doar nocturne; recomandarea este valabilă indiferent de vârsta copilului.
- Pauzele de respirație pot fi normale la vârsta de 6 luni - 1 an, dar trebuie să monitorizezi dacă evoluează sau nu: copilul doarme agitat, sforăie, respiră greu, face pauze de respirație, ziua este foarte agitat, irascibil, nervos.
- Un copil care răcește foarte ușor și des trebuie monitorizat, pentru că este posibil ca, dincolo de riscul provenit de la contactul cu colectivitatea, să existe un factor care întreține sensibilitatea la aceste răceli.
- Modificările de greutate reprezintă un factor de risc; copiii obezi sunt predispuși la tulburări de respirație în timpul somnului, deoarece se produc schimbări la nivelul căilor respiratorii care pot duce mai frecvent la această patologie. Într-un astfel de caz, nu este vorba despre afectarea plămânilor, ci despre afectarea căilor respiratorii superioare; orice factor care modifică respirația în această zonă poate determina aceste simptome și, ulterior, toate celelalte modificări.
Cauzele problemelor respiratorii la copii
Există o mulțime de cauze care stau la baza dezvoltării problemelor respiratorii la copii. Dintre acestea, cele mai importante sunt:
- Imunitatea scăzută - Mai ales la copiii mici, sistemul imunitar nu este foarte bine dezvoltat și sunt vulnerabili față de contactul cu virusurile care provoacă virozele respiratorii, dar și față de dezvoltarea altor boli respiratorii.
- Infecțiile virale sau bacteriene - De la nivelul sistemului respirator superior sau inferior (crupul laringian, bronșiolită, amigdalită, faringo-laringită, virozele respiratorii (răceală comună, gripă), pneumonia).
- Astmul - Este una dintre problemele respiratorii non-infecțioase care duce la inflamația și îngustarea căilor respiratorii.
- Alergiile - Cel mai des, afectează sistemul respirator superior, dar uneori pot avea impact și asupra sistemului respirator inferior și pot provoca simptome de astm.
- Poluarea - Poate duce la sensibilizarea organismului sau la agravarea manifestărilor unor afecțiuni deja existente.
- Fumatul pasiv (mai ales la copiii mici) - Poate favoriza o sensibilitate a copiilor pentru infecții respiratorii sau pentru simptome respiratorii trenante.
- Obiecte inhalate - Mai ales în cazul copiilor mici, problemele respiratorii pot apărea și din cauza inhalării unui obiect, cum ar fi o bucată de mâncare sau o piesă dintr-o jucărie.
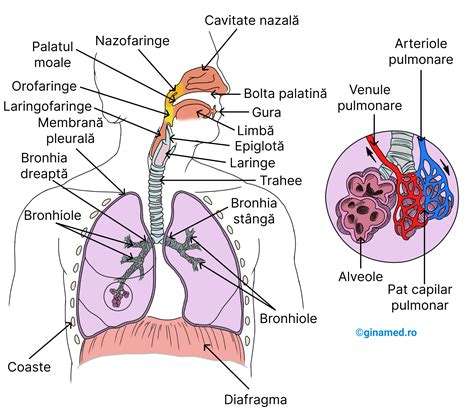
Simptome respiratorii
Problemele respiratorii pot apărea fie la nivelul:
- Sistemului respirator superior - Include nasul, gura, sinusurile și gâtul; când apare o infecție în această zonă, copilul poate prezenta semne de congestie și resimte disconfort.
- Sistemului respirator inferior - Include tuburile bronșiale și plămânii; simptomele apărute la acest nivel sunt, de obicei, mai severe decât cele dezvoltate în zona sistemului respirator superior.
Simptomele generale ale unei probleme respiratorii în cazul copiilor sunt:
- Tusea seacă sau neproductivă
- Tusea umedă sau productivă
- Tusea din timpul zilei sau nocturnă
- Dificultăți de respirație
- Congestie nazală
- Dureri în gât
- Febră și cefalee (uneori)
Bine de știut:
- Dacă observi cum copilul respiră greu, stă mai tot timpul cu gura deschisă, este posibil să aibă o tulburare de respirație la nivelul sistemului respirator superior (nas, gât), dar pentru un diagnostic corect, este indicat să te prezinți cu el la un medic pediatru și să facă și un consult ORL. Un consult ORL va indica dacă este vorba despre o obstrucție care îl împiedică să respire corect și dacă aceasta este permanentă, cum sunt clasicii polipi.
Bronșiolita la copii
Bronșiolita reprezintă o infecție pulmonară întâlnită la sugari și copii mici care determină inflamația și congestia bronșiolelor și a mucoasei respiratorii. Agentul etiologic al bronșiolitelor este reprezentat în mod frecvent de un virus cu tropism respirator, ce cauzează apariția bolii în special în sezonul rece. Organizația Mondială a Sănătății estimează faptul că anual se înregistrează 150 milioane de cazuri noi de bronșiolită, între 11 și 20 de milioane necesitând spitalizare pentru acordarea de îngrijiri medicale de specialitate.
Virusul sincițial respirator (VRS)
Cauzele bronșiolitei
Majoritatea bronșiolitelor la copii cu vârste mai mici de 2 ani sunt determinate de virusul respirator sincitial (RSV) în proporție de 50-90%. Perioada de răspândire a bolii fiind predominant iarna și primăvara. Infecția cu virusul sincitial respirator nu oferă imunitate durabilă, patogenul nefiind capabil de stimularea sistemului imunitar în vederea sintezei de anticorpi specifici durabili, astfel că pot exista cazuri de reîmbolnăvire frecventă pe parcursul aceluiași sezon. Bronșiolita mai poate fi determinată și de virusurile Influenzae A și B (14-33%), adenovirus (3-10%), rhinovirusuri (3-8%) sau enterovirus și Mycoplasma pneumoniae (5%).
Incidenta bronșiolitelor la sugari cauzate de virusul respirator sincitial este de 20% pe durata primului an de viață, iar până la vârsta de 2 ani împliniți, aproximativ 80% dintre copii prezintă o infecție cu RSV în antecedent.
Transmiterea agentului patogen se face prin intermediul picăturilor de salivă sau mucus eliminate în aer în timpul strănutului, tușitului ori vorbitului, răspândirea fiind rapidă în cadrul familiilor sau al centrelor de îngrijire pentru copii, creșe, grădinițe. Folosirea în comun a prosoapelor sau a jucăriilor și atingerea ochilor, nasului, gurii cu mâini contaminate de pe suprafețe incorect igienizate, reprezintă alte modalități de răspândire a virusului respirator sincitial care determină bronșiolita.
Factorii de risc pentru bronșiolită
Factorii de risc care contribuie la apariția bronșiolitelor la copii sunt reprezentați de:
- Vârsta mai mică de 3 luni a sugarului
- Naștere prematură - imaturitatea plămânilor la copiii născuți înainte de termen se asociază mai frecvent cu infecții respiratorii recurente
- Deficite ale sistemului imun
- Expunerea sugarului/copilului la fum de țigară
- Deprivarea de lapte matern
- Expunerea copilului la aglomerări sau înscrierea la creșe supraaglomerate.
Simptomele bronșiolitei
Bronșiolita acută este o boală care debutează frecvent cu simptomatologie similară unei simple răceli ce include rinoree (secreții nazale apoase), tuse moderată, febră și stare generală alterată a copilului. În decurs de 1-2 zile, simptomele se pot agrava cu apariția dispneei sau a wheezing-ului, fapt care semnifică prezența inflamației și obstrucției cu mucus a căilor aeriene de mici dimensiuni de la nivelul plămânilor - bronșiolele.
Următoarele simptome și manifestări ale copilului sunt sugestive pentru decompensarea acută respiratorie și necesită adresare la medic cât mai rapidă:
- Tiraj intercostal (respirația implică utilizarea mușchilor intercostali) și determină retracția regiunii inferioare a toracelui cu formarea unui șanț între torace și abdomen în faza de inspirație a respirației.
- Tahipnee - frecvența crescută a respirației în comparație cu normalul vârstei:
- până la 8 săptămâni de viață - 60 sau mai multe respirații pe minut
- de la 2 luni la 1 an de viață: 50 sau mai multe respirații pe minut
- de la 1 an la 5 ani - 40 sau mai multe respirații pe minut.
- Wheezing (respirație șuierătoare) - sunete de intensitate înaltă emise în timpul expirului determinat de îngustarea sau obturarea parțială a căilor respiratorii.
- Dificultate la înghițirea de lichide, fapt ce îngreunează alimentația la sân și hidratarea orală corespunzătoare.
- Cianoză periorală sau la nivelul extremităților (tegumentele, unghiile capătă o tentă albăstruie determinată de lipsa oxigenului în sânge).
Manifestările generale de pericol sunt reprezentate de incapacitatea sugarului de a se alimenta la sân sau de a bea lichide, apariția stării de letargie, convulsii sau vărsături după ingestia de lichide.
Deshidratarea în bronșiolită
Deshidratarea poate fi secundară aportului insuficient de lichide în context febril și poate fi recunoscută prin:
- Deprimarea fontanelei anterioare
- Apariția plânsului fără lacrimi
- Mucoasa orală uscată
- Pliul cutanat persistent
- Emisia redusă de urină.
Complicațiile bronșiolitei
Complicațiile tardive ale bronșiolitei la copii pot fi reprezentate de wheezing recurent sau astm bronșic și bronșiolită obliterantă - o mare parte a sugarilor care prezintă episoade recurente de bronșiolită vor prezenta hiperreactivitate bronșică sau astm în copilăria târzie. Există și situații în care bronșiolita poate evolua nefavorabil către pneumonie virală sau se poate suprainfecta cu un patogen bacterian, care determină pneumonie bacteriană.
Diagnosticul bronșiolitei
Diagnosticul de bronșiolită este stabilit de către medicul de familie sau medicul pediatru în urma efectuării unui examen clinic amănunțit al copilului, care include inspecție și auscultație pulmonară.
În anumite situații, acesta poate recomanda:
- Efectuarea unei radiografii toracice pentru a elimina diagnosticul de pneumonie.
- Testele pentru determinarea agentului patogen (teste rapide imunocromatografice efectuate din secreții nazale).
- Investigații pentru determinarea numărului de leucocite - hemoleucograma cu formula leucocitară și al gradului de inflamație - proteina C reactivă, VSH.
Tratamentul bronșiolitei la copii
Tratamentul nespecific al bronșiolitei poate fi administrat la domiciliu în cazul în care sugarul/copilul se hrănește corespunzător, prezintă evoluție favorabilă și nu asociază dificultate respiratorie sau dezechilibre hidro-electrolitice. În acest scop pot fi utilizate picături cu soluție salină pentru fluidizarea secrețiilor nazale recomandate de către medic, aspirarea secrețiilor cu ajutorul unei pompe sterile, administrarea de antitermice și asigurarea unui aport optim de lichide.
Simptomatologia bronșiolitei reprezentată de tuse și congestia căilor respiratorii poate fi ameliorată prin menținerea unei umidități corespunzătoare în camera copilului cu ajutorul unui umidificator sau vaporizator special. Menținerea copilului în poziție șezândă poate ameliora respirația pe timpul nopții.
În situația în care se observă decompensarea respiratorie acută a sugarului/copilului mic, este necesară spitalizarea acestuia pentru suplinirea nevoii de oxigen și administrarea de perfuzii pentru reechilibrare hidro-electrolitică. Suplimentarea cu oxigen este indicată la valori ale saturației parțiale ale oxigenului situate sub valoarea de 92-93% determinată cu ajutorul pulsoximetrului.
Tratamentul profilactic împotriva bronșiolitei
Măsurile de prevenție împotriva bronșiolitei la sugar și copilul mic constau în:
- Spălarea frecventă a mâinilor înainte de contactul cu acesta.
- Izolarea copilului de alți membri ai familiei care prezintă semne de infecție cu virusul sincitial respirator (RSV).
- Dezinfectarea suprafețelor și jucăriilor atinse în mod frecvent de către alți copii.
- Dezinfectarea corespunzătoare a veselei și tacâmurilor utilizate de către copil.
- Alimentația la sân a copilului în primele luni de viață pentru întărirea sistemului imun.
În prezent nu există vaccinuri care să ofere imunitate împotriva infecției cu RSV, însă copiii născuți prematur, cei care prezintă deficite imunitare sau care asociază boli cardiace ori pulmonare congenitale, pot primi anticorpi monoclonali care să ofere protecție în fața acestui patogen respirator.
Wheezing (respirație șuierătoare) la copii
Respirația șuierătoare, cunoscută medical ca wheezing, este un sunet muzical, asemănător unui fluierat, cu o tonalitate înaltă, care apare în timpul ciclului respirator. Acest sunet este generat atunci când aerul este forțat să treacă prin căi aeriene îngustate sau parțial blocate în plămâni. Mecanismul de producere al wheezing-ului implică vibrația pereților căilor respiratorii care au devenit îngustate din cauza inflamației, bronhospasmului (contracția mușchilor din jurul căilor aeriene), acumulării de mucus sau a unei obstrucții fizice.
Wheezing-ul este rezultatul final al mai multor procese patologice. La copii, căile respiratorii sunt mai înguste, ceea ce poate face ca acest sunet să apară mai frecvent chiar și în cazul unei răceli ușoare, deoarece cantitatea de mucus prezentă în căile respiratorii deja înguste face ca acest tip de zgomot să apară mai frecvent.
Cauzele wheezing-ului la copii
Wheezing-ul la copii poate apărea din mai multe motive:
- Infecții respiratorii virale: Acestea sunt cele mai frecvente cauze.
- Astmul: Este cea mai frecventă cauză a wheezing-ului recurent, în special la copii.
- Alergiile: Alergiile sezoniere (rinită alergică) sau alte reacții alergice pot declanșa wheezing.
- Bronșiolita: Este o cauză importantă de wheezing la sugari și copiii sub 2 ani.
- Crupul: O infecție virală care afectează laringele și traheea.
- Inhalarea unui corp străin: O cauză frecventă și bruscă de wheezing la copiii mici care explorează lumea ducând obiecte la gură.
- Refluxul gastroesofagian: Acidul gastric care urcă în esofag poate irita căile respiratorii.
- Fumatul pasiv sau expunerea la alți iritanți din aer.
- Mai rar, cauzele pot include: fistula traheo-esofagiană, bronsiectazia, insuficiența cardiacă, bolile cardiace congenitale, disfagia (dificultățile de înghițire), fibroza chistică.
Simptomele wheezing-ului la copii
Cel mai important simptom al wheezing-ului este acel sunet suierator caracteristic pe care copilul îl produce în timpul respirației. Adesea, el este însoțit de:
- Tuse: Persistentă, uscată sau productivă (cu eliminare de spută/mucus).
- Dificultăți de respirație (dispnee): Senzația de "lipsă de aer".
- Utilizarea mușchilor respiratori accesori: Retracții ale pielii între coaste (tiraj intercostal), deasupra claviculelor (tiraj supraclavicular) sau la baza gâtului.
- Cianoza: O colorație albăstruie a buzelor, a limbii sau a unghiilor, indicând o oxigenare insuficientă a sângelui.
- Febra (în cazul infecțiilor).
- Rinoree sau secreții nazale.
- Dificultăți de hrănire.
Ce NU este wheezing:
- La nou-născuți, un nas înfundat poate cauza un sunet asemănător unui șuierat, dar acesta nu este wheezing.
- La sugari, în special între 6 luni și 1 an, pot apărea pauze scurte în respirație (apnee tranzitorie), ceea ce poate fi normal și nu este wheezing.
Diagnosticarea wheezing-ului
Diagnosticul corect este esențial pentru un tratament eficient. Medicul va:
- Efectua o anamneză și un examen fizic detaliat, ascultând plămânii cu un stetoscop pentru a caracteriza wheezing-ul (localizat sau difuz, inspirator sau expirator).
- Adresa întrebări cheie despre: debutul simptomelor, frecvența, factorii declanșatori (efort, alergeni, răceală), istoricul familial de astm sau alergii.
- Poate recomanda spirometria, standardul de aur pentru diagnosticarea astmului și BPOC, care măsoară volumele și debitele de aer. Un test important este spirometria cu test bronhodilatator, pentru a vedea dacă funcția pulmonară se îmbunătățește după administrarea unui medicament care dilată căile aeriene.
- În cazul unui prim episod de wheezing sever, poate fi necesară efectuarea unei radiografii toracice pentru a exclude prezența unui obiect străin, pneumonie sau insuficiență cardiacă.
- Se poate măsura nivelul de oxigen din sânge prin pulsoximetrie.
Tratamentul wheezing-ului la copii
Tratamentul depinde de cauza subiacentă și de severitatea simptomelor:
- Bronhodilatatoare cu acțiune rapidă (SABA): Cum ar fi Salbutamol (Ventolin). Acestea sunt inhalatoare "de salvare" care relaxează rapid mușchii din jurul căilor aeriene, ameliorând simptomele în câteva minute.
- Inhalatoare cu corticosteroizi (CSI): Reprezintă tratamentul de fond (de control) în astm și ajută la reducerea inflamației căilor aeriene.
- Antihistaminice și Epinefrină: Antihistaminicele pot ajuta în cazurile de wheezing declanșat de alergii ușoare. Epinefrina este utilizată în cazuri de reacții alergice severe (anafilaxie).
- Antibiotice: Se prescriu doar dacă se confirmă că wheezing-ul este cauzat de o infecție bacteriană, cum ar fi o pneumonie bacteriană sau o bronșită bacteriană suprapusă. Nu sunt eficiente în infecțiile virale.
- Corticosteroizi orali sau injectabili: Pot fi necesari în cazuri de inflamație severă.
Remedii la domiciliu și măsuri de prevenție:
- Umidificarea aerului: Utilizarea unui umidificator poate ajuta la ameliorarea iritației căilor respiratorii.
- Evitarea fumatului pasiv: Fumatul pasiv poate agrava simptomele.
- Utilizarea unui purificator de aer: Poate ajuta la eliminarea alergenilor și a altor iritanți din aer.
- Exerciții de respirație: Medicul poate recomanda exerciții specifice.
- Consumul de lichide calde: Ceaiuri de plante sau supe pot ajuta la relaxarea căilor respiratorii.
- Evitarea factorilor declanșatori: Identificarea și evitarea alergenilor, a aerului rece sau a altor iritanți.
- Alimentație corespunzătoare și somn de calitate: Contribuie la întărirea imunității.
- Vaccinurile: Vaccinarea antigripală, antipneumococică și alte vaccinuri recomandate pot preveni anumite infecții respiratorii.
Prevenirea problemelor respiratorii
Prevenția este esențială pentru menținerea sănătății respiratorii a copiilor. Principalele metode includ:
- Vaccinurile: Există vaccinuri recomandate pentru prevenția afecțiunilor respiratorii, în special a celor severe, precum vaccinarea antigripală, vaccinarea per tussis, vaccinarea anti-Haemophilus și vaccinarea antipneumococică.
- Evitarea contactului colectiv: Contactul permanent cu o colectivitate, chiar și restrânsă, poate crește riscul pentru infecții.
- Evitarea fumatului pasiv: Fumatul pasiv poate întreține o anumită sensibilitate pentru infecții.
- Asigurarea unei alimentații corespunzătoare: Un copil bine alimentat are o altă rezistență la boli.
- Asigurarea unui somn de calitate și cu o durată corectă: Deprivările de somn pot duce la scăderea rezistenței la infecții.
- Încurajarea mișcării: Contribuie la menținerea unui stil de viață sănătos.
- Utilizarea corectă a aerului condiționat: Asigurarea unui flux de aer indirect și curățarea regulată a filtrelor.
Este important să apelezi cu încredere la medici și să ții cont de recomandările acestora atât în ceea ce privește diagnosticarea corectă, cât și în stabilirea și respectarea unei scheme de tratament adecvate.