Operația cezariană reprezintă o intervenție chirurgicală majoră prin care fătul este extras din uterul mamei printr-o incizie a peretelui abdominal și a celui uterin. Această procedură este indicată exclusiv din motive medicale, atunci când nașterea pe cale vaginală ar prezenta riscuri inacceptabile pentru mamă sau copil.
Indicații pentru Operația Cezariană
Decizia de a recurge la operația cezariană se bazează pe o evaluare atentă a stării de sănătate a mamei și a fătului. Indicațiile pot proveni din partea mamei sau a fătului.
Afectiuni ale Mamei
- Anomalii placentare: Placenta jos inserată (placenta previa), placenta aderentă anormal de peretele uterin, sau decolarea prematură de placentă.
- Afecțiuni uterine: Fibroame mari la nivelul segmentului uterin, malformații uterine, intervenții chirurgicale anterioare pe uter (cum ar fi miomectomii cu deschiderea cavității uterine) sau operații cezariene anterioare.
- Disproporție cefalo-pelvică: O discrepanță semnificativă între dimensiunea fătului și structura bazinului matern, care împiedică nașterea pe cale naturală.
- Distanța de dilatare: Lipsa de progresie a dilatației colului uterin în timpul travaliului (distocie de dilatatie).
- Riscul de transmitere a infecțiilor: Infecții precum HIV sau herpes genital în faza eruptivă. Nu există indicații clare pentru hepatita virală C și B.
- Afecțiuni posttraumatice: Leziuni la nivelul bazinului sau coloanei vertebrale.
- Boli neurologice.
- Obezitate extremă: Deși crește riscul operator.
- Diabet zaharat (preexistent sau gestational): Poate fi asociat cu macrosomia fetală și indică o incidență crescută a cezarienei.
- Hipertensiune arterială necontrolată sau preeclampsie/eclampsie: Poate necesita o cezariană de urgență dacă nașterea vaginală nu poate fi realizată la timp.
Notă importantă: O cezariană anterioară nu constituie o contraindicație absolută pentru o a doua naștere vaginală, dacă nu există alte contraindicații medicale și pacienta își dorește acest lucru.
Tocofobia (frica de naștere vaginală): Deși poate fi o cauză pentru solicitarea unei cezariene, aceasta nu este acceptată ca indicație medicală. Gravidele cu tocofobie beneficiază de consiliere psihologică. În cazul persistenței fricii, cezariana poate fi oferită.
Indicații Fetale
- Sarcina multiplă: Gemelară (cu excepția cazului în care ambii feți sunt în prezentatie cefalică), tripleți după procedee de reproducere asistată.
- Prezentație pelviană sau transversă a fătului.
- Prolabarea cordonului ombilical.
- Prematuritatea: Nu este o indicație absolută și necesită individualizare.
- Restricția de creștere intrauterină: Nu este o indicație absolută și necesită individualizare.
- Suferință fetală: Status fetal incert, care implică un risc potențial pentru făt și necesită naștere de urgență.
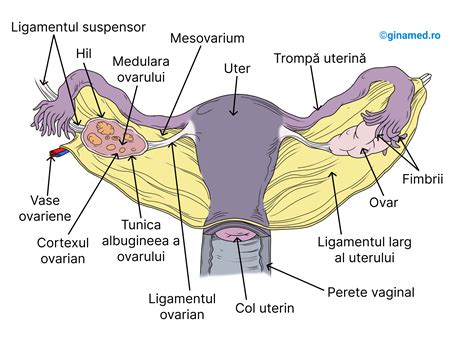
Contraindicații pentru Operația Cezariană
Operația cezariană este contraindicată ori de câte ori riscul asociat depășește beneficiul pentru mamă și/sau făt. O mențiune particulară se face pentru cazurile de feti morți intrauterin în trimestrul 2 sau 3 de sarcină, unde nașterea pe cale vaginală este, de obicei, indicată, cu excepția unor situații rare.
Pregătirea Preoperatorie
Pregătirea atentă este esențială, în special pentru operațiile cezariene planificate, deoarece influențează vindecarea postoperatorie.
- Igienă personală: O toaletă generală înainte de operație, cu accent pe zona operatorie, poate reduce semnificativ riscul de infecții.
- Post alimentar: Se recomandă un post de 6 ore înainte de intervenția planificată pentru a preveni greața și vărsăturile asociate anesteziei.
- Informații medicale: Pacienta trebuie să informeze medicul anestezist despre toate problemele de sănătate anterioare sau actuale, inclusiv tratamentele urmate. Medicamente precum aspirina trebuie întrerupte cu 7-10 zile preoperator, iar cele anticoagulante cu 12 ore înainte.
- Consult anestezic: Se efectuează cu 24 de ore înainte de intervenția chirurgicală planificată.
Anestezia în Operația Cezariană
Anestezia joacă un rol crucial în asigurarea confortului și siguranței pacientei în timpul operației.
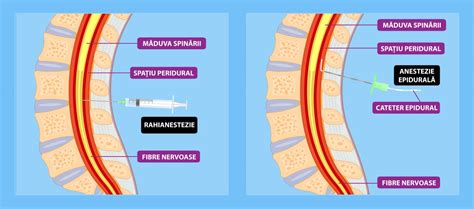
- Rahianestezia sau anestezia peridurală: Acestea sunt cele mai frecvent utilizate pentru operațiile cezariene planificate sau cele care nu constituie o urgență extremă. Anestezicul este injectat în coloana vertebrală, blocând temporar senzația de durere de la nivelul ombilicului în jos, dar păstrând simțul tactil.
- Anestezia generală: Este rezervată cazurilor de urgență extremă sau situațiilor în care anestezia rahidiană/peridurală nu poate fi realizată din diverse motive. Pacienta este adormită complet pe durata intervenției.
Înainte de operație, pacientei i se montează o branula cu o perfuzie de ser fiziologic pentru a preveni scăderea tensiunii arteriale post-anestezie. În cazuri selectate, se administrează profilactic un antibiotic pentru a reduce riscul de infecție.
Tehnica Operatorie
Procedura chirurgicală implică mai mulți pași bine definiți:
- Incizia abdominală: Cea mai utilizată tehnică implică o incizie orizontală în porțiunea inferioară a abdomenului, deasupra osului pubian (incizie tip Pfannenstiel sau "bikini"). Muschii abdominali sunt deprimați, nu secționați.
- Incizia uterină: Peretele uterului se secționează transversal, similar cu incizia tegumentară.
- Extragerea fătului: Copilul este extras prin incizia creată, manevra fiind asistată de presiunea exercitată pe abdomenul matern.
- Secționarea cordonului ombilical: Se realizează după aproximativ 1 minut de la naștere, pentru a permite transferul sângelui placentar către făt.
- Extragerea placentei și a membranelor fetale.
- Sutura uterului: Uterul este contractat cu ajutorul medicamentelor administrate și apoi suturat cu material resorbabil.
- Sutura peretelui abdominal și a tegumentului: Se realizează cu material resorbabil, incizia tegumentară orizontală având un avantaj estetic și nepresupunând extragerea firelor de sutură.
Extragerea copilului durează, de obicei, aproximativ 5 minute, restul operației durând în total 30-40 de minute.
Perioada Postoperatorie
Recuperarea după operația cezariană necesită monitorizare și îngrijire atentă.
- Monitorizare: Lauza este monitorizată în salonul postoperator timp de 24 de ore, putând fi necesară monitorizarea în secția de Terapie Intensivă în situații speciale.
- Medicație: Se administrează calmante și alte medicamente necesare.
- Alimentație: Se încurajează alimentația orală ușoară la câteva ore postoperator. Nu există restricții alimentare specifice după o cezariană obișnuită.
- Mobilizare: Sonda urinară este, de obicei, extrasă în 16-24 de ore. Pacienta este încurajată să își reia mersul cât mai curând posibil pentru a preveni complicațiile tromboembolice și a stimula tranzitul intestinal.
- Profilaxia tromboembolismului: Se administrează zilnic injecții cu heparină timp de 3-5 zile.
- Îngrijirea plăgii: Pansamentul este, de obicei, îndepărtat la 48 de ore, plaga fiind lăsată liberă. Dușul peste plaga operatorie este permis după 3 zile.
- Nou-născutul: Este adus mamei cât mai curând posibil. Se încurajează alăptarea la sân.
- Externarea: Majoritatea pacientelor sunt externate în a 3-a zi postoperator, dacă starea mamei și a fătului o permit.
- Controale medicale: Primul control postoperator se face la 10-12 zile. La domiciliu, lauza trebuie să își monitorizeze temperatura și aspectul plăgii operatorii.
Nu se recomandă purtarea dispozitivelor de susținere a abdomenului după naștere.
Ce trebuie să știți despre cezariană + îngrijire după cezariană
Avantaje și Dezavantaje ale Nașterii prin Cezariană
Operația cezariană prezintă atât avantaje, cât și dezavantaje, comparativ cu nașterea vaginală.
Avantaje
- Posibilitatea de a alege data nașterii (în cazul cezarienelor programate).
- Evitarea durerilor travaliului.
- Perineul rămâne neatins.
Dezavantaje
- Intervenție chirurgicală majoră cu riscuri asociate (infecții, hemoragii, complicații anestezice, tromboze).
- Perioadă de recuperare mai lungă și mai dureroasă comparativ cu nașterea naturală.
- Posibile complicații în sarcinile viitoare (risc crescut de placentă praevia, ruptură uterină).
- Posibile probleme respiratorii la nou-născutul prematur.
Modificări Fiziologice și Posibile Complicații
După nașterea prin cezariană, organismul mamei suferă modificări fiziologice și pot apărea complicații.
Modificări Fiziologice
- Lohii: Eliminarea pe cale vaginală a mucoasei uterine, cu secreții care își modifică aspectul și cantitatea în timp.
- Contracții uterine: În primele zile, pentru hemostaza vascularizației uterine și prevenirea hemoragiilor.
Posibile Complicații
- Durere intensă la nivelul inciziei.
- Infecția plăgii chirurgicale.
- Sângerări vaginale abundente.
- Durere toracică.
- Dispnee (dificultăți de respirație).
- Febra.
- Edem sau durere la nivelul membrelor inferioare.
Aceste manifestări necesită evaluare medicală rapidă.
Poziții de Alăptare după Cezariană
Alăptarea după o operație de cezariană poate necesita adaptări pentru a minimiza disconfortul.
- Alăptarea în decubit dorsal: Sugarul este plasat pe abdomenul mamei.
- Alăptarea în decubit lateral: Cu copilul poziționat pe o pernă.
- Poziția „minge de fotbal”: Utilă pentru sugarii cu dificultăți de atașare la sân.
Este important ca mama să adopte poziții confortabile, care să nu exercite presiune asupra abdomenului.