Leucoreea reprezintă o secreție vaginală normală, care contribuie la menținerea sănătății vaginului. Această scurgere, ce poate avea o nuanță albicioasă și o consistență apoasă sau cleioasă, variază în funcție de fazele ciclului menstrual. În timpul sarcinii, leucoreea se poate manifesta prin scurgeri vaginale abundente, în special în primul trimestru și spre finalul celui de-al treilea trimestru, din cauza creșterii fluxului sanguin și a modificărilor hormonale.
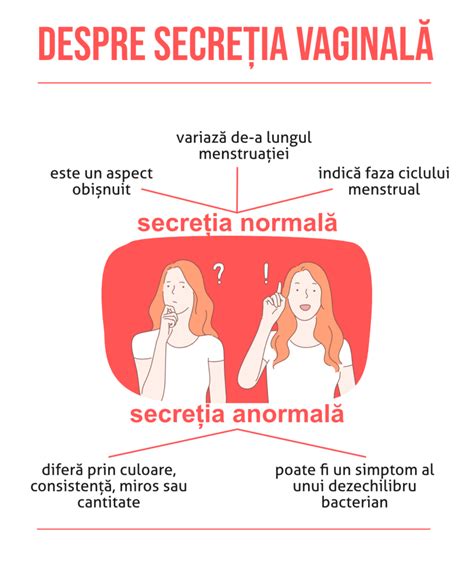
Leucoreea fiziologică este o secreție vaginală obișnuită, care apare frecvent la femei de orice vârstă, atât în timpul sarcinii, cât și în afara acesteia, cu rolul de a proteja vaginul. De regulă, aceasta prezintă o culoare albă sau transparentă și o consistență ușor vâscoasă, cu variații cantitative pe parcursul ciclului menstrual, influențate de fluctuațiile hormonale. Leucoreea fiziologică tinde să fie mai abundentă în anumude perioade, precum în timpul ovulației sau în sarcină, și nu este însoțită de disconfort sau de miros neplăcut.
În contrast, leucoreea anormală este o secreție vaginală care prezintă modificări semnificative în ceea ce privește culoarea, mirosul sau consistența, indicând adesea o problemă de sănătate. Aceasta poate include secreții cu un miros neplăcut, culori precum galben, gri sau verde și o consistență spumoasă sau groasă, asemănătoare cu brânza de vaci. Aceste manifestări pot fi însoțite de disconfort, mâncărime sau durere, semnalând o posibilă infecție sau o afecțiune ginecologică.
Leucoreea este o scurgere vaginală care apare la femei ca rezultat al oscilațiilor hormonale și al schimbărilor fiziologice care au loc în timpul menstruației, sarcinii sau altor etape firești ale vieții. Leucoreea în sarcină poate crește din cauza intensificării fluxului sanguin și a variațiilor hormonale.
Cauzele leucoreei abundente
Leucoreea abundentă poate fi determinată de diverse afecțiuni, inclusiv de o inflamație sau infecție a vaginului și vulvei, cum ar fi vaginita bacteriană sau fungică, dar și de boli cu transmitere sexuală (BTS), precum gonoreea, herpesul genital, infecția cu Chlamydia, HIV/SIDA, infecția cu virusul papiloma uman (HPV), trichomoniaza ori sifilisul. Aceste infecții pot cauza o creștere semnificativă a secreției vaginale, care poate deveni adesea mai groasă, cu un miros neplăcut sau o culoare neobișnuită. De asemenea, leucoreea abundentă poate fi asociată cu alte afecțiuni, precum disfuncțiile hormonale sau afecțiunile cervicale.
Manifestările leucoreei
Leucoreea se manifestă printr-o secreție vaginală care poate varia în funcție de ciclu menstrual, starea de sănătate și alte condiții fiziologice. De obicei, aceasta apare ca un fluid albicios, transparent sau ușor vâscos, care poate fi mai abundent în anumite perioade. Consistența și cantitatea leucoreei pot fluctua, aceasta devenind mai subțire și mai clară în jurul ovulației, în timp ce în alte momente poate fi mai groasă și mai opacă. Totuși, leucoreea poate indica și probleme de sănătate, atunci când apare un miros neplăcut, o culoare atipică sau este însoțită de disconfort, cum ar fi prurit sau dureri.
Complicațiile leucoreei anormale
Scurgerea vaginală anormală poate duce la o serie de complicații, în special atunci când este asociată cu infecții. De exemplu, infecțiile vaginale pot provoca nu doar disconfort local, ci și simptome sistemice, cum ar fi febra și oboseala. În plus, scurgerea vaginală anormală poate afecta calitatea vieții unei femei, dând anxietate și disconfort emoțional. Femeile pot experimenta o scădere a stimei de sine din cauza simptomelor neplăcute, cum ar fi iritația și mirosul neplăcut. În plus, aceste manifestări pot interfera cu activitățile zilnice și relațiile intime, ceea ce poate duce la o deteriorare a sănătății mentale.
Diagnostic și tratament
Atunci când leucoreea este însoțită de simptome alarmante, este esențială efectuarea investigațiilor și analizelor, pentru a determina cauza exactă și a stabili un tratament corespunzător. Medicul ginecolog va începe printr-o anamneză detaliată, în care va solicita informații despre istoricul simptomelor și factorii de risc. În funcție de rezultatele acestui examen, medicul poate recomanda teste suplimentare, cum ar fi o cultură vaginală sau un test pentru infecții cu transmitere sexuală. Aceste teste presupun prelevarea unei probe de la nivelul vaginului sau al cervixului, care este trimisă la laborator pentru analiză. Rezultatele permit identificarea agentului patogen specific și prescrierea unui tratament țintit.
Tratamentul va fi adaptat la diagnosticul specific și poate include tratament cu antibiotice pentru infecții bacteriene, antimicotice pentru infecții fungice sau alte medicamente, în funcție de natura problemei identificate. De asemenea, ginecologul poate recomanda creme cu corticosteroizi sau antihistaminice, pentru a ameliora pruritul și disconfortul.

Prevenirea leucoreei patologice
Pentru prevenirea leucoreei patologice, este esențială menținerea unei igienii intime corespunzătoare. Acest lucru implică spălarea delicată a zonei intime cu apă și săpun neutru, evitând exagerările, și uscarea completă după baie sau duș, pentru a preveni umiditatea excesivă. De asemenea, alegerea lenjeriei potrivite este importantă. Este preferată lenjeria din bumbac, deoarece permite o mai bună ventilație a zonei intime, iar lenjeria strânsă sau îmbrăcămintea care restricționează circulația aerului în zona genitală trebuie evitate. Este recomandat schimbarea frecventă a lenjeriei, în special în timpul activităților fizice intense sau al menstruației.
Microbiota vaginală și rolul său
Corpul uman adăpostește miliarde de microorganisme care formează flora saprofită, aceasta acționând antagonist cu flora patogenă și reprezentând un mijloc de apărare al organismului. Aproximativ 39 de bilioane de celule bacteriene se află în microflora normală a unei persoane medii. Vasta majoritate de specii bacteriene care trăiesc în corpul uman sunt considerate inofensive, datorită mecanismelor de apărare specifice organismului, precum sistemul imunitar. Unele bacterii pot îndeplini roluri bine definite legate de imunitate, prevenția infecțiilor, a cancerului sau chiar menținerea sănătății mintale (microbiota intestinală).
Flora vaginală are un impact major asupra sănătății femeii și, dacă este însărcinată, asupra fătului și a nou-născutului. Joacă un rol cheie în prevenirea unui număr de boli urogenitale, cum ar fi vaginoza bacteriană, infecțiile micotice, infecțiile cu transmitere sexuală, infecțiile tractului urinar și infecția cu HIV. Mai mult, cercetări recente arată că perturbările florei vaginale se asociază cu infertilitatea feminină sau cu sănătatea fătului, după nașterea vaginală.
Compoziția florei vaginale
Microflora vaginală este constituită în mod predominant (peste 95%) din bacilii Doderlein sau Lactobacilii. Aceștia previn infecțiile patogene prin:
- Producerea de acid lactic și peroxid de hidrogen, menținând un pH vaginal ușor acid (în jur de 3,4-4,5).
- Producerea de compuși bacteriostatici și bactericizi care ucid bacteriile patogene.
- Excluderea competitivă a altor specii endogene care prin înmulțire ar putea domina asupra bacteriilor nepatogene.
Există și alte bacterii care colonizează în mod obișnuit vaginul (5%) de tipul peptococilor, stafilococilor, streptococi, bacteroides, Corynebacterium, Peptostreptococi și altele, ciuperci, dar proporția lor este mult mai redusă, în condiții normale, deoarece mediul acid local este neprietenos pentru dezvoltarea lor.
Rolul hormonilor în menținerea florei vaginale
Microflora vaginală este permanent expusă unor influențe diverse, dar hormonii ovarieni joacă un rol vital în menținerea florei vaginale normale în timpul perioadei de maturitate sexuală a vieții unei femei. Nivelul de estrogeni variază în cursul ciclului menstrual și favorizează dezvoltarea speciilor de lactobacili. Mecanismul constă în creșterea conținutului de glicogen din celulele epiteliale vaginale, aflate sub influența estrogenică. Glicogenul este descompus în monozaharide care sunt transformate de lactobacili în acid lactic.
La majoritatea femeilor aflate în postmenopauză, nivelul de estrogen scade și coloniile de lactobacili se reduc, fiind înlocuite de bacterii uropatogene. pH-ul vaginal devine alcalin și favorizează infecțiile și inflamațiile tractului genital feminin.
Factori care perturbă echilibrul florei vaginale
Multi factori pot perturba echilibrul natural al vaginului, iar dacă acțiunea lor este prea intensă, flora vaginală nu se mai poate adapta, ceea ce poate duce la o infecție vaginală. Reducerea numărului de lactobacili și modificarea pH-ului la valori de peste 4,4 favorizează infecțiile vaginale. Simptomele tipice constau în leucoree patologică (modificarea cantității, culorii, consistenței, aspectului, mirosului secreției vaginale normale), prurit, iritație locală, senzația de arsura.
Fluctuațiile hormonale
Variațiile nivelurilor hormonale pot modifica mediul vaginal, determinând condiții care facilitează infecția. În timpul sarcinii și alăptării, de exemplu, dar și în timp ce iei contraceptive orale, sunt întrunite condiții care pot favoriza infecțiile vaginale. Un studiu a constatat că femeile tind să aibă niveluri de pH mai ridicate în timpul menopauzei (pH vaginal mediu de 5,3), prin scăderea nivelului de estrogeni și a lactobacililor.
Utilizarea de antibiotice
Antibioticele utilizate pentru a trata o infecție, cum ar fi amigdalita, pneumonia, cistitele sau furunculul, pot afecta și flora vaginală. Bacteriile „bune” (lactobacilii) pot fi, de asemenea, ucise de antibiotic, permițând astfel agenților patogeni care cauzează boli (cum ar fi ciupercile) să se răspândească fără nici o opoziție.
Dusuri vaginale și produse de igienă
Unele femei folosesc dușurile vaginale, uneori cu oțet sau bicarbonat de sodiu, crezând că este o măsură de igienă intimă care menține vaginul foarte curat și elimină mirosurile neplăcute. Aceste dușuri, inclusiv folosirea săpunului pentru igiena intimă, a deodorantelor sau a altor soluții antiseptice, tind să fie dăunătoare și adesea agravează considerabil disconfortul. Bacteriile și ciupercile patogene nu pot fi eliminate cu dușurile vaginale, dar coloniile naturale de lactobacili pot fi decimate și mucoasa vaginală suferă iritații severe.
Sistem imunitar slăbit
Stresul, efortul mental, malnutriția, diabetul, echilibrul social precar, gripa și alte boli infecțioase pot slăbi apărările naturale ale organismului în zona intimă, ceea ce poate favoriza infecțiile cu ciuperci sau bacterii cauzatoare de boli.
Fluidele corporale alcaline
Unele fluide care intră în contact cu vaginul au un pH alcalin. Sângele este alcalin, având un pH de aproximativ 7,4. De fiecare dată când există sânge în vagin (de exemplu, de la menstruație, metroragii, urme de sânge după intervenție chirurgicală), pH-ul din vagin se schimbă la o valoare mai mare.
Prezența tampoanelor intravaginale este riscantă, deoarece facilitează persistența sângelui în vagin și poate determina vaginită cu stafilococ, o afecțiune care poate avea o evoluție rapidă spre febră, stare generală alterată și șoc toxic septic.
Contactele sexuale neprotejate pot modifica flora vaginală, nu numai prin transmiterea unor agenți patogeni străini (inclusiv cei ai bolilor cu transmitere sexuală), dar sperma (sau lichidul seminal) este o substanță alcalină cu un nivel de pH între 7,1 și 8, care permite mobilitatea spermatozoizilor.
Nașterea ocazionează prezența în vagin a sângelui, lichidului amniotic sau lohiilor (secrețiile vaginale după naștere), toate având un pH bazic. Acidul lactic produs de lactobacilii din vaginul sănătos echilibrează în mod normal fluidele corporale alcaline, dar dacă flora vaginală este slăbită sau alterată, această compensare este întârziată sau nu are loc.
Alți factori implicați în dezechilibrul florei vaginale:
- Fumatul
- Sauna sau piscina
- Îmbrăcăminte sau lenjerie de corp sintetică sau strâmtă
- Dispozitivul intrauterin
Cum restabilim echilibrul florei vaginale?
Menținerea echilibrului pH-ului vaginului este esențială pentru a-l menține sănătos. Un nivel de pH între 3,4-4,5 poate ajuta la ținerea la distanță a infecțiilor bacteriene și fungice. Câteva măsuri te pot ajuta să restabilești echilibrul florei vaginale:
- Evită săpunurile dure și dușurile intravaginale: Săpunurile au, de obicei, un pH ridicat, iar utilizarea lor pentru curățarea zonei vaginale poate crește pH-ul vaginal. Cel mai bine este să folosești apă caldă și un produs de curățare delicat pentru igiena intimă externă, dar să te abții de la a folosi săpun în interiorul vaginului.
- Probiotice: Luarea zilnică a unui supliment probiotic vaginal fără prescripție medicală poate ajuta la restabilirea bacteriilor bune de care ai nevoie. Dacă iei antibiotice sau ești predispusă la infecții urinare recurente sau alte infecții vaginale, este o idee bună să incluzi un probiotic vaginal în rutina zilnică. Unele alimente conțin și probiotice, inclusiv iaurt, miso și kombucha.
- Schimbarea tampoanelor în mod regulat: Evită menținerea tampoanelor prea mult timp, deoarece sângele bazic poate modifica pH-ul vaginal. Schimbarea frecventă a tampoanelor intravaginale reduce, de asemenea, riscul de infecții bacteriene, inclusiv sindromul de șoc toxic (SST).
- Folosirea barierei de protecție în timpul actului sexual: Folosirea de barieră de protecție, cum ar fi prezervativele, nu numai că ajută la prevenirea sarcinii și ITS, dar poate împiedica sperma și alte fluide să afecteze nivelul pH-ului din vagin.
- Preparate pe bază de estrogen: Medicii pot prescrie, de asemenea, creme, cum ar fi crema cu estrogen, care pot ajuta la reducerea nivelului pH-ului vaginului.
- Preparate care conțin acid lactic: Unele ovule sau creme pe bază de acid lactic pot modifica pH vaginal, favorizând dezvoltarea bacteriilor „bune”, a lactobacililor.
- Poartă lenjerie de corp din bumbac: Țesăturile sintetice pot capta umezeala și pot crea un teren propice pentru bacterii care îți pot altera pH-ul.
- Consulta regulat ginecologul: O altă modalitate excelentă de a-ți menține sănătatea vaginală este să te programezi regulat la medicul ginecolog. Sunt utile, de asemenea, și testele la domiciliu care testează pH-ul vaginal pe bază de hârtie de turnesol, în felul acesta vei ști dacă te afli în zona „sigură” și te vei putea alarma dacă nivelul pH vaginal virează spre marcajul alcalin.
Vaginoză bacteriană
Leucoreea (secreția vaginală) este un subiect care ridică adesea întrebări și neliniști, întrucât se referă la prezența secrețiilor vaginale mai abundente decât în mod obișnuit. Pentru a oferi informații corecte și ușor de înțeles, se recomandă consultarea unui medic specialist. Secreția vaginală joacă un rol important în sănătatea vaginală, ajutând la curățarea și lubrifierea vaginului, precum și la prevenirea infecțiilor, prin menținerea unui mediu acid.
O scurgere vaginală albă sau leucoree nu este neapărat un semn de infecție. De fapt, unele secreții albicioase sunt fiziologice, ceea ce înseamnă că rezultă din funcționarea normală a organismului. Această secreție albă apare atunci când vaginul elimină celulele din stratul superficial al mucoasei sale, înlocuindu-le cu altele noi. Această leucoree urmează ciclul menstrual și, prin urmare, modificările hormonale.
Tipuri de leucoree în funcție de culoare și consistență:
- Leucoree albă: Tipul de secreție albă, cavernoasă, este comună și apare mai ales la începutul și la încheierea ciclului menstrual. De regulă, este lipicioasă și nu are un miros neplăcut intens.
- Leucoree transparentă și apoasă: Acest tip de secreție apare, în general, în jurul ovulației. Poate apărea și atunci când apare excitația sexuală sau pe durata sarcinii.
- Leucoree transparentă și densă: Secreția vaginală care are aceste caracteristici indică faptul că, cel mai probabil, te afli în perioada ovulației.
- Leucoree galbenă sau verde: Dacă observi o secreție vaginală galbenă, este posibil să nu fie un motiv de îngrijorare, deoarece leucoreea se poate colora în mod natural în acest mod atunci când este expusă la aer. Însă, dacă secreția este de un galben intens sau are o tentă de verde, cu o consistență cavernoasă, densă, ori dacă are un miros neplăcut intens, trebuie să mergi la un consult ginecologic, pentru o evaluare completă, deoarece poate indica o infecție.
- Leucoree maronie sau sângerie (spotting): Aceasta apare în timpul sau imediat după încheierea ciclului menstrual. De asemenea, uneori poate apărea și între menstruații, în cantitate foarte mică.
Important de reținut! O leucoree maronie sau sângerie, când apare în locul menstruației sau după ce a avut loc sex neprotejat, poate semnala o sarcină. Când apare la începutul unei sarcini, poate indica un avort spontan.
Semne care impun un consult medical
Mergi la un control ginecologic dacă observi modificări anormale ale leucoreei, de exemplu, un miros neplăcut intens, o colorare care te îngrijorează sau o consistență diferită față de cea pe care o ai de obicei. Alte simptome ce pot însoți leucoreea anormală și pe care nu trebuie să le ignori sunt:
- Dureri în zona abdomenului sau în timpul sexului prin penetrare vaginală.
- Sângerare între perioadele menstruale sau care are loc în urma contactului sexual ce presupune penetrare vaginală, ori după ce ai intrat la menopauză.
- Iritație în zona vaginală.
- Urinară frecventă, durere în timpul urinării.
- Oboseală cronică.
- Pierdere în greutate ce nu are o cauză evidentă.
Infectii ce implică o leucoree anormală
Posibile infecții asociate cu leucoreea anormală sunt:
- Vaginita bacteriană: o infecție comună, ce provoacă o leucoree ce are un miros neplăcut intens, ce poate fi comparat cu cel al peștelui. Secreția vaginală poate avea un aspect gri, apos, lipsit de densitate. În unele cazuri, această infecție poate fi asimptomatică.
- Infecția cu Trichomonas Vaginalis: ce este provocată de un parazit; leucoreea poate fi galbenă sau verde, cu un miros neplăcut intens. Pot apărea dureri, inflamații și mâncărime în jurul vaginului, la urinare sau în timpul desfășurării actului sexual.
- Candidoza vaginală: provocată de ciuperca numită Candida Albicans, ce produce o leucoree cu aspect brânzos și care, de regulă, este lipsită de miros. Alte simptome asociate cu aceasta sunt senzații de usturime, mâncărime, iritații în zona din jurul vaginului.
- Infecții cu Gonoree sau Chlamydia: în care leucoreea este galbenă, verzuie sau tulbure.
- Boala inflamatorie pelvină: în care leucoreea este abundentă și are un miros neplăcut.
- Infecția cu virusul HPV sau cancerul cervical.
Atunci când leucoreea prezintă caracteristici considerate normale din punct de vedere medical, nu este necesar un tratament, întrucât este un proces firesc ce arată buna funcționare a organismului. Însă, când secreția vaginală este anormală, este important să mergi la un consult de specialitate, pentru stabilirea unui diagnostic și a unui tratament. Medicul ginecolog poate solicita teste de laborator, pentru evaluarea leucoreei, iar dacă va diagnostica o infecție, tratamentul va fi prescris în funcție de particularitățile acesteia. Pentru a diminua riscul expunerii la infecții vaginale, evita produsele de igienă care au ingrediente iritante, practică sexul protejat și mergi la consultații ginecologice de rutină. Automedicația nu este recomandată.