Cursuri de formare pentru personalul medical
Opt specialiști, incluzând neonatologi, moașe, experți în alfabetizare sanitară, psihologie, consultanți în alăptare și sănătate publică, precum și specialiști în combaterea violenței sexuale și de gen, au susținut cursuri de formare. Aceste module au fost concepute pentru a îmbunătăți cunoștințele personalului medical în domenii precum consilierea emoțională și juridică a mamelor, nașterea, stimularea lactației, poziționarea corectă pentru alăptare, consilierea prenatală și exercițiile în timpul sarcinii.
Dr. George Bădescu, participant la cursuri, a subliniat utilitatea acestora în identificarea instituțiilor de sprijin pentru victimele abuzului fizic sau emoțional. Mirela Păcălici, asistentă în cadrul Secției de Neonatologie la Spitalul Cantacuzino, a menționat că interacționează frecvent cu mame care suferă de depresie postpartum și că, în urma cursurilor, a învățat cum să comunice mai eficient cu pacienții, să le transmită liniște și siguranță și să le ghideze către un psiholog. Modulul despre protocolul de alăptare s-a dovedit a fi deosebit de util, informațiile fiind deja aplicate la locul de muncă.
Trainerii au remarcat interesul ridicat al participanților pentru a-și îmbunătăți nivelul de cunoștințe, iar Andreea Ola, unul dintre trainerii proiectului, a menționat formarea unei comunități unite între participanți, care doresc să mențină legătura.
Maternitatea SUUB: "Maternitate Prietenă a Copilului"
Maternitatea SUUB deține de mult timp acreditarea "Maternitate Prietenă a Copilului", acordată de Organizația Mondială a Sănătății și UNICEF. Această certificare implică promovarea și sprijinirea alăptării exclusive la sân a tuturor nou-născuților, în absența contraindicațiilor medicale.
Conform procedurilor interne ale SUUB, administrarea formulelor de lapte la nou-născuți se face exclusiv la indicația medicului neonatolog, utilizând metode sterile (linguriță, seringă sau biberon) și din recipiente sterilizate în maternitate, de către personalul desemnat. Se preferă alimentarea cu lingurița sau seringa înainte de introducerea biberonului, deoarece modul de sugere din biberon este diferit de cel la sân, iar utilizarea precoce a biberonului poate descuraja alăptarea.

Importanța laptelui matern și sfaturi pentru alăptare
Laptele matern este considerat alimentul natural ideal pentru copil, furnizând toți nutrienții necesari într-o proporție optimă, calitățile sale neputând fi egalate de nicio formulă de lapte praf. Pe parcursul sarcinii, viitoarea mamă acumulează rezerve nutritive care vor fi folosite pentru a acoperi necesarul crescut din timpul alăptării. Laptele uman este hrana perfectă și cea mai bună formă de nutriție pentru nou-născut.
Mama nu este nevoită să-și schimbe obiceiurile alimentare dacă dieta sa este echilibrată. Nu există alimente complet interzise pe perioada alăptării. Cantitatea totală de lapte este influențată de factori genetici, anatomici și hormonali, dar aportul nutritiv, consumul adecvat de lichide și odihna mamei pot stimula producția de lapte. Compoziția laptelui se adaptează nevoilor copilului.
Se recomandă consumul zilnic de fructe și legume proaspete sau gătite termic, proteine de calitate (carne, lactate, ouă) și grăsimi în cantitate moderată (unt, ulei de măsline, pește). Se sugerează evitarea dulciurilor concentrate și a grăsimilor saturate. Deși laptele este o sursă bună de calciu, poate provoca reacții alergice la unii copii (alergia la proteina laptelui de vacă). Gustul și mirosul laptelui matern sunt influențate de alimentația mamei, permițând copilului să se obișnuiască cu varietatea gusturilor.
Dificultăți comune în alăptare și soluții
- Angorjarea sânilor: Sânii sunt plini, tensionați, dureroși, cu pielea întinsă și lucioasă, iar mamelonul este aplatizat, făcând dificilă extragerea laptelui. Soluția constă în eliberarea parțială a sânului prin colectarea manuală a unei cantități de lapte sau cu ajutorul unei pompe, facilitând astfel prinderea corectă de către copil. Alăptarea frecventă ajută.
- Sfarcuri plate sau ombilicate: Acestea pot reprezenta o provocare, dar o atașare corectă a copilului la sân, incluzând zona areolei, poate facilita alăptarea. Masajul sânului poate fi de ajutor.
- Fisuri (ragade): Apar din cauza poziționării incorecte a copilului la sân, care suge doar sfârc, nu și areola.
- Obstrucționarea canalelor galactofore: Se produce atunci când laptele nu este drenat suficient dintr-o porțiune a sânului, acumulându-se și blocând canalele. Golirea completă a sânului este esențială pentru a preveni mastita și abcesul.
- Hipogalactia maternală: Lactația insuficientă este un termen relativ, influențat de numeroși factori precum hidratarea, nutriția, oboseala, stresul, anxietatea, momentul zilei, tipul nașterii etc. O scădere fiziologică în greutate a nou-născuților (până la 10%) este normală și nu afectează sănătatea.
În cazul mamelor care alăptează, se recomandă prudență sporită în administrarea medicamentelor, deoarece majoritatea trec în lapte. Concentrația și efectele asupra nou-născutului variază, de aceea este necesar consultul medicului neonatolog. Se recomandă evitarea medicamentelor pe cât posibil și utilizarea celor cu efect minim asupra nou-născutului.
Alăptarea este contraindicată temporar în caz de:
- Infecții materne acute cu febră
- Tuberculoză activă
- Infecție cu Herpes simplex cu erupție la nivelul sânului
- Anumite tratamente medicamentoase

Drepturile părinților și ale copiilor în spital
Atunci când un copil necesită internare, este esențial ca părinții să fie informați și să beneficieze de sprijin. Dr. Munteanu Alexandra, medic specialist în chirurgie pediatrică, subliniază importanța accesului la informații și a sprijinului emoțional pentru părinți, precum și drepturile acestora și ale copiilor pe durata internării.
Drepturile copiilor de a fi însoțiți
Copiii sunt considerați persoane vulnerabile și nu pot oferi consimțământ informat pentru procedurile medicale. Condițiile de spitalizare a părinților/reprezentanților legali alături de copii variază în funcție de regulamentele fiecărui spital.
Conform Ordinului 1284/2012:
- În secțiile de terapie intensivă pentru copii, se asigură prezența permanentă a unui părinte, la solicitare.
- Copiii sub 14 ani internați în orice secție pot beneficia de prezența unui aparținător permanent, la solicitare.
- Copiii între 14 și 18 ani pot beneficia de prezența unui aparținător permanent cu acordul șefului de secție/coordonatorului de compartiment.
- Vârsta maximă până la care se permite internarea părintelui/reprezentantului legal alături de copil este de 18 ani.
Asistarea la consultul medical și procedurile medicale
Conform legislației europene și naționale, părinții sau reprezentanții legali au dreptul de a da consimțământul informat în numele copiilor lor și de a asista la consulturile medicale și la realizarea procedurilor.
Legea nr. 46 din 21 ianuarie 2003 garantează dreptul pacientului de a fi informat despre serviciile medicale disponibile și modul de utilizare a acestora, precum și dreptul la servicii medicale de calitate, fără discriminare și abuzuri.
Părinții au dreptul de a se interna alături de copil, de a fi informați permanent despre actul medical și de a fi prezenți în cabinetul medical în timpul procedurilor.
Costurile aferente internării părintelui alături de copil pot varia, aplicându-se de obicei pentru copiii peste 3 ani.

Bagajul pentru internare
Pregătirea atentă a bagajului pentru spital, atât pentru părinte, cât și pentru copil, este esențială. Lista de mai jos poate fi adaptată nevoilor personale:
- Pijama, papuci
- Prosop, săpun, periuță de dinți, pastă de dinți
- Pieptene sau pieptăn
- Scutece, oliță
- Biberon sau sticlă de apă
- Încărcător de telefon
- Jucării sau cărticele pentru copii
- Tabletă/carte/revistă
Acte necesare pentru internare (în cazul internării programate)
- Bilet de trimitere, eliberat de medicul de familie
- Copie după certificatul de naștere al copilului
- Copie după buletinul unuia dintre părinți/reprezentant legal
- Aventiță de la locul de muncă (pentru concediu medical)
Concediul medical pentru îngrijirea copilului bolnav
Asigurații au dreptul la concediu medical pentru îngrijirea copiilor de până la 7 ani, extins până la 18 ani în caz de afecțiuni grave sau handicap. Pentru copiii cu afecțiuni grave, concediul poate fi acordat până la 16 ani.
Beneficiarii trebuie să fi avut un stagiu de cotizare de cel puțin șase luni în ultimele 12 luni. Concediul se acordă pentru o perioadă de maximum 45 de zile calendaristice pe an.
Excepții de la regulă includ:
- Copii diagnosticați cu boli infectocontagioase
- Copii imobilizați în sisteme de imobilizare specifice aparatului locomotor
- Copii supuși unor intervenții chirurgicale
În cazurile excepționale, durata concediului medical este stabilită de medicul specialist, iar pentru perioade mai mari de 90 de zile este necesară aprobarea medicului expert al asigurărilor sociale.
Spital Prieten al Copilului: Principii și Practici
Conceptul de "Spital Prieten al Copilului" reflectă dorința maternității de a veni în întâmpinarea nevoilor gravidei, mamei, nou-născutului și familiei. Certificarea UNICEF atestă angajamentul personalului medical față de aceste principii.
Maternitatea încurajează nașterea în apă, considerată o metodă de diminuare a durerii și de facilitare a tranziției bebelușului. Se pune accent pe contactul imediat piele-la-piele între mamă și nou-născut, pe inițierea primului supt în prima oră după naștere, pe instalarea lactației și pe dezvoltarea atașamentului.
Dacă starea de sănătate a mamei și a copilului permit, aceștia rămân împreună în saloane special destinate. Chiar și în cazul operației cezariene, bebelușul este adus imediat lângă mamă, la solicitarea acesteia.
Pe durata spitalizării, familiile primesc materiale informative despre alăptare, îngrijirea nou-născutului și depresia postpartum. După externare, se oferă consiliere gratuită în alăptare și suport prin intermediul clinicii și al forumului de discuții.
Piele pe piele în siguranță cu bebelușul după naștere
Pregătiri pentru naștere și spitalizare
Organizarea bagajului pentru maternitate cu cel puțin două săptămâni înainte de data preconizată pentru naștere este esențială. În maternitățile MedLife, sunt asigurate consumabilele necesare, iar pacientele trebuie să aibă doar actele.
Obiecte necesare mamei și bebelușului
- Mama: Pijamale, halat, papuci, articole de igienă personală, lenjerie intimă, prosoape, sutiene de alăptare, absorbante.
- Bebelușul: Scutece, hăinuțe (bodî, pijamale, costumase), șosete, mănuși, pălăriuță, prosop, articole de igienă (șervețele umede, cremă de scutec).
Alte obiecte utile
- Încărcător de telefon, aparat foto
- Cărți, reviste, tabletă
- Gustări, apă
- Scoică auto pentru transportul bebelușului la externare
- Listă cu numere de telefon importante
Îngrijirea nou-născutului în maternitate
Echipa medicală oferă sprijin părinților în primele etape ale îngrijirii nou-născutului. Medicul neonatolog efectuează vizite medicale zilnice, iar toaleta nou-născutului (ochi, nas, cavitate bucală, cordon ombilical) se realizează zilnic. Părinții sunt implicați în efectuarea acestor proceduri înainte de externare.
Copiii prematuri sau cu probleme de sănătate sunt îngrijiți în secția de prematuri sau terapie intensivă.
Proceduri medicale la naștere
- Profilaxia bolii hemoragice neonatale: Administrarea de vitamina K (Fitomenadion) intramuscular.
- Vaccinarea împotriva hepatitei B: Se efectuează imediat după naștere.
- Vaccinarea BCG (împotriva tuberculozei): Se administrează după 2 zile de la naștere.
Părinții sunt informați și li se cere acordul pentru administrarea vaccinurilor.
Teste efectuate nou-născutului
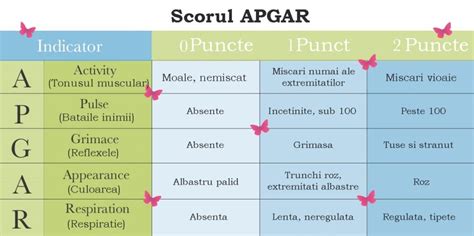
- Scorul Apgar: Evaluează funcțiile vitale ale nou-născutului (bătăi ale inimii, efort respirator, tonus muscular, colorație, reactivitate).
- Profilaxia oftalmiei: Instilarea unei picături sau aplicarea unui unguent antibacterian în ochi pentru a preveni infecțiile.
- Testarea glucozei: Se efectuează în cazuri specifice (copil mare/mic, diabet matern, simptome de hipoglicemie).
- Screeningul metabolic (opțional): Test pentru identificarea afecțiunilor metabolice congenitale, precum hipotiroidismul congenital. Un diagnostic precoce și tratament adecvat asigură o dezvoltare normală.
Ecografia de șold
Ecografia de șold este o metodă de diagnostic precoce, neinvazivă, pentru displazia evolutivă de șold, o afecțiune caracterizată prin dezvoltarea anormală a articulației. Screeningul ecografic reduce semnificativ incidența complicațiilor și a intervențiilor chirurgicale corective.
Diagnosticul precoce permite tratamentul conservator, eficient, evitând intervențiile chirurgicale tardive și riscurile asociate.
Alimentația nou-născutului
Medicii neonatologi și asistentele medicale participă anual la cursuri de educație medicală privind alăptarea, fiind la curent cu cele mai recente cercetări. Există și consultanți în lactație pentru mamele cu nevoi speciale.
În cazul în care este necesară completarea alimentației, se utilizează formule de lapte praf omologate, administrate cu biberonul sau seringa.