Terapia de compresie: o abordare esențială în tratamentul bolilor venoase
Problemele venoase sunt o preocupare constantă a umanității de la apariția bipedismului. Terapia de compresie este recunoscută ca fiind o metodă de primă linie în tratamentul acestor afecțiuni, având o istorie îndelungată. Prima terapie de compresie utilizată eficient în tratarea ulcerului venos datează din 1821, fiind aplicată de un medic dermatolog.
Cu toate acestea, complianța pacienților la tratamentul de compresie este extrem de redusă, în special în sezonul cald, când mulți pacienți renunță la acesta. Statisticile arată că doar 3 din 10 pacienți urmează recomandările medicale în materie de tratament compresiv. Tratamentul de compresie este recomandat persoanelor cu boală venoasă cronică (BVC) în toate stadiile de evoluție, adaptându-se tipul de compresie în funcție de stadiul specific al bolii.
Numeroase studii demonstrează eficacitatea tratamentului de compresie în vindecarea ulcerelor venoase. Cu toate acestea, reziliența pacienților la acest tratament rămâne o provocare majoră. Pe de altă parte, țesuturile corpului pot exercita o presiune asupra venelor, iar presiunea atmosferică contribuie, de asemenea, la acest fenomen, cum ar fi în cazul zborurilor lungi cu avionul.
La VASCULARTE, măsurătorile efectuate au demonstrat că, atunci când un pacient cu varice stă în picioare, diametrul venei poate ajunge la 14 mm, în timp ce în poziție culcat, acesta se reduce la 8 mm. Ridicarea piciorului determină o reducere și mai accentuată a diametrului venelor și a presiunii. Prin urmare, este esențial ca metoda de compresie să țină cont de aceste variații de poziție ale corpului, necesitând o anumită "inteligență" a ciorapului de compresie.
Pentru a comprima eficient sistemul venos profund, este necesară o presiune mai mare. Aplicarea unui ciorap sau a unui bandaj compresiv duce la închiderea venelor, crescând viteza de circulație, reducând edemul și umflarea picioarelor, și prevenind trombozele venoase profunde și superficiale.
Pentru pacienții fără probleme de circulație venoasă de întoarcere deasupra genunchiului, ciorapul până la genunchi este suficient. Ciorapii lungi, până la coapsă, sunt indicați pe termen lung doar post-scleroterapie sau după intervenții minim invazive precum ablația cu laser sau alte proceduri chirurgicale endovenoase.
Un alt factor important în tratamentul compresiv este coeficientul de deformare a țesuturilor. În cazul țesuturilor moi, un bandaj poate fi suficient, dar în cazurile de fibroză, este necesar un ciorap de compresie cu presiune ridicată. Bandajele inelastice ar trebui aplicate de personal instruit.
Un bandaj inelastic aplicat corect poate oferi o presiune de 40 mmHg în poziție culcat. Spre deosebire de ciorapii elastici, cei inelastici pot reduce presiunea cu până la 30 mmHg, față de 3 mmHg pentru cei elastici.
Într-un caz sever de ulcer cu sindrom post-trombotic și o hemodinamică complexă, cauzată de tromboza venoasă severă care a determinat închiderea venelor abdominale și căutarea unor rute colaterale, circulația devine vicariantă, cu vene superficiale dilatate. În aceste situații grave, mobilitatea gleznei este crucială pentru vindecarea ulcerului venos. Se utilizează materiale sterile, precum fașe și vată, doar pentru protecție. Aplicarea vatei și strângerea treptată a bandajului sunt necesare pentru a egaliza presiunea și a preveni formarea cutelor care pot bloca limfa, cauzând durere și complicații.
Imaginile ecografice sunt esențiale pentru a asigura că bandajele permit o mobilitate normală. Ecografia evidențiază creșterea vitezei de circulație, favorizând vindecarea ulcerului venos și curgerea fiziologică a sângelui. Bandajele inelastice acționează ca o valvă artificială, reducând refluxul venos și presiunea, îmbunătățind volumul expulzat de gambă și având un efect antiinflamator semnificativ.
Din păcate, lipsește o standardizare europeană a tratamentului de compresie, fiecare țară sau regiune având propriile standarde. Termenii precum "DENI" se referă la densitatea țesutului elastic, nu la presiunea de interfață, și nu pot fi standardizați ca terapie medicală de compresie.
Tratamentul compresiv trebuie prescris în urma unei examinări amănunțite, incluzând ecografie vasculară și arterială, precum și evaluarea sistemului limfatic, similar prescrierii unui medicament.
Urmele lăsate de șosete: o perspectivă medicală și practică
Șosetele care lasă urme pe picioare după ce sunt îndepărtate pot genera îngrijorare, ridicând întrebarea dacă sunt doar semne ale unor șosete strâmte sau indică o problemă medicală mai gravă. Aceste urme apar atunci când banda elastică a șosetei apasă pe piele, iar liniile rezultate sunt destul de frecvente. De cele mai multe ori, ele nu reprezintă un motiv de îngrijorare, dar uneori pot sugera alte fenomene care au loc în corp.
Principalul motiv al apariției acestor urme este presiunea exercitată de banda elastică a șosetei. Șosetele necesită elastic pentru a rămâne fixate, iar acest elastic apasă ușor pe piele. În mod normal, această presiune este inofensivă, iar semnele dispar rapid. Totuși, în prezența edemului periferic (umflarea picioarelor), pielea se poate umfla în jurul benzii elastice, agravând situația.
Statul prelungit în picioare sau pe scaun poate contribui la acumularea de lichid în picioare și labe, din cauza gravitației. Acest lucru poate face ca urmele lăsate de șosete să fie mai pronunțate.
Cel mai adesea, urmele de șosete sunt doar linii temporare cauzate de șosete strâmte, în special cele performante, concepute să rămână la locul lor în timpul activităților fizice. Semnele temporare care dispar rapid sunt considerate normale și indică faptul că elasticul șosetei și-a îndeplinit funcția.
O potrivire corectă a șosetelor este esențială, dar confortul și sănătatea sunt primordiale. Șosetele performante, concepute pentru activități sportive sau drumeții, trebuie să fie suficient de strânse pentru a oferi suport și a preveni alunecarea. Cu toate acestea, este importantă diferența dintre o potrivire strânsă și o constricție.
Dacă urmele sunt doar linii slabe care dispar rapid după îndepărtarea șosetelor și picioarele se simt bine, acestea sunt, de obicei, inofensive, similar cu urmele lăsate de o curea de ceas sau de talie. Contextul este însă important: apar urmele zilnic? Sunt adânci? Sunt însoțite de alte simptome?
Preocuparea ar trebui să apară dacă semnele sunt adânci, nu se estompează rapid, sau dacă sunt prezente și alte simptome precum umflarea picioarelor, dureri, modificări ale pielii (decolorare) sau dificultăți de respirație. În astfel de cazuri, este recomandat consultul medical pentru a exclude afecțiuni preexistente precum tromboza venoasă profundă (TVP), insuficiența venoasă cronică (IVC), insuficiența cardiacă, bolile renale sau hepatice.
Pentru a minimiza urmele lăsate de șosete, este importantă alegerea mărimii corecte, deoarece șosetele prea mici sunt mai predispuse să fie strâmte. Materialele moi și respirabile, precum cele din fibre naturale (bambus, lână merinos, bumbac organic), pot fi mai confortabile și pot face urmele mai puțin vizibile sau iritante.
Schimbările simple ale stilului de viață și alegerea șosetelor potrivite pot contribui la prevenirea sau reducerea acestor urme. Ridicarea picioarelor în timpul odihnei, reducerea aportului de sare, hidratarea adecvată, exercițiile fizice regulate și alegerea șosetelor mai largi, din materiale moi, sunt recomandări utile.
Prevenirea urmelor de șosete implică adesea gestionarea cauzei subiacente, care este frecvent o ușoară umflare a picioarelor. Ridicarea picioarelor deasupra nivelului inimii în timpul statului pe scaun sau în pat, și reducerea consumului de sare pentru a evita retenția de apă, sunt măsuri eficiente.
Producătorii de șosete performante utilizează materiale precum elastanul Lycra® pentru manșetele șosetelor, pentru a oferi elasticitate superioară și a permite revenirea la forma inițială. Prin proiectarea atentă a tensiunii din manșete, se urmărește crearea șosetelor care oferă suport și performanță, minimizând în același timp disconfortul cauzat de elasticele prea strânse.

Primul consult ginecologic: ghid pentru tinere
Este un moment important în viața oricărei tinere să efectueze primul consult ginecologic. Deși poate exista o anumită teamă sau jenă, este absolut normal să se apeleze la un medic ginecolog, fără motive de îngrijorare. Consultul constă, în mare parte, dintr-o discuție liberă, menită să răspundă la numeroase întrebări.
Evaluarea pe masa ginecologică nu este o procedură dureroasă, durează câteva clipe și se efectuează doar dacă pacienta și-a început viața sexuală.
10 lucruri la care să te aștepți la prima vizită la ginecolog
Societățile Europene de Ginecologie recomandă fetelor, între 13 și 15 ani, să efectueze un prim consult ginecologic. Scopul este crearea unei relații deschise, care să permită discuții confortabile pe teme sensibile precum: actul sexual, bolile cu transmitere sexuală, sângerarea menstruală, modificarea aspectului secreției vaginale.
În cadrul discuției, se oferă informații despre modificările corpului în perioada pubertății, dezvoltarea organelor genitale externe și interne, dezvoltarea sânilor și caracteristicile ciclului menstrual. Medicul ginecolog oferă, de asemenea, sfaturi privind prevenirea bolilor cu transmitere sexuală și metodele de contracepție.
Pubertatea este etapa în care apar caracterele feminine, primele menstruații cu ovulație sporadică, devenind posibilă concepția. Este perioada în care indivizii devin apți de reproducere. Conștientizarea acestor schimbări majore și informarea corectă susțin depășirea acestei perioade delicate.
Emotiile sunt normale, dar nu te stresa
Consultul ginecologic nu ar trebui să provoace teamă, deoarece durează puțin, nu este dureros, iar medicul este obișnuit să discute pe subiecte considerate tabu. Pe măsură ce pacienta crește, vizitele la ginecolog devin o rutină. Totul decurge relaxat, iar sinceritatea și întrebările sunt esențiale. Este utilă notarea întrebărilor înainte de consult, pentru a nu le uita din cauza emoțiilor.
Trebuie să vii însoțită la consult?
Pacientelor sub 18 ani li se cere să fie însoțite de un părinte. Peste 18 ani, decizia de a fi însoțită sau nu aparține pacientei. Unele se simt mai în siguranță alături de mame, altele se simt stânjenite. Medicul va respecta întotdeauna dorința pacientei.
Dacă ești la menstruație, reprogramează consultația
Dacă scopul consultului este doar o discuție, menstruația nu reprezintă o problemă. Însă, pentru consultul pe masa ginecologică, menstruația poate cauza jenă și poate împiedica o evaluare completă. De asemenea, probele vaginale (secreție, culturi, test PAP) nu pot fi recoltate în timpul menstruației. Sunt necesare minim 2 zile de la finalizarea acesteia pentru recoltarea optimă a probelor.
Nu este necesar să te epilezi înainte
Epilatul zonei intime, deși parte a rutinei de îngrijire personală pentru multe femei, nu este obligatoriu pentru consult. Actul medical nu este îngreunat de lipsa epilării. Este însă obligatoriu să fii curată, un duș înainte de plecare fiind recomandat.
Ce e bine să nu faci înainte de consult?
Dacă se urmărește recoltarea de probe vaginale, este esențial ca în ultimele 48 de ore să nu se fi desfășurat activitate sexuală, să nu se fi efectuat spălături intravaginale și să nu se fi administrat ovule sau alte preparate vaginale.
Goleste vezica urinară înainte de consult
O vezică plină poate crea disconfort în timpul consultului ginecologic. De asemenea, pentru efectuarea unei ecografii transvaginale, vezica urinară goală facilitează vizualizarea organelor genitale interne.
Ce întrebări vei primi?
Medicul va adresa întrebări despre: vârsta debutului menstruației, regularitatea ciclului menstrual, durerile menstruale, durata și abundența sângerării, debutul vieții sexuale și vârsta, utilizarea metodelor de contracepție. Răspunsurile sincere sunt esențiale pentru o evaluare corectă.
Când va fi necesar consultul pe masa ginecologică?
Consultul pe masa ginecologică pentru vizualizarea organelor genitale externe se poate face în caz de disconfort în zona intimă. Evaluarea vaginului cu specul este necesară doar dacă pacienta și-a început viața sexuală. Procedura nu este dureroasă, relaxarea fiind cheia.
Informațiile esențiale de reținut după consult sunt: consultul ginecologic face parte din rutina oricărei femei, NU este dureros, necesită igienă locală, evitarea spălăturilor intravaginale, a contactului sexual cu 48h înainte și a prezenței menstruației. Dezvoltarea corpului, inclusiv apariția menstruației, este normală. Odată cu prima menstruație, devii aptă de reproducere, deci este necesară utilizarea contraceptivelor la debutul vieții sexuale. Prezervativul previne transmiterea infecțiilor. La doi ani de la debutul vieții sexuale, este necesar primul test PAP. Vaccinarea anti HPV, între 11 și 18 ani, protejează împotriva cancerului de col uterin.
Sistemul venos: structură, funcție și patologii
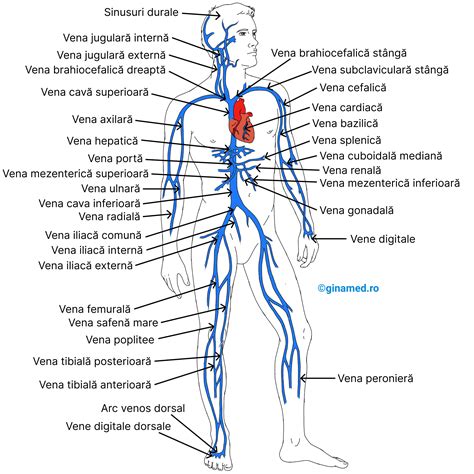
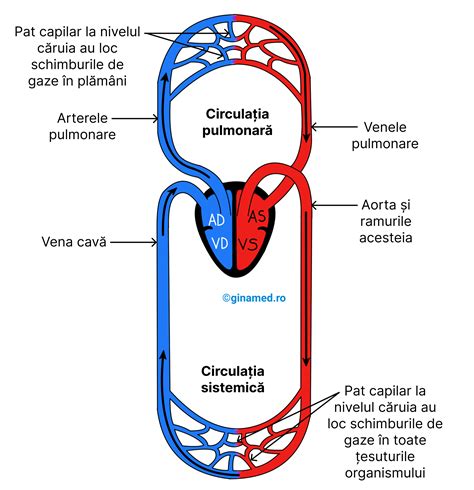
Arterele transportă sânge bogat în oxigen de la inimă către restul corpului, în timp ce venele aduc sângele încărcat cu dioxid de carbon de la celulele corpului înapoi la inimă. Există trei tipuri principale de vene: venele superficiale, situate sub piele; venele profunde, localizate în musculatură; și venele perforante, care conectează venele superficiale la cele profunde. Venele profunde transportă sângele direct către vena cavă, cea mai mare venă a corpului.
Tromboza venoasă profundă (TVP): o afecțiune periculoasă
Tromboza venoasă profundă (TVP) constă în formarea unui tromb (cheag de sânge) într-una dintre venele profunde, cel mai frecvent la nivelul gambelor, coapselor sau pelvisului. Riscul major asociat TVP este detașarea unor fragmente din cheag, numite emboli, care pot ajunge în plămâni, cauzând embolie pulmonară - o urgență medicală ce poate fi fatală în scurt timp.
Factorii de risc pentru TVP includ: imobilizarea prelungită (peste 3 zile), intervenții chirurgicale majore, traumatisme, sarcina și perioada postpartum, utilizarea contraceptivelor orale, terapia de substituție hormonală, vârsta (peste 60 de ani), obezitatea, antecedente personale sau familiale de TVP, anumite afecțiuni oncologice și lezarea peretelui intern al venei (în accidente, operații, inflamații sau boli autoimune).
Simptomele TVP pot fi legate de tromboza în sine sau de embolia pulmonară. Semnele TVP la nivelul piciorului afectat includ: umflarea (edem), durere care se agravează la mers sau stat în picioare, senzație de căldură și colorație roșie sau albăstruie a pielii. Jumătate dintre persoanele cu TVP sunt asimptomatice. Simptomele emboliei pulmonare pot include dificultăți respiratorii, durere la inspirație, tuse cu sânge, respirație rapidă și puls accelerat.
Diagnosticul TVP se bazează pe istoricul medical, factorii de risc, examenul fizic și analize. Testele utile confirmă diagnosticul: ecografia (vizualizează fluxul sanguin și cheagurile), testul D-dimeri (măsoară o substanță eliberată la dizolvarea cheagului) și venografia (injectarea unui colorant pentru vizualizarea venelor pe radiografie).
Tratamentul TVP
Tratamentul de bază al TVP constă în administrarea de anticoagulante, care scad capacitatea sângelui de a coagula și previn creșterea cheagurilor. Acestea nu dizolvă cheagurile formate, organismul făcând acest lucru în timp. Tratamentul se administrează sub formă de pastile sau injecții. Inițial, se folosește heparina (acțiune rapidă, administrată intravenos), urmată de anticoagulante orale precum acenocumarolul (Sintrom), care necesită 2-3 zile pentru a acționa. Tratamentul cu acenocumarol durează minimum 6 luni, necesitând monitorizarea testului INR pentru ajustarea dozei.
Anticoagulantele orale sunt contraindicate în sarcină, unde se utilizează heparina. Injectiile intramusculare sunt interzise pe durata tratamentului cu anticoagulante orale, din cauza riscului de hemoragii. Orice intervenție chirurgicală sau extracție dentară necesită informarea medicului despre tratamentul anticoagulant.
Tromboliticele, medicamente utilizate pentru dizolvarea rapidă a cheagurilor mari, sunt rezervate situațiilor de urgență, din cauza riscului de hemoragii severe. Un filtru de cavă poate fi implantat dacă anticoagulantele nu sunt tolerate sau ineficiente, pentru a opri embolii să ajungă la plămâni. Trombectomia, o intervenție chirurgicală pentru îndepărtarea cheagului, este rară, indicată în cazuri grave de flegmatie cerulea dolens, care poate duce la gangrenă.
Ciorapii medicali de compresie pot reduce edemul post-trombotic și se poartă timp de cel puțin 1 an după diagnosticul de TVP. Aceștia sunt strânși la gleznă și devin mai lași spre genunchi, prevenind stagnarea sângelui.
Prevenirea TVP
Intervențiile chirurgicale majore cresc riscul de TVP. Recomandări includ: purtarea ciorapilor elastici în timpul operației, mobilizarea precoce după operație, exerciții pentru picioare și administrarea de heparine cu greutate moleculară mică pre- și post-operator.
În timpul călătoriilor lungi (peste 4 ore), riscul de TVP este crescut, mai ales în prezența altor factori de risc. Recomandări includ: hidratare adecvată, evitarea alcoolului și a medicamentelor sedative, mișcarea regulată (plimbări pe coridorul mijlocului de transport), exerciții pentru picioare și, în caz de risc crescut, consultarea medicului pentru profilaxie.
Persoanele care au suferit TVP au un risc crescut de recidivă. Este importantă monitorizarea semnelor și simptomelor TVP la nivelul picioarelor și consultarea imediată a medicului în caz de suspiciune.
Sarcina și complicațiile posibile: ghid pentru viitoarele mame
Sarcina este o perioadă specială, dar care poate fi asociată cu diverse provocări și complicații. Factorii care pot determina o sarcină cu risc crescut includ: vârsta mamei, stilul de viață și problemele medicale preexistente. Aceștia pot duce la complicații precum nașteri premature, întârzieri în dezvoltarea fătului sau malformații congenitale.
Acordarea unei atenții deosebite stării de sănătate, atât înainte, cât și în timpul sarcinii, este esențială. Anumite condiții medicale, chiar dacă nu cauzează disconfort major, pot avea consecințe asupra sănătății mamei și a copilului.
Prevenirea complicațiilor în sarcină se poate realiza printr-un stil de viață sănătos anterior sarcinii: alimentație corectă, odihnă suficientă, hidratare adecvată și exerciții fizice regulate.
Recunoașterea precoce a complicațiilor în sarcină
Controalele medicale regulate, investigațiile recomandate (analize, ecografii) și capacitatea de a recunoaște potențialele complicații sunt cruciale.
Hipertensiunea în sarcină
Hipertensiunea arterială în sarcină, definită prin valori peste 140/90 mmHg, este o problemă serioasă, putând duce la preeclampsie. Poate fi gestionată prin mișcare, dietă echilibrată și reducerea consumului de sare.
Preeclampsie
Preeclampsia este o complicație derivată din hipertensiunea cronică sau gestațională. Netratată adecvat, poate avea consecințe grave. Factorii de risc includ: hipertensiune gestațională, diabet gestațional, antecedente de preeclampsie, istoric familial, vârsta mamei peste 40 de ani, sarcină multiplă, obezitate.
Simptomele preeclampsiei pot include: dureri severe de cap, tulburări de vedere, greață, vărsături, retenție de apă, lipsa urinării spontane, diminuarea mișcărilor fetale, sângerare vaginală, confuzie, stare de rău generalizată.
Diabetul gestațional
Diabetul gestațional apare în timpul sarcinii la femei fără istoric de diabet și dispare după naștere. Identificat și tratat precoce, previne dificultățile respiratorii ale nou-născutului, riscul de obezitate și diabet pe termen lung.
Riscul de avort spontan
Avortul spontan, definit ca pierderea sarcinii în primele 23 de săptămâni, este o traumă fizică și emoțională. Se manifestă prin sângerare vaginală, crampe, dureri abdominale/de spate, pierdere în greutate, dispariția simptomelor sarcinii. Cauzele frecvente includ anomalii cromozomiale ale fătului sau afecțiuni materne (tiroidiene, cervicale, infecții, diabet necontrolat).
Majoritatea avorturilor spontane nu pot fi prevenite. Totuși, evitarea fumatului și alcoolului, menținerea greutății corporale în limite normale și o dietă echilibrată sunt recomandări importante. Fiecare sarcină este unică, iar recomandările medicului obstetrician trebuie urmate cu strictețe.
