Ce este Diabetul Gestațional?
Diabetul gestațional reprezintă o provocare medicală ce poate apărea în timpul sarcinii, afectând metabolismul glucozei. Această afecțiune este o formă temporară de diabet, diagnosticată la femeile care nu au avut diabet anterior. El apare atunci când organismul nu produce suficientă insulină sau când celulele devin rezistente la acțiunea acesteia, un fenomen cunoscut sub denumirea de rezistență la insulină.
În majoritatea cazurilor, diabetul gestațional nu se manifestă prin simptome evidente, fiind deseori depistat în urma testelor de screening de rutină. Diagnosticul se stabilește prin testul de toleranță orală la glucoză (TTGO), efectuat, de regulă, între săptămânile 24 și 28 de sarcină.
Diabetul gestațional apare datorită modificărilor hormonale specifice sarcinii. Placenta, organul care asigură conexiunea între mamă și făt, secretă hormoni care interferează cu capacitatea insulinei materne de a controla glicemia. Pe măsură ce sarcina avansează, dimensiunea placentei și secreția hormonală cresc, amplificând fenomenul de rezistență la insulină. În unele situații, pancreasul nu poate compensa prin producția suplimentară de insulină, ducând la creșterea glicemiei și apariția diabetului gestațional.
Deși mecanismul exact pentru care unele femei dezvoltă diabet gestațional, iar altele nu, nu este pe deplin elucidat, există anumiți factori de risc care cresc probabilitatea apariției acestuia:
- Vârsta mamei peste 35 de ani.
- Apartenența la anumite grupuri etnice (hispanici, afro-americani, amerindieni, sud sau est-asiatici).
- Greutatea mamei - supraponderalitatea sau obezitatea (indice de masă corporală peste 30 kg/m²).
- Prezența prediabetului la femeia însărcinată.
- Sindromul ovarelor polichistice.
- Istoricul familial de diabet (rude de grad I).
- Nașteri anterioare ale unui copil cu greutate de peste 4,5 kg.
- Prezența diabetului gestațional într-o sarcină anterioară.
Pentru a reduce riscul apariției diabetului gestațional, se recomandă menținerea unei greutăți normale înainte de sarcină, activitatea fizică regulată și o alimentație sănătoasă.

Simptome și Diagnostic
În cele mai multe cazuri, diabetul gestațional nu prezintă simptome clare. Totuși, unele femei pot experimenta semne precum:
- Sete excesivă (polidipsie).
- Urinare frecventă (poliurie), în special pe timpul nopții.
- Foame excesivă, chiar și după masă.
- Oboseală neobișnuită.
- Vedere încețoșată temporară.
Este important de menționat că multe dintre aceste simptome pot fi confundate cu manifestări normale ale sarcinii. Tocmai de aceea, monitorizarea glicemiei este esențială, mai ales în prezența factorilor de risc.
Diagnosticul se confirmă prin testul de toleranță orală la glucoză (TTGO), efectuat între săptămânile 24-28 de sarcină. Acest test presupune:
- Recoltarea unei probe de sânge pentru determinarea glicemiei a jeun (pe nemâncate).
- Consumarea unei soluții ce conține 75 de grame de glucoză.
- Recoltarea unor noi probe de sânge la intervale de o oră și două ore după ingestia glucozei.
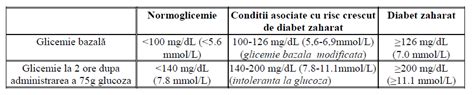
Valorile considerate normale pentru TTGO sunt:
- Pe nemâncate: sub 92 mg/dl.
- La o oră după ingestia glucozei: sub 180 mg/dl.
- La două ore după ingestia glucozei: sub 153 mg/dl.
Diagnosticul de diabet gestațional se stabilește dacă cel puțin una dintre aceste valori depășește pragul considerat normal.
În anumite situații, o valoare a glicemiei a jeun între 92-119 mg/dl poate ridica suspiciunea de diabet gestațional și necesită efectuarea TTGO. O valoare a glicemiei a jeun peste 120 mg/dl este sugestivă pentru diabet zaharat și nu necesită TTGO.
Impactul Diabetului Gestațional asupra Fătului și Mamei
Dacă diabetul gestațional nu este diagnosticat și tratat corespunzător, acesta poate avea consecințe asupra sănătății fătului și a mamei.
Riscuri pentru Făt
- Macrosomie fetală: Nivelul crescut de glucoză din sângele matern stimulează pancreasul fătului să producă mai multă insulină. Acest surplus de energie duce la o depunere excesivă de grăsime, rezultând un copil mai mare și mai greu la naștere (peste 4 kg). Un făt macrosom prezintă un risc crescut de a rămâne blocat în canalul de naștere, de a suferi traumatisme în timpul nașterii sau de a necesita intervenție cezariană.
- Polihidramnios: Diabetul necontrolat poate determina creșterea cantității de lichid amniotic.
- Hipoglicemie neonatală: După naștere, aportul de glucoză de la mamă scade brusc, iar fătul, obișnuit cu un nivel ridicat de insulină, poate dezvolta hipoglicemie (nivel scăzut de glucoză în sânge). Aceste episoade severe pot necesita monitorizare în secția de terapie intensivă neonatala.
- Dificultăți respiratorii: Nou-născuții pot prezenta sindrom de detresă respiratorie.
- Risc crescut pe termen lung: Copiii ale căror mame au avut diabet gestațional prezintă un risc mai mare de a dezvolta obezitate și diabet zaharat tip 2 la vârsta adultă.
Riscuri pentru Mamă
- Preeclampsie: O afecțiune caracterizată prin hipertensiune arterială și prezența proteinelor în urină.
- Naștere prematură: Femeile cu diabet gestațional au un risc crescut de a naște înainte de termen.
- Intervenție cezariană: Datorită dimensiunii mai mari a fătului, este frecvent necesară operația cezariană.
- Diabet zaharat tip 2: Aproximativ 50% dintre femeile care au avut diabet gestațional dezvoltă diabet zaharat tip 2 în următorii 10 ani.
Tratamentul Diabetului Gestațional
Scopul principal al tratamentului diabetului gestațional este menținerea nivelului glicemiei în limite normale pentru a preveni complicațiile.
1. Alimentația Corectă (Dieta Medicală Nutrițională)
Alimentația reprezintă piatra de temelie în gestionarea diabetului gestațional. Principiile generale includ:
- Carbohidrați complecși: Consumul de carbohidrați care se absorb lent, precum ovăzul, lintea, cartoful dulce, pâinea integrală.
- Evitarea zaharurilor rapide: Reducerea consumului de sucuri, dulciuri, biscuiți, miere, zahăr rafinat.
- Combinarea carbohidraților cu proteine și grăsimi sănătoase: Alături de sursele de carbohidrați, se recomandă includerea nucilor, semințelor, iaurtului, ouălor, peștelui.
- Porții regulate: Împărțirea meselor în 3 principale și 2-3 gustări mici pe parcursul zilei pentru a evita fluctuațiile mari ale glicemiei.
- Alimente bogate în fibre: Legume, fructe, cereale integrale.
- Hidratare adecvată: Consumul a cel puțin 8 pahare de apă zilnic.
Este esențială colaborarea cu un medic diabetolog sau nutriționist pentru stabilirea unui plan alimentar personalizat, care să ia în considerare greutatea pacientei, stadiul sarcinii și alți factori individuali.
2. Mișcarea (Exercițiile Fizice)
Activitatea fizică regulată, adaptată la toleranța fizică și la starea de sănătate a gravidei, ajută la:
- Scăderea glicemiei.
- Îmbunătățirea sensibilității la insulină.
- Prevenirea unor discomforturi specifice sarcinii (dureri de spate, crampe musculare, constipație, insomnii).
- Prevenirea creșterii excesive în greutate.
- Ușurarea procesului de naștere.
Se recomandă, în general, cel puțin 30 de minute de exerciții fizice moderate în majoritatea zilelor săptămânii.
3. Monitorizarea Glicemiei
Automonitorizarea glicemiilor cu ajutorul unui glucometru este esențială. De regulă, se recomandă măsurarea glicemiei de 4 ori pe zi: dimineața (a jeun) și la o oră după fiecare masă principală. Valorile țintă sunt:
- Glicemie a jeun: sub 95 mg/dl.
- Glicemie la 1 oră după masă: sub 140 mg/dl.
În cazuri complicate sau în timpul tratamentului cu insulină, medicul poate indica și monitorizare nocturnă.
4. Medicația (Insulinoterapie)
Dacă dieta și exercițiile fizice nu sunt suficiente pentru controlul glicemiei, medicul diabetolog poate recomanda insulinoterapie. Aceasta presupune administrarea de insulină injectabilă, în doze atent calculate pentru fiecare pacientă în parte, pentru a evita hipoglicemiile.
Este important ca pacienta să fie informată despre simptomatologia unei hipoglicemii (amețeli, confuzie, tremurături, transpirații, dureri de cap, vedere încețoșată) și despre cum să acționeze în acest caz (consumarea de alimente ce conțin glucoză și monitorizarea ulterioară a glicemiei).

Ce se Întâmplă După Naștere?
În majoritatea cazurilor, diabetul gestațional dispare după naștere, odată cu eliminarea placentei și a factorilor hormonali care au contribuit la apariția sa.
Cu toate acestea, este esențial ca femeia să efectueze un test de toleranță la glucoză la 6-12 săptămâni după naștere pentru a verifica dacă nivelul glicemiei a revenit la normal. De asemenea, se recomandă efectuarea acestui test o dată la 1-3 ani, deoarece riscul de a dezvolta diabet zaharat tip 2 pe termen lung rămâne crescut.
Alăptarea la sân contribuie la reglarea glicemiei și poate reduce riscul de diabet ulterior. Prin urmare, este încurajată, chiar și pentru mamele cu diabet.
Este important de reținut că informațiile prezentate în acest articol nu înlocuiesc consultul medical specializat. Orice decizie legată de sănătatea dumneavoastră și a fătului trebuie luată împreună cu medicul curant.