Morfologia spermatozoizilor, adică dimensiunea și forma acestora, reprezintă un aspect crucial evaluat în cadrul spermogramei, un test utilizat pentru determinarea fertilității masculine. Rezultatele analizei morfologice sunt exprimate sub formă de procentaj, indicând proporția spermatozoizilor cu aspect normal la examinarea microscopică.
Spermatozoizii cu formă normală prezintă un cap de formă ovală și o coadă lungă, elemente esențiale pentru mobilitatea și capacitatea de a fecunda ovulul. Pe de altă parte, spermatozoizii anormali pot manifesta diverse defecte la nivelul capului (mărime excesivă, deformări) sau al cozii (strâmbături, dublări). Aceste anomalii morfologice pot influența negativ șansele spermatozoidului de a ajunge la ovul și de a-l penetra.
Este important de menționat că un procentaj ridicat de spermatozoizi cu formă neregulată este frecvent întâlnit, iar morfologia singură nu este un indicator definitiv al fertilității. O spermogramă completă evaluează o serie de parametri, printre care:
- Volumul lichidului seminal
- Numărul total de spermatozoizi
- Concentrația spermatozoizilor
- Vitalitatea (procentajul de spermatozoizi vii)
- Motilitatea spermatozoizilor (capacitatea de mișcare)
Deși o spermogramă anormală poate ridica suspiciuni de infertilitate, mulți bărbați cu valori sub limita normalului pot deveni tați, chiar dacă acest proces poate dura mai mult. În situațiile în care concepția naturală nu este posibilă după o perioadă îndelungată, tehnicile de reproducere asistată, precum fertilizarea in vitro (FIV), pot reprezenta o soluție.
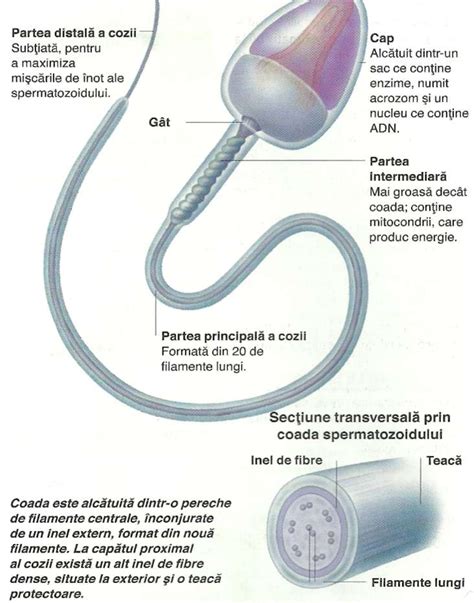
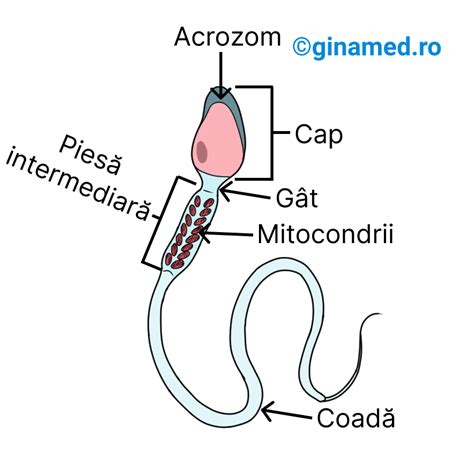
Structura și Funcția Spermatozoidului
Spermatozoidul, sau spermiul, este celula sexuală masculină, esențială pentru reproducerea speciei. Acesta are o lungime cuprinsă între 50 și 70 μm și este compus din mai multe părți distincte:
- Capul: Această secțiune, cu o lungime de 2-3 μm, este protejată de o membrană și conține un nucleu voluminos, înconjurat de un strat subțire de citoplasmă. Nucleul este purtătorul materialului genetic (ADN), format din 23 de cromozomi. Capul este acoperit de o calotă numită acrosom, care joacă un rol crucial în penetrarea ovulului.
- Gâtul: Conține un număr mare de mitocondrii, organite celulare responsabile de producerea energiei necesare mișcării cozii.
- Corpul: Parte intermediară a spermatozoidului.
- Flagelul (coada): Este structura responsabilă de motilitatea spermatozoidului, permițându-i să se deplaseze către ovul.
Rolul fundamental al spermatozoidului este de a purta jumătate din informația genetică a viitorului copil și de a determina sexul genetic al acestuia. Procesul de formare a spermatozoizilor, numit spermatogeneză, începe în jurul pubertății (aproximativ între 10 și 12 ani) și continuă pe tot parcursul vieții masculine. Aceștia sunt produși în testicule, în interiorul unor tuburi microscopice denumite tubuli seminiferi. Procesul este continuu, însă spermatozoizii nou formați necesită o perioadă de maturare de peste 10 săptămâni. În acest timp, ei migrează către epididim, un tub situat în spatele testiculelor, unde își completează dezvoltarea și sunt depozitați.
Chiar și lichidul preejaculator, eliberat înainte de ejacularea propriu-zisă, poate conține spermatozoizi, făcând posibilă concepția chiar și în absența ejaculării complete în timpul unui contact sexual neprotejat.
Interpretarea Rezultatelor Spermogramei și Opțiuni de Tratament
Rezultatele unei spermograme pot fi uneori confuze, mai ales în absența unei consultații medicale specializate. De exemplu, mențiuni precum "spermatozoizi aglutinați" sau "oligoastenoteratospermie" (un număr redus de spermatozoizi, cu motilitate și morfologie anormale) necesită o interpretare atentă.
În fața unor astfel de rezultate, este natural să apară întrebări legate de cauzele posibile, inclusiv pierderea unor sarcini anterioare (opriri în evoluție), și de posibilitatea ameliorării calității spermatozoizilor prin tratament. Există tratamente menite să îmbunătățească morfologia spermatozoizilor, iar întrebarea dacă defectele de cap și gât sunt permanente sau pot fi corectate prin terapie este una frecventă. Medicii specialiști pot recomanda diverse abordări terapeutice, inclusiv suplimente precum Profertil, în funcție de diagnosticul specific.
Infertilitatea cuplului este definită ca incapacitatea de a concepe un copil după cel puțin un an de încercări regulate, fără utilizarea metodelor contraceptive. Este important de reținut că nu toate cuplurile care întâmpină dificultăți în concepție sunt infertile. Aproximativ 10% dintre sarcini survin la peste 12 luni de la debutul încercărilor, iar după 2 ani, doar circa 50% dintre cupluri se dovedesc a fi sterile.
În cazul în care infertilitatea este confirmată, sau în prezența unor factori care o sugerează, cuplurile pot apela la proceduri de inseminare artificială. Aceste tehnici, printre care se numără inseminarea intracervicală (ICI), implică plasarea spermatozoizilor direct în tractul reproducător feminin, facilitând astfel drumul către ovul. Inseminarea artificială este o denumire generală pentru orice procedură care introduce spermatozoizii în tractul reproductiv prin metode non-sexuale.
Un aspect important în evaluarea fertilității este și vârsta. Fertilitatea masculină și feminină scade, în general, după vârsta de 40 de ani, iar acest declin se accelerează odată cu înaintarea în vârstă.
Bilantul sterilității unui cuplu implică o anamneză detaliată, un examen clinic amănunțit și o serie de investigații specifice pentru ambii parteneri, cu scopul de a identifica cauzele potențiale și de a stabili cel mai adecvat plan de tratament.
Este esențială discuția cu un medic urolog sau un specialist în reproducere umană pentru o evaluare corectă a rezultatelor spermogramei și pentru stabilirea unui plan personalizat de acțiune.
Cum se efectuează o analiză a spermei la microscop | urolog göttingen
Factori Generali ai Fertilității și Reproducerii
Reproducerea sexuală implică diferențierea biologică a indivizilor în organisme care produc ovule (sex feminin) și organisme care produc spermatozoizi (sex masculin). Sexul genetic este determinat de genele de polarizare sexuală și de prezența cromozomilor X și Y, în timp ce sexul fenotipic este definit de caracteristicile sexuale vizibile.
Stabilirea sexului genetic are loc în momentul fuzionării celulelor reproducătoare (spermatozoid și ovul), iar diferențierea sexuală organică începe în a treia lună de viață embrionară.
Sarcina multiplă se referă la dezvoltarea simultană a mai multor fetuși în uter, incluzând sarcini gemelare (doi fetuși), trigemelare (trei fetuși) și altele. Tehnicile de procreație asistată medical pot crește probabilitatea unor sarcini multiple.
- În sarcina dizigota (pluriovulară), copiii provin din fecundarea a două sau mai multe ovule de către spermatozoizi diferiți. Aceștia pot fi de același sex sau de sexe diferite.
- În sarcina monozigota (monoovulară), copiii provin din fecundarea unui singur ovul de către un spermatozoid, urmată de divizarea acestuia. Acești copii sunt identici genetic.
Este important de menționat că anumite medicamente, precum cele folosite pentru tratamentul disfuncției erectile (ex. Viagra), sau alte tratamente medicamentoase (ex. Zovirax, Retrovir), au mecanisme de acțiune specifice și nu sunt direct legate de îmbunătățirea morfologiei spermatozoizilor, ci de alte aspecte ale sănătății reproductive sau generale.
În vagin, spermatozoizii pot supraviețui până la cinci zile, oferind o fereastră extinsă pentru concepție.
tags: #forma #spermatozoidului #brainly