Ovocitele, cunoscute și sub denumirea de gameti feminini sau celule sexuale feminine, sunt esențiale pentru reproducere. Acestea sunt ovulele eliberate de ovar în timpul ovulației. Aparatul reproducător feminin are rolul de a secreta aceste celule, contribuind astfel la procesul de reproducere. În continuare, vom detalia procesul de dezvoltare a ovocitelor și rolul acestora în obținerea unei sarcini.
Dezvoltarea ovocitelor: de la imaturitate la maturitate
Un ovocit este, în esență, un ou imatur. Dezvoltarea sa către maturitate are loc în interiorul foliculilor ovarieni, structuri localizate în stratul exterior al ovarelor. În fiecare ciclu reproductiv, mai mulți foliculi încep să se dezvolte, însă, de obicei, doar un singur ovocit va ajunge la maturitate și va fi eliberat din foliculul său în timpul ovulației.
Formarea ovocitelor începe încă din viața intrauterină. La naștere, o fetiță dispune de un număr semnificativ de ovocite, care depășește 4 milioane, uneori chiar 7 milioane. Cu toate acestea, la maturitate, numărul acestora se reduce la aproximativ 2 milioane. Unele ovocite ajung la maturitate mult mai târziu, chiar și după vârsta de 40 de ani. Un ovul complet matur poate fi vizibil cu ochiul liber, având un diametru de aproximativ 0,1 mm.
Ovogeneza: procesul complex de maturare a ovocitelor
Ovogeneza este procesul prin care un ovocit se dezvoltă într-un ovul matur. Acest proces este mult mai îndelungat decât frecvența lunară a ovulației sugerează.
Etapele dezvoltării ovocitelor
- Celula germinală primordială: Aceasta este celula „samânță” din care va deriva fiecare ovocit. Sunt celule embrionare care, ulterior, devin fie spermatozoizi, fie ovocite.
- Oogonium: Odată ajunse în gonade, celulele germinale primordiale sunt influențate de celulele din jur să devină oogonia. Acestea sunt celule diploide, cu două seturi complete de cromozomi (23 de perechi, adică 46 în total). În primele cinci luni de dezvoltare prenatală, numărul de oogonia crește prin diviziune celulară mitotică.
- Ovocitul primar: Spre sfârșitul dezvoltării prenatale, ovocitele încetează să se mai înmulțească și încep să se maturizeze individual. Fiecare ovocit va trece prin două diviziuni celulare meiotice separate pentru a deveni un ovul matur.
- Ovocitul secundar: Pubertatea marchează începerea următoarei etape de maturitate a ovocitelor. Nu toate ovocitele parcurg aceste etape simultan; ele se maturizează pe parcursul anilor de reproducere ai unei femei. Lunar, un nou set de ovocite primare începe să se matureze. Când un ovocit primar este „afectat” de hormonii de reproducere, el completează prima etapă a diviziunii celulare meiotice, cunoscută sub numele de maturare a ovocitelor.
- Ootidă: Ovocitul secundar începe a doua fază a diviziunii celulare meiotice. În final, ovocitul secundar se va diviza din nou în două celule separate: o altă celulă mică (corp polar) și o celulă matură mai mare, numită ootidă.
- Ovul: În momentul ovulației, o otidă este eliberată din folicul. Proiecțiile asemănătoare degetelor de la nivelul trompei uterine atrag ovocitul spre și în interiorul acesteia. Odată ajunsă în trompa uterină, ootida este ghidată de proiecții asemănătoare unor fire de păr, numite cili. Dacă are loc fertilizarea, ootida trece prin stadiul final de maturare și devine un ovul, o celulă ou umană complet matură.
Oogenesis Animation
Foliculii ovarieni: rolul lor în fertilitate
Reproducerea umană este un proces complex, fin reglat, care implică multiple structuri reproductive. Printre acestea, foliculii ovarieni joacă roluri esențiale. Aceștia sunt structuri de dimensiuni mici, localizate în ovare, vitale pentru dezvoltarea ovocitelor și, implicit, pentru fertilitate.
Dezvoltarea foliculilor ovarieni începe încă din viața intrauterină, odată cu formarea celulelor germinale primordiale. În jurul celei de-a cincea săptămâni de sarcină, ovarele fătului conțin aproximativ 500-1.300 de celule germinale primordiale. Până în săptămâna a douăzecea de sarcină, numărul acestora ajunge la 6-7 milioane. După naștere, numărul scade la aproximativ 2 milioane, iar până la pubertate rămân în jur de 400.000-500.000 de foliculi ovarieni primordiali. La fiecare ciclu menstrual, aproximativ 1.000 de foliculi ovarieni sunt pierduți, iar după vârsta de 35 de ani, rata de pierdere se accelerează.
Stadiile de dezvoltare ale foliculilor ovarieni
Foliculii ovarieni sunt formațiuni sferice, microscopice, situate în cortexul ovarului. Fiecare folicul conține un ovocit și este înconjurat de celule cu rol de susținere și hrănire. Aceștia evoluează prin mai multe stadii:
- Folicul primordial: Reprezintă stadiul inițial, cel mai numeros. Conține un ovocit mic, înconjurat de un singur strat de celule plate.
- Folicul primar: Ovulul începe să crească, iar celulele granuloase din jur capătă formă cuboidală. Se formează zona pellucida, o membrană glicoproteică esențială pentru interacțiunea cu spermatozoidul.
- Folicul secundar: Foliculul prezintă mai multe straturi de celule granuloase, iar celulele tecale încep să se diferențieze în jurul său. Apare o cavitate plină cu lichid, numită antrum folicular.
- Folicul terțiar (antral): Antrul folicular este bine definit, iar dimensiunile foliculului cresc. Celulele tecale se diferențiază în teaca internă și teaca externă, care secretă hormoni importanți pentru maturare.
- Foliculul de Graaf (matur): Reprezintă stadiul cel mai avansat, din care se va elibera ovocitul în timpul ovulației. Este un folicul de mari dimensiuni, cu un antrum plin de lichid.
Foliculii ovarieni joacă roluri cruciale în fertilitate, contribuind la dezvoltarea și depozitarea ovocitelor, precum și la reglarea ciclului menstrual.

Ciclul menstrual și rolul hormonilor
Dezvoltarea foliculară este controlată de un complex de hormoni, precum hormonul foliculostimulant (FSH) și hormonul luteinizant (LH). FSH stimulează dezvoltarea foliculilor, în timp ce LH declanșează ovulația. Foliculii, la rândul lor, secretă estrogeni, influențând feedback-ul asupra secreției de FSH și LH.
Faza foliculară și ovulația
Faza foliculară, pre-ovulatorie, începe cu prima zi a menstruației și durează până la apariția vârfului preovulator de LH. În această etapă, sub influența FSH, sunt selectați mai mulți foliculi, dar numai unul devine dominant, iar ovulul imatur din interiorul său se maturizează.
Ovulația este momentul culminant al ciclului menstrual, când ovocitul matur este eliberat din foliculul dominant (foliculul de Graaf). Acest proces este declanșat de creșterea bruscă a LH, care determină ruperea foliculului și eliberarea ovocitului în trompa uterină. Ovulul călătorește apoi spre uter, unde poate fi fecundat de un spermatozoid în decurs de aproximativ 24 de ore.
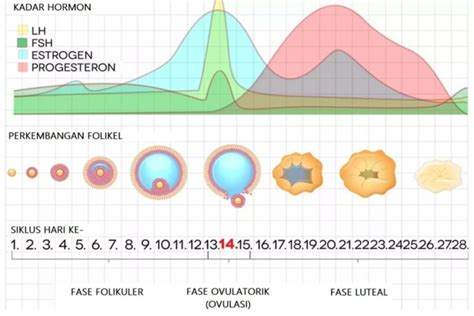
Faza luteală și corpul galben
După ovulație, restul foliculului dominant se transformă în corpul galben. Acesta secretă progesteron, un hormon esențial pentru menținerea unei eventuale sarcini, până la formarea placentei. Dacă fertilizarea nu are loc, corpul galben degenerează, nivelul de progesteron scade, iar acest lucru duce la inițierea menstruației, reluând ciclul.
Infertilitatea și opțiunile de tratament
Infertilitatea este definită ca incapacitatea de a obține o sarcină după un an de încercări (sau șase luni, dacă femeia are peste 35 de ani). După 40 de ani, este recomandat ca un cuplu să consulte un medic încă din momentul în care decide să conceapă.
Există multiple soluții pentru infertilitate, de la contactul sexual dirijat la ovulație și inseminare intrauterină, până la fertilizare in vitro (FIV) cu ovocite proprii sau donate. În România, procedura de FIV cu ovocite donate proaspete este permisă legal, dar complexitatea procedurii face ca multe clinici să nu o mai practice. Grecia este o destinație populară pentru acest tip de procedură, oferind șanse mari de reușită la un preț accesibil.
Stimularea ovariană controlată (SOC)
Stimularea ovariană controlată (SOC) este o tehnică utilizată, în special în cadrul procedurilor de FIV, pentru a induce producerea mai multor foliculi maturi într-un singur ciclu menstrual. Scopul este de a rezolva probleme precum anovulația (lipsa ovulației) sau de a crește numărul de ovocite disponibile pentru fertilizare.
SOC presupune administrarea de injecții subcutanate (gonadotropine, precum FSH și LH) timp de aproximativ 8-14 zile, sub monitorizare ecografică și prin analize de sânge pentru a evalua răspunsul ovarian. Tratamentul este personalizat pentru fiecare pacientă, iar momentul optim de declanșare a ovulației este ales în funcție de evoluția foliculilor.
Riscuri și efecte secundare ale SOC:
- Sindromul de hiperstimulare ovariană (SHO): O reacție exagerată a ovarelor la tratamentul de stimulare. În cazuri severe, poate implica acumularea de lichid în abdomen. Tratamentul de stimulare poate fi oprit sau anulat în cazul unui risc crescut de SHO.
- Torsiunea ovariană: O urgență medicală ce implică strangularea circulației sanguine la nivelul ovarului, cauzând dureri intense și vărsături. Necesită intervenție chirurgicală.
Este important de menționat că nu s-a demonstrat un risc crescut de cancer la femeile care urmează tratamente de stimulare ovariană.

Fertilizarea in vitro (FIV)
Fertilizarea in vitro (FIV) are ca scop obținerea unei sarcini unice, dar poate duce și la sarcini multiple (gemeni, tripleți etc.) prin transferul a mai mult de un embrion.
Procedura FIV implică mai multe etape:
- Stimularea ovariană: Inducerea dezvoltării multiplelor foliculi.
- Puncția foliculară: Recoltarea ovocitelor din foliculi, efectuată sub ghidaj ecografic și, opțional, sub anestezie.
- Prelucrarea spermei: Selectarea spermatozoizilor de bună calitate de la partener.
- Fertilizarea: Inseminarea ovocitelor cu spermatozoizi în laborator.
- Cultura embrionară: Monitorizarea dezvoltării embrionilor în mediu de cultură, până în stadiul de blastocist (embrion de ziua 5).
- Embriotransferul: Transferul embrionilor selectați în uterul pacientei. Această procedură este rapidă și nedureroasă, efectuată fără anestezie.
Calitatea serviciilor FIV este supravegheată atent în centrele specializate, iar succesul tratamentului poate fi influențat de factori precum vârsta pacientei, calitatea embrionilor și managementul stresului.
Identificarea perioadei fertile și a ovulației
Identificarea corectă a perioadei fertile și a momentului ovulației este crucială atât pentru concepție, cât și pentru evitarea unei sarcini nedorite.
Semne și simptome ale ovulației
Corpul oferă indicii subtile care pot semnala perioada ovulației:
- Modificări ale mucusului cervical: Devine mai abundent, mai elastic și transparent, asemănător albușului de ou.
- Creșterea temperaturii bazale: Temperatura corpului în repaus crește ușor (0,5-1°C) după ovulație.
- Sensibilitate la nivelul sânilor: Unele femei pot resimți o ușoară sensibilitate.
- Creșterea libidoului: Un mecanism biologic natural pentru încurajarea procreării.
- Durere ușoară în abdomenul inferior (Mittelschmerz): O senzație de disconfort în partea ovarului care eliberează ovulul.
Metode de identificare a perioadei fertile
- Metoda calendarului: Calcularea zilei ovulației prin scăderea a 14 zile de la data așteptată a următoarei menstruații. Aceasta este mai precisă pentru ciclurile regulate. Perioada fertilă se consideră, în general, între zilele 11 și 21 ale ciclului menstrual (numărând de la prima zi a ultimei menstruații).
- Măsurarea temperaturii bazale: Urmărirea zilnică a temperaturii corporale dimineața, înainte de a te ridica din pat. O creștere constantă indică ovulația deja produsă.
- Testul de ovulație: Detectează creșterea nivelului hormonului luteinizant (LH) în urină, cu 16-32 de ore înainte de ovulație.
- Examinarea mucusului cervical: Observarea modificărilor de consistență și aspect ale mucusului.
- Ascultarea corpului: Recunoașterea semnelor fizice, inclusiv Mittelschmerz.
Este important de reținut că spermatozoizii pot supraviețui în tractul reproducător feminin până la 5 zile. Prin urmare, contactul sexual neprotejat cu câteva zile înainte de ovulație poate duce la sarcină. Dacă dorești să eviți o sarcină, utilizarea metodelor contraceptive eficiente pe tot parcursul ciclului menstrual este esențială.