Ce este Operația Cezariană?
Operația cezariană este o intervenție chirurgicală prin care fătul este extras din uterul mamei prin secționarea peretelui abdominal și a celui uterin. Aceasta este o procedură medicală care se practică exclusiv pe bază de indicație medicală, în situațiile în care nașterea pe cale vaginală ar fi imposibilă sau ar prezenta riscuri materne sau fetale inacceptabile.
Indicații pentru Operația Cezariană
Operația cezariană este indicată în diverse situații, fie din cauza unor afecțiuni ale mamei, fie ale fătului.
Indicații Materne
- Anomalii ale placentei: placenta jos inserată (placenta previa), suspiciunea de placentă aderentă anormal de peretele uterin (ceea ce ar putea împiedica desprinderea sa la naștere și ar produce hemoragie severă), decolarea prematură de placentă înainte de nașterea fătului.
- Boli ale uterului: fibroame mari ale segmentului uterin, malformații uterine, intervenții chirurgicale anterioare pe uter (miomectomii cu deschiderea cavității uterine), operații cezariene anterioare.
- Disproporție feto-pelvină: anticiparea sau constatarea în cursul travaliului a unei discrepanțe între dimensiunea fătului și bazinul matern.
- Lipsa de progresiune a dilatației colului uterin (distocie de dilatație).
- Riscul de transmitere a unor boli infecțioase: HIV, herpes genital în faza eruptivă. (Nu există indicații clare, susținute de dovezi medicale, pentru hepatita virală C și B).
- Afectiuni post-traumatice ale bazinului sau coloanei vertebrale.
- Boli neurologice.
- Obezitatea extremă: poate duce adesea la cezariană, dar implică riscuri operatorii crescute pentru mamă.
- Diabetul zaharat (preexistent sau gestațional): se poate asocia cu macrosomia fetală, crescând incidența cezarienei.
- Hipertensiunea arterială necontrolată sau complicată cu preeclampsie/eclampsie: poate necesita cezariană de urgență dacă nașterea vaginală nu poate fi realizată la timp.
O cezariană în antecedente nu constituie o indicație absolută pentru o a doua operație. Dacă nu există contraindicații medicale și pacienta dorește naștere vaginală, aceasta va primi suport medical adecvat.
Operația cezariană poate fi solicitată de gravide din cauza tocofobiei (frica de nașterea vaginală). Totuși, cezariana la cerere nu este acceptată ca indicație medicală în practica obstetricală. Aceste paciente beneficiază de consiliere din partea moașelor, medicilor obstetricieni și psihologilor. Dacă frica persistă, li se poate oferi operația cezariană.
Indicații Fetale
- Sarcină multiplă (gemelară): cu excepția cazului în care ambii feți sunt în prezentatie cefalică, când se recomandă nașterea vaginală.
- Prezentație pelviană a fătului.
- Sarcină gemelară cu al doilea făt în altă poziție decât cea cefalică.
- Sarcinile multiple după procedee de reproducere asistată (tripleți).
- Prolabarea cordonului ombilical.
- Prematuritatea: nu este o indicație absolută și necesită individualizare.
- Restricția de creștere intrauterină: nu este o indicație absolută și necesită individualizare.
- Suferința fetală: status fetal incert, definind o situație de risc potențial pentru făt care necesită naștere de urgență.
Contraindicații pentru Operația Cezariană
Operația cezariană este contraindicată ori de câte ori riscul ei depășește beneficiul, atât pentru mamă, cât și pentru făt. O mențiune particulară se face pentru cazurile de feți morți intrauterin înainte de naștere, în trimestrul II sau III de sarcină. În aceste situații, indicația obișnuită de naștere este pe cale vaginală, cezariana fiind contraindicată, cu excepția unor situații particulare, foarte rare.
Pregătirea Preoperatorie
În cazul operațiilor cezariene planificate, pregătirea preoperatorie este esențială pentru a influența evoluția vindecării. Aceasta include:
- Toaleta generală preoperatorie: un duș, cu accent pe zona operatorie, poate reduce semnificativ rata complicațiilor infecțioase postoperatorii.
- Postul alimentar: este necesar cu 6 ore înainte de intervenția planificată pentru a preveni reacțiile organismului în timpul anesteziei (greață și vărsături).
- Informații medicale: medicul anestezist trebuie informat despre toate problemele de sănătate din antecedente sau actuale, inclusiv tratamentul urmat. Tratamentul cu aspirină trebuie întrerupt cu 7-10 zile preoperator, iar cel anticoagulant cu 12 ore.
- Consultul anestezic: trebuie efectuat cu 24 de ore înainte de intervenția chirurgicală planificată.
Anestezia în Operația Cezariană
Pentru operațiile cezariene planificate sau cele care nu constituie o urgență extremă, se practică:
- Rahianestezia sau anestezia peridurală: anestezicul este injectat în coloana vertebrală, eliminând senzația de durere de la nivelul ombilicului în jos, dar păstrând simțul tactil.
- Anestezia generală: utilizată rar, în situații de extremă urgență sau când anestezia rahidiană/peridurală nu poate fi realizată din diverse motive.
Înainte de operație, pacientei i se va monta o branulă cu o perfuzie cu soluție de ser fiziologic pentru a preveni scăderea tensiunii arteriale post-anestezie. În cazuri selectate, se administrează profilactic un antibiotic preoperator pentru a scădea riscul de infecție. După instalarea anesteziei, se montează o sondă urinară, care va fi menținută aproximativ 16-24 de ore.
Tehnica Operatorie
Cea mai utilizată tehnică operatorie implică o incizie orizontală în partea inferioară a abdomenului, deasupra osului pubian. Mușchii abdominali sunt depărtați, nu secționați, permițând accesul în cavitatea abdominală. Peretele uterin este secționat transversal, similar cu incizia tegumentară. Fătul este extras prin incizia creată, manevra fiind ajutată de presiunea aplicată pe abdomenul matern.
După extragerea copilului, cordonul ombilical este secționat după aproximativ 1 minut, pentru a permite transferul sângelui placentar către făt. Ulterior, se extrag placenta și membranele fetale. Uterul este contractat cu ajutorul medicamentelor administrate în acest scop. Sutura uterului, peretelui abdominal și tegumentului se realizează cu material resorbabil. Incizia tegumentară, pe lângă avantajul estetic superior, nu necesită extragerea firelor de sutură.
Perioada Postoperatorie
După operația cezariană, lăuzele sunt monitorizate în salonul postoperator timp de 24 de ore, primind medicamente calmante sau alte tratamente necesare. În situații speciale, pacientele pot fi supravegheate în secția de Terapie Intensivă.
- Alimentația orală ușoară este încurajată la câteva ore postoperator.
- În ziua următoare operației, se extrage sonda urinară, pacienta este încurajată să își reia mersul și alimentația obișnuită și este transferată în salon sau rezervă.
- Nu există un regim alimentar specific după o operație cezariană obișnuită.
- Pentru prevenirea complicațiilor tromboembolice, pacientele primesc o injecție zilnică cu heparină timp de 3-5 zile.
- Pansamentul este îndepărtat la 48 de ore, iar plaga este lăsată liberă și nu se dezinfectează.
- Dușul peste plagă este permis la 3 zile postoperator.
- Nou-născutul este adus mamei cât mai curând posibil, în funcție de starea și dorința acesteia. Sistemul rooming-in (nou-născutul în salonul mamei) este generalizat.
- Alăptarea la sân este atitudinea recomandată.
- Majoritatea lăuzelor care au născut prin operație cezariană se externează în a 3-a zi postoperator, dacă starea lor și a fătului o permit.
- Nu se recomandă purtarea de dispozitive de susținere a abdomenului după naștere.
- Controlul postoperator al mamei se efectuează la 10-12 zile de la naștere.
- La domiciliu, lăuzele sunt sfătuite să își monitorizeze temperatura și aspectul plăgii operatorii în primele 7-10 zile.
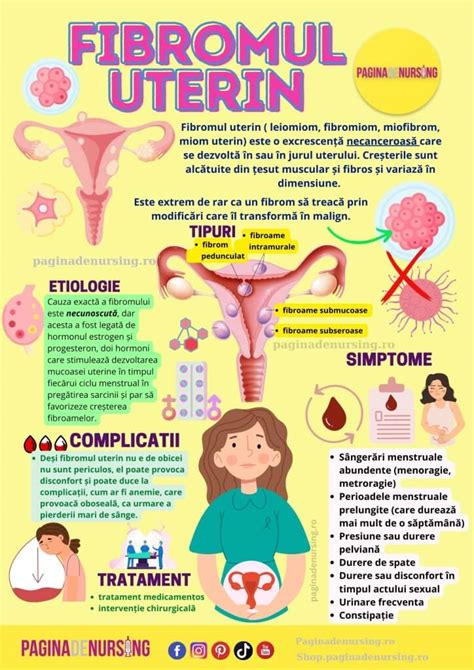
Fibromul Uterin și Impactul Său asupra Sarcinii și Nașterii
Fibromul uterin este cea mai frecventă afecțiune tumorală benignă a tractului genital feminin, afectând aproximativ 45-50% dintre femeile peste 35 de ani și între 20-80% dintre femeile până la 50 de ani. Aceste tumori se formează în stratul muscular al uterului (miometru) și pot varia semnificativ ca dimensiune, formă și localizare.
Fibromul Uterin și Riscul de Cezariană
Prezența fibromului uterin poate crește incidența nașterii prin operație cezariană. Studiile indică un risc de aproximativ 6 ori mai mare de a necesita cezariană la femeile cu fibrom uterin. Acest lucru se poate datora mai multor factori:
- Poziționarea defectuoasă a fătului: fibromul poate împiedica fătul să se poziționeze corect pentru nașterea vaginală.
- Travaliu care nu progresează: fibromul poate afecta contracțiile uterine.
- Obstrucționarea canalului de naștere de către fibrom.
- Hemoragii greu de controlat în timpul travaliului sau nașterii.
- Necesitatea extragerii fibromului în timpul cezarienei, dacă situația permite.
Fibromul Uterin și Complicațiile în Sarcină
Chiar dacă o sarcină cu fibrom uterin poate decurge normal, mai ales dacă tumora este mică și situată într-o poziție favorabilă, există riscuri crescute de complicații:
- Sângerări: în special în primul trimestru, care pot duce la anemie sau pierderea sarcinii.
- Dezlipirea placentei (abrupție placentară): înainte de naștere, ceea ce poate duce la lipsa de oxigenare a fătului și hemoragii materne severe.
- Naștere prematură (înainte de săptămâna 37 de sarcină).
- Avort spontan în primul trimestru, riscul fiind de aproximativ 14% la femeile cu fibrom, comparativ cu 7,6% la cele fără.
- Dureri pelvine, mai ales dacă fibroamele sunt mari.
- Compresie pe organele din jur (vezică urinară, rect), cauzând simptome precum urinări frecvente sau constipație.
Fibromul Uterin și Fertilitatea
Femeile cu fibrom uterin pot întâmpina probleme de fertilitate sau pot avea un risc mai mare de complicații în cazul sarcinii. Fibroamele pot afecta fertilitatea prin:
- Alterarea fluxului sanguin către cavitatea uterină.
- Modificarea cavității uterine, împiedicând implantarea ovulului fecundat.
- Blocarea trompelor uterine.
Tratarea fibromului uterin înainte de obținerea sarcinii poate îmbunătăți fertilitatea.
Fibromul Uterin și Transformarea Malignă
În majoritatea cazurilor, fibroamele uterine sunt formațiuni tumorale benigne. Extrem de rar (mai puțin de 1 caz din 1000) poate apărea un tip de cancer numit leiomiosarcom. Prezența unui fibrom benign nu implică, în general, un risc crescut de transformare malignă.
Managementul Fibromului Uterin
Managementul fibromului uterin depinde de simptome, dimensiunea, localizarea și dorința pacientei de a rămâne însărcinată.
Diagnostic
Depistarea fibromului se face frecvent la un control ginecologic de rutină sau în urma unor sângerări menstruale anormale. Metodele de diagnostic includ:
- Examenul ecografic ginecologic (transvaginal): cea mai la îndemână și eficientă metodă pentru depistarea chiar și a fibroamelor mici.
- RMN pelvin cu substanță de contrast.
- Histeroscopie: permite vizualizarea cavității uterine din interior.
- Sonohisterografie și histerosalpingografie pentru evaluări suplimentare.
Tratament
Opțiunile de tratament variază de la monitorizare la intervenții chirurgicale:
- Monitorizare ecografică regulată: recomandată pentru fibroamele asimptomatice și mici.
- Tratament medicamentos: contraceptive orale (reduc sângerările, dar nu dimensiunea fibromului), hormoni androgeni sintetici (pot reduce dimensiunea fibromului, dar au efecte secundare).
- Miomectomie: procedura chirurgicală de extirpare a fibroamelor, care poate fi efectuată abdominal, laparoscopic, robotic sau histeroscopic. Aceasta poate crește nevoia de naștere prin cezariană ulterior.
- Histerectomie: îndepărtarea completă a uterului, indicată în cazuri de fibroame foarte mari, recidivante sau cu complicații. Pacienta nu va mai putea obține o sarcină.
- Embolizarea arterelor uterine: o procedură endovasculară prin care se blochează circulația sângelui către fibrom, determinând atrofierea acestuia. Această metodă poate afecta fluxul sanguin către uter și are riscuri asociate, inclusiv infertilitatea.
- Mioliză sau termoliză prin radiofrecvență: proceduri laparoscopice pentru distrugerea fibromului.
În anumite cazuri, cum ar fi o sarcină obținută pe fondul unui fibrom uterin, managementul poate implica repaus la pat, hidratare și analgezice ușoare. Intervenții chirurgicale complexe pot fi necesare doar în situații specifice și cu riscuri atent evaluate.