Ovocitul uman, denumit și celula reproducătoare feminină, reprezintă cea mai mare celulă din corpul uman. Acesta joacă un rol esențial în ciclul vieții, calitatea sa determinând limitele vieții reproductive a unei femei, influențând fertilitatea și fiind asociat cu anumite defecte congenitale majore, precum sindromul Down.
Ovocitul își menține cromozomii într-o configurație stabilă, într-o așa-numită „perioadă de hibernare”, ceea ce îi conferă capacitatea de a forma un embrion sănătos. Calitatea ovocitului eliberat este rezultatul cumulativ al tuturor influențelor din ultimele nouă luni de dezvoltare.
Dezvoltarea Ovocitului
Dezvoltarea ovocitelor începe încă din luna a doua a vieții embrionare. Din epiteliul germinativ care acoperă viitorul ovar, în adâncul acestuia se formează acumulări sferice de celule, numite foliculi primordiali. În interiorul acestora se află ovocitele nematurizate. Ulterior, aceștia evoluează sub formă de structuri cavitare secundare și foliculi maturi (terțiari).
Numărul de foliculi ovarieni prezenți la naștere este considerabil, variind între 200.000 și 400.000 în ambele ovare. Cu toate acestea, pe parcursul vieții sexuale active a femeii, doar aproximativ 300-400 de foliculi ajung la stadiul de maturare, restul involuând și cicatrizându-se.
Transformarea foliculilor primari în foliculi maturi și eliberarea ovocitelor din aceștia (ovulația) încep doar odată cu atingerea maturității sexuale.
Procesul de Ovogeneză
Ovogeneza este procesul complex prin care un ovocit se dezvoltă într-un ovul matur. Acest proces are loc pe parcursul mai multor etape:
- Celula germinală primordială: Aceasta este celula „semință” din care se vor dezvolta ulterior ovocitele.
- Oogonium: După ce ajunge în gonade, celula germinală primordială se diferențiază în oogonium, o celulă diploidă ce conține două seturi complete de cromozomi (46 în total). În primele cinci luni de dezvoltare prenatală, oogoniile se multiplică prin diviziune celulară mitotică.
- Ovocitul primar: Spre sfârșitul dezvoltării prenatale, ovocitele încetează să se mai înmulțească și încep să se matureze individual. Fiecare ovocit va trece prin două diviziuni celulare meiotice separate pentru a deveni un ovul matur.
- Ovocitul secundar: Pubertatea marchează începutul unei noi etape de maturitate pentru ovocite. În fiecare lună, un set nou de ovocite primare începe să se matureze. Un ovocit primar, sub influența hormonilor de reproducere, completează prima etapă a diviziunii celulare meiotice, devenind ovocit secundar.
- Ootidă: Ovocitul secundar începe a doua fază a diviziunii celulare meiotice, împărțindu-se în două celule: o altă celulă mică (globul polar) și o celulă mai mare, matură, numită ootidă.
- Ovul: În momentul ovulației, o otidă este eliberată din folicul. Aceasta este apoi atrasă spre trompa uterină. Odată ajunsă în trompa uterină, dacă are loc fertilizarea cu un spermatozoid, otida trece prin stadiul final de maturare și devine un ovul, o celulă ou umană complet matură.
Structura și Caracteristicile Ovarului
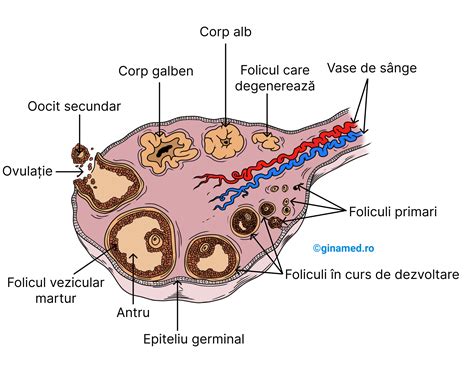
Ovarul (ovarium în limba latină) este glanda sexuală feminină, un organ pereche cu o dublă funcție secretoare: externă și internă. Forma ovarului este ovoidală, cu axul mare vertical.
Anatomia ovarului include:
- Două fețe: medială și laterală.
- Două margini: liberă și mezoovariană. Marginea mezoovariană este anterioară și se leagă prin mezoovar de ligamentul larg, fiind locul unde se găsește hilul ovarului.
- Două extremități: tubară (care dă inserție ligamentelor suspensor al ovarului) și uterină.
În ovar pătrund artere spiralate din arterele ovariană și uterină. Venele provenite din capilarele corticalei formează un plex în medulară și părăsesc ovarul prin hil. Fibrele nervoase, în majoritate nemielinizate, pătrund în ovar împreună cu vasele.
Ovarul este acoperit de epiteliul germinativ, sub care se află o tunică albuginee. În secțiune, se disting două zone principale:
- Zona corticală: Porțiunea glandulară densă a organului, ce înconjoară zona medulară. Aici se găsesc foliculi ovarieni în diferite stadii de dezvoltare sau involuție, precum și corpi galbeni.
- Zona medulară: Constituită dintr-un țesut conjunctiv lax, bogat în rețea de vase sangvine și limfatice, și fibre nervoase.
Calitatea Ovocitelor și Fertilitatea
Calitatea ovocitelor joacă un rol crucial în fertilitate și în succesul unei sarcini. Anomaliile cromozomiale la ovocitele umane sunt frecvente și cresc odată cu vârsta.
La o femeie de 20 de ani, aproximativ un sfert dintre ovocite prezintă anomalii cromozomiale. La 40 de ani, acest procent poate ajunge până la 40%. De la vârsta de 35 de ani, defectele genetice ale celulelor reproducătoare cresc exponențial.
Un ovocit cu un număr incorect de cromozomi sau cu cromozomi deteriorați nu va reuși să se dezvolte corespunzător, afectând viabilitatea sarcinii. Majoritatea anomaliilor cromozomiale sunt letale pentru embrionul incipient.
Rata declinului fertilității se accelerează în jurul vârstei de 35 de ani, iar marea majoritate a femeilor devin infertile până la 45 de ani. Deși unele studii sugerează o pierdere a calității și a spermei odată cu înaintarea în vârstă a bărbaților, calitatea ovocitelor rămâne un factor determinant major pentru competența de dezvoltare a embrionului.
Factori care influențează calitatea ovocitelor
- Vârsta: Îmbătrânirea naturală este cea mai frecventă cauză a calității slabe a ovocitelor.
- Mutații genetice: Anumite mutații pot provoca defecte severe în dezvoltarea ovocitelor și a embrionului, chiar și la vârste tinere.
- Factori externi: Deși textul nu detaliază, stilul de viață și expunerea la anumumi factori pot influența sănătatea reproductivă.
Calitatea slabă a ovocitelor este adesea o cauză a infertilității, iar în lipsa unor teste convenționale care să o măsoare, multe cazuri sunt clasificate greșit ca fiind de „infertilitate inexplicabilă”.
Rolul Hormonilor în Ciclul Reproductiv
Ciclul reproductiv feminin este reglat de o interacțiune complexă între hormonii produși de hipofiză și ovare.
Faza de Proliferare (Estrogenică)
Această fază, care durează aproximativ între zilele 5 și 15 ale ciclului, este caracterizată de:
- Nivel constant de LH (hormon luteinizant) în hipofiză.
- Scăderea nivelului de FSH (hormon foliculostimulator).
- Un maxim de producție de LH și FSH în jurul zilei a 15-a.
- FSH stimulează maturarea foliculară.
- LH stimulează producția de estrogeni.
Vârful de LH, în jurul zilei a 15-a, este urmat imediat de ovulație.
Faza de Secreție (Luteinică)
Desfășurată între zilele 15 și 28, această fază implică:
- Diminuarea producției de LH și FSH la nivelul hipofizei, cu o nouă creștere în jurul zilei a 28-a.
- LH determină transformarea foliculului gol în corp galben.
- Producția de estrogeni rămâne constantă.
- Declanșarea secreției de progesteron de către corpul galben.
- Oprrea maturării și ovulației altor foliculi.
- Nivelul ridicat de progesteron inhibă gonadotrofinele hipofizare.
În cazul în care nu are loc fecundația, în jurul zilei a 22-a, corpul galben începe să involueze, secreția de progesteron scade, iar nivelul scăzut de progesteron stimulează producția de FSH la sfârșitul ciclului.
Hormonii Cheie
- FSH (Hormonul Foliculostimulator): Stimulează creșterea foliculului ovarian.
- LH (Hormonul Luteinizant): Are o acțiune mult mai variată și este esențial pentru declanșarea ovulației și formarea corpului galben.
- Estrogenii (în special estradiolul): Secretati de ovar, estradiolul este cel mai important estrogen, având rol în pregătirea endometrului. Estrogenii sunt sintetizați din steroizi.
- Progestinele (în special progesteronul): Secretat de corpul galben (și ulterior de placentă în timpul sarcinii), progesteronul pregătește și menține endometrul secretor, esențial pentru implantarea sarcinii.
Fertilizarea In Vitro (FIV) cu Ovocite Donate
Fertilizarea in vitro (FIV) cu ovocite donate reprezintă o soluție eficientă pentru femeile care se confruntă cu probleme de fertilitate, fie din cauza vârstei înaintate, a rezervei ovariene reduse, a bolilor genetice sau a menopauzei premature.
Procedura presupune utilizarea ovocitelor de la o donatoare, care sunt fertilizate în laborator cu sperma partenerului sau a unui donator. Succesul procedurii este influențat în principal de vârsta donatoarei, fiind optimă sub 35 de ani.
Etapele Procedurii FIV cu Ovocite Donate
- Consultație și evaluare: Pacienta este supusă unei consultații și unor teste de fertilitate, inclusiv o ecografie transvaginală pentru evaluarea uterului, endometrului și ovarelor.
- Proba de material seminal: Partenerul furnizează o probă de spermă, care este evaluată pentru concentrație, motilitate, morfologie și vitalitate.
- Screening pentru boli infecțioase: Se efectuează teste pentru HIV, Hepatita B și C, precum și pentru rubeolă (pentru pacientele de sex feminin).
- Găsirea unei donatoare compatibile: Se iau în considerare caracteristicile fizice, antecedentele medicale, profesiile, pasiunile și nivelul de educație.
- Stimulare ovariană la donatoare: Donatoarea își administrează zilnic medicamente pentru fertilitate timp de 8-14 zile, fiind monitorizată prin analize de sânge și ecografii pentru a evalua dezvoltarea foliculilor ovarieni.
- Injecția de declanșare: Când foliculii ating dimensiunea adecvată, se administrează o injecție hormonală pentru a declanșa maturizarea finală a ovulelor.
- Colectarea ovulelor: Aproximativ 36 de ore după injectarea declanșatorului, ovulele mature sunt colectate printr-o procedură minim invazivă.
- Fertilizarea ovulelor: Un embriolog fertilizează ovulele viabile cu sperma în laborator.
- Cultura embrionară: Ovulele fertilizate devin embrioni și sunt cultivați timp de șase zile, fiind monitorizați pentru dezvoltare și calitate.
- Transferul de embrioni: Embrionii selectați sunt transferați în uterul pacientei. Acesta poate fi imediat (în ziua a 3-a sau a 5-a după colectarea ovulelor) sau ulterior, după decongelarea embrionilor criogenați.
- Suport hormonal: Pacienta primește tratament hormonal (suplimente de progesteron) pentru a susține mucoasa uterină și a facilita implantarea.
- Test de sarcină: La aproximativ 10-14 zile după transfer, se efectuează un test de sarcină pentru a confirma implantarea.
PROCEDURA FIV, EXPLICATĂ PAS CU PAS
Infertilitatea și Opțiunile de Tratament
Infertilitatea este definită ca incapacitatea unui cuplu de a obține o sarcină după un an de încercări regulate și neprotejate, sau după șase luni dacă femeia are peste 35 de ani. După 40 de ani, este recomandat ca un cuplu să consulte un medic încă de la decizia de a avea un copil.
Există mai multe soluții pentru infertilitate, adaptate cauzei identificate:
- Contact sexual dirijat la ovulație.
- Inseminare intrauterină.
- Fertilizare in vitro (FIV) cu ovocite proprii.
- Fertilizare in vitro (FIV) cu ovocite donate.
În România, FIV cu ovocite donate proaspete este permisă de lege, dar procedura este complexă, motiv pentru care multe clinici nu o mai practică. Grecia este o destinație populară în Uniunea Europeană pentru această procedură, oferind șanse mari de reușită la un preț accesibil.
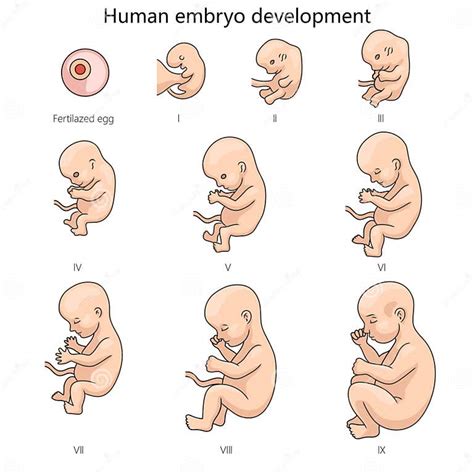
Dezvoltarea Embrionară după Fertilizare
Procesul prin care un organism se dezvoltă de la un zigot unicelular la un organism multicelular este complex și bine reglat.
Etapele Dezvoltării Embrionare
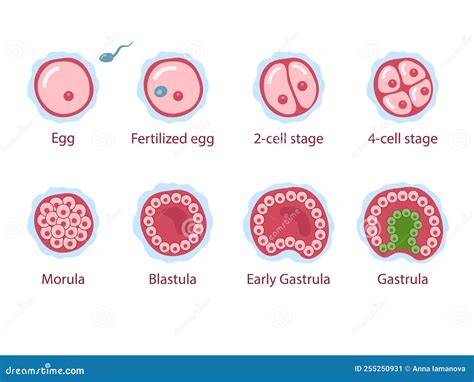
- Ziua 1: Ovocitul fertilizat (Zigot)
Ovocitul fertilizat conține doi nuclei (pronuclei), unul cu ADN de la tată și celălalt de la mamă. Acești pronuclei sunt vizibili la microscop la 16-18 ore după fertilizare. După fertilizare, ovocitul începe etapa de divizare (clivare), formând inițial 2 celule, apoi 4, 8 etc. Nu toate ovocitele sunt fertilizate, depinzând de capacitatea spermatozoizilor de a penetra ovulul și de capacitatea ovocitelor de a „accepta” sperma.
Metodele de fertilizare includ FIV convențională (incubarea ovocitelor și spermei peste noapte) și ICSI (injectarea unui singur spermatozoid viu într-un ovocit matur), necesară în cazuri de rate scăzute de fertilizare.
- Ziua 2: Embrionul cu 4 celule
Embrionul se dezvoltă în aproximativ 48 de ore după inseminare. În timpul diviziunilor mitotice, embrionul nu crește ca dimensiune, ci divide citoplasma existentă.
- Ziua 3: Embrionul cu 8 celule
La aproximativ 72 de ore după inseminare, embrionul uman se află în stadiul de opt celule.
- Ziua 4: Morula
La aproximativ 96 de ore de la inseminare, ovulul uman fertilizat devine o „minge” solidă de celule, denumită morulă. Dimensiunea totală a embrionului rămâne similară cu cea a embrionului unicelular.
- Ziua 5: Blastocist
Morula dezvoltă o cavitate interioară, atingând stadiul de blastocist. Blastocistul are două componente principale:
- Masa celulară interioară: Va forma embrionul propriu-zis.
- Trofecodermul: Un strat de celule pe marginea exterioară, care furnizează nutrienți, facilitează implantarea și devine parte a placentei.
Blastocistul eclozat este procesul prin care acesta iese din zona pellucida înainte de implantare.
- Ziua 6-7: Implantarea
Până în ziua a 10-a, blastocistul este complet integrat în țesutul stromal acoperit de endometrul recrescut.
- Trimestrul 1 de sarcină
Apar principalele organe, inclusiv schița primară a feței, rinichii devin funcționali, producând urină, iar la fete se dezvoltă vaginul și uterul.
- Trimestrul 2 de sarcină
Fătul se dezvoltă, pielea devine mai opacă, dezvoltă un sistem auditiv și începe să aibă propriul ritm de somn-veghe.
- Trimestrul 3 de sarcină
Fătul își dezvoltă ochii, absoarbe minerale esențiale (fier, calciu), iar în săptămâna 33, în majoritatea cazurilor, se poziționează pentru naștere. Plămânii, inima și sistemul nervos continuă să se dezvolte, la fel și țesutul adipos pentru termoreglare.
Calitatea embrionilor joacă un rol esențial în succesul sarcinii. Studiile indică o rată de implantare și sarcină mai mare în cazul transferului de blastociști de top.
Rezerva Ovariană și Ceasul Biologic
Femeile se nasc cu un număr prestabilit de ovocite, numit rezervă ovariană, și nu produc ovocite noi pe parcursul vieții. Numărul acestora scade natural odată cu înaintarea în vârstă, acest proces fiind ireversibil și nelegat de stilul de viață, numărul de ovulații sau sarcini.
Începând cu pubertatea, la fiecare ciclu menstrual, un folicul ovarian începe să crească, ajungând la maturitate în aproximativ a 14-a zi și eliberând un ovocit (ovulație). Rezerva ovariană redusă poate face dificilă obținerea unei sarcini fără ajutor medical.
După vârsta de 30 de ani, fertilitatea începe să scadă, iar șansele de a avea un copil pe cale naturală sunt mai mici. Vârsta femeii este cel mai important factor ce determină rata de succes a procedurilor de reproducere asistată, cum ar fi FIV.
Femeile îngrijorate cu privire la rezerva ovariană pot discuta cu un medic specialist în infertilitate pentru a efectua teste de fertilitate și a evalua statusul reproductiv.
tags: #dimensiunea #unui #ovocit