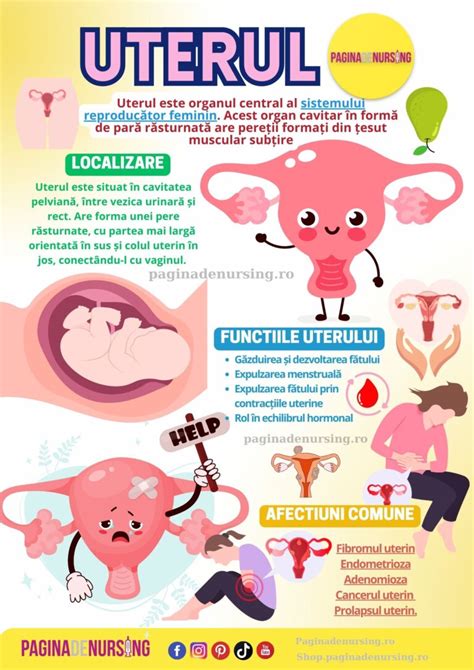
Rolul Deciduei în Sarcină
Decidua reprezintă mucoasa uterină modificată, transformată sub influența hormonului progesteron, care se formează lunar în pregătirea pentru o eventuală sarcină. Aceasta este stratul care căptușește uterul și, în absența unei sarcini, este eliminat lunar. Pe durata sarcinii, decidua formează componenta maternă a placentei și persistă pe tot parcursul acesteia.
Partea din decidua care interacționează cu trofoblastul este cunoscută sub numele de decidua bazală (sau decidua placentară). Pe de altă parte, decidua capsulară crește deasupra embrionului, învelindu-l și integrându-l în endometru. În interiorul deciduei, se pot forma depozite ocazionale de fibrină, în special în locurile unde sincitiotrofoblastul este afectat. Zona de depunere a fibrinei unde trofoblaștii întâlnesc porțiunea compactă a deciduei bazale se numește stratul lui Rohr, în timp ce depozitele de fibrină dintre stratul compact și cel spongios al deciduei bazale sunt denumite stratul lui Nitabuch. Acest ultim strat este absent în cazul placentei accreta.
Decidua are o histologie distinctă, prezentând celule deciduale mari, poligonale, în stromă. La animalele cu placentare hemochorială, endometrul suferă un proces de decidualizare după implantare. Fiind interfața maternă cu embrionul, decidua participă activ la schimbul de nutrienți, gaze și produse de excreție cu fătul. De asemenea, joacă un rol protector, apărând sarcina de sistemul imunitar matern.
Decidua secretă hormoni, factori de creștere și citokine esențiale pentru menținerea sarcinii. Printre produșii săi se numără hormoni asociați în mod obișnuit cu alte organe, cum ar fi cortizolul, CRF, GnRH, prolactina și relaxina. Alți factori eliberați includ interleukina-15 și factorul de creștere endotelial vascular (VEGF).
Chiar și în cazul unei sarcini ectopice, endometrul se deciduializează.
Complicații și Managementul Placentei Previa
Tipuri de Operație Cezariană
Operația cezariană, fie că este electivă (programată) sau de urgență (în caz de suferință fetală acută sau risc matern), este o procedură chirurgicală decisă de medic.
Cerințe pentru Operația Cezariană în Placenta Previa
O cerință minimă pentru o operație cezariană programată în cazul diagnosticului de placenta previa este ca intervenția să fie realizată de un operator cu experiență. Complicațiile materne ale unei intervenții cezariene cresc atunci când operatorul principal este un medic în formare, comparativ cu situația în care acesta este un medic cu experiență. Placenta previa este frecvent asociată cu complicații suplimentare, inclusiv cu prezentații non-cefalice (transverse sau pelviene), care necesită manevre intraoperatorii complexe pentru extracția fătului.
Echipa Multidisciplinară și Experiența Medicală
Operația cezariană programată pentru anomalii de aderență placentară (cum ar fi placenta accreta) trebuie manageriată de o echipă multidisciplinară. Aceasta trebuie să includă un medic primar anestezist, obsteticieni și ginecologi cu experiență în astfel de cazuri, precum și alți medici din specialități chirurgicale, în funcție de situație. Ghidurile Colegiului American de Obstetrică și Ginecologie subliniază importanța unei echipe de obstetricieni cu experiență, incluzând un obstetrician cu experiență chirurgicală, și, dacă este necesar, chirurgi din alte specialități (urologi, chirurgi generaliști, ginecologi oncologi).
În cazul unei operații cezariene programate pentru placenta previa sau placenta jos inserată, un obstetrician cu experiență (de obicei medic primar) și un medic anestezist cu experiență (de obicei medic primar) ar trebui să fie prezenți în sala de operații. Dacă operația cezariană se realizează de urgență, acești specialiști trebuie solicitați de urgență.

Condiții ale Unității Spitalicești
Operația cezariană în placenta previa se va realiza într-o unitate spitalicească care să îndeplinească următoarele condiții:
- Prezența permanentă a unui medic obstetrician.
- Prezența permanentă a unui medic anestezist.
- Disponibilitatea preparatelor de sânge.
- Echipă multidisciplinară pentru consult preoperator.
- Discuție și consimțământ informat al pacientei, preoperator.
- Disponibilitatea secției de terapie intensivă.
Riscuri Specifice Asociate cu Placenta Previa
Medicul are obligația de a informa pacienta despre riscurile specifice operației cezariene asociate cu placenta previa, care diferă de riscurile unei operații cezariene fără această condiție. Acestea includ riscuri majore și riscuri frecvente:
- Riscuri majore: histerectomie de urgență, boala trombembolică, laparotomie în perioada imediat postoperatorie, leziuni vezicale și ureterale, placenta previa la o sarcină ulterioară.
Riscul de hemoragie masivă, împreună cu posibilitatea transfuziilor sangvine, este estimat a fi de 12 ori mai mare în cazul operațiilor cezariene pentru placenta previa comparativ cu alte indicații.

Managementul Hemoragiei și Transfuzia Sanguină
Este obligatorie disponibilitatea preparatelor de sânge compatibile pentru perioada postoperatorie, în mod deosebit în cazul placentei accreta (PA). Nu există date care să recomande utilizarea obligatorie a transfuziei autologe în sângerarea din placenta previa.
Dacă o pacientă cu placenta previa accreta refuză transfuzia sanguină preoperator, se recomandă, pe cât posibil, transferul într-o unitate unde să fie disponibilă radiologia intervențională, în vederea embolizării vasculare ca tratament al hemoragiei abundente postpartum.
Anestezia în Cazul Placentei Previa
Anestezia regională este considerată sigură și este asociată cu un risc mai scăzut de sângerare comparativ cu anestezia generală în cazul operației cezariene indicate la pacientele cu placenta previa sau placenta jos inserată. Pacientele la care placenta previa are o inserție anterioară și pacientele cu placenta jos inserată trebuie informate asupra posibilității de conversie a anesteziei regionale la anestezie generală, dacă situația o cere, și trebuie să își dea acordul anterior intervenției chirurgicale.
În cazul pacientelor instabile hemodinamic, operația cezariană trebuie efectuată sub anestezie generală. Se recomandă practicarea operației cezariene sub anestezie regională în cazul pacientelor stabile hemodinamic, în absența urgenței obstetricale. Un studiu recent a identificat anestezia generală ca fiind unul dintre principalii factori de risc pentru hemoragie maternă la gravidele cu placenta previa.
Tehnici Chirurgicale Specifice în Gestia Placentei Previa
Incizia Uterină
În cazul în care fătul este într-o prezentație transversă, trebuie realizată o incizie verticală la nivel tegumentar și/sau uterin pentru a evita placenta, în special dacă vârsta de gestație este sub 28 de săptămâni. În cazul unei placente previa cu inserție anterioară, incizia transplacentară este frecvent asociată cu o hemoragie maternă mai importantă. Evitarea unei incizii transplacentare, în cazul unei placente previa cu inserție anterioară, după 24 de săptămâni de gestație, reduce necesarul de transfuzii materne intra- și post-operator. O incizie în forma literei "J" la nivel uterin, la pacientele cu placenta previa, a demonstrat reducerea pierderii intraoperatorii de sânge și facilitarea extracției fătului.
Evitarea Traversării Patului Placentar
Medicul trebuie să evite traversarea patului placentar când pătrunde în uter. Localizarea ecografică precisă preoperatorie este esențială. Dacă traversarea placentei este inevitabilă, extracția copilului și clamparea cordonului ombilical trebuie să fie cât mai rapidă, deoarece hemoragia care apare rapid de la nivelul vaselor fetale duce la anemia acută severă a nou-născutului.
Managementul Hemoragiei Intraoperatorii și Postpartum
Dacă măsurile farmacologice eșuează să controleze hemoragia, se recomandă inițierea cât mai rapidă a tamponadei intrauterine și/sau a tehnicilor chirurgicale de hemostază. Tamponada intrauterină cu balon (cum ar fi balonul Bakri, balonul BT-Cath, sau sonda Sengstaken-Blakemore) și diverse tipuri de suturi compresive, precum și tehnicile de ocluzie ale arterelor uterine, au fost utilizate cu succes în controlarea hemoragiei postpartum, cu rate de succes între 75% și 88%. Suturile compresive uterine (ex. tehnica B-Lynch) și suturile endouterine sunt, de asemenea, eficiente în controlul hemoragiei datorate hipotoniei uterine. O tehnică combinată între sutura B-Lynch și utilizarea balonului hemostatic intrauterin a fost folosită cu succes pentru prevenirea sângerării postpartum.

Abordări Chirurgicale în Placenta Accreta Spectrum
Histerectomie de Hemostază
În cazul placentei previa accreta, deschiderea uterului trebuie să se realizeze la distanță de placentă, iar extragerea fătului să se facă, pe cât posibil, fără a antrena extracția placentei. Recurgerea cât mai precoce la histerectomia de hemostază este recomandată dacă celelalte mijloace de hemostază (medicală sau chirurgicală) s-au dovedit ineficiente. Histerectomia de necesitate în timpul intervenției cezariene se recomandă să se realizeze cu placenta lăsată in situ, fără a se încerca extracția acesteia.
Conservarea Uterului
Când extensia placentei accreta este limitată, atât în profunzime, cât și în suprafață, și întregul pat de inserție placentară este accesibil și vizualizabil, intervențiile de conservare a uterului pot fi fezabile, incluzând rezecția miometrială parțială. Aceste tehnici chirurgicale trebuie încercate doar de chirurgi care lucrează în echipe cu experiență în managementul unor astfel de cazuri și după consilierea pacientei asupra riscurilor și obținerea consimțământului informat.
Colegiul American de Obstetrică și Ginecologie recomandă histerectomia după intervenția cezariană programată, înainte de termen, cu placenta lăsată in situ, pentru cazurile de placentă cu aderență anormală (placenta accreta spectrum), intervenție asociată cu o morbiditate hemoragică ridicată. În cazul unei suspiciuni înalte de placenta accreta la momentul operației cezariene, majoritatea experților recomandă histerectomia.
Opțiuni Terapeutice în Cazuri Complexe
La momentul actual, nu există suficiente date pentru a recomanda utilizarea de stenturi ureterice în cazurile cu placentă cu aderență anormală.
Tratamentul conservator al placentei previa accreta, atunci când gravida sângerează, este foarte puțin probabil să fie încununat de succes, putând afecta negativ prognosticul matern.
Există date insuficiente care să susțină intervențiile de conservare a uterului în cazul placentei percreta. Pacientele trebuie informate asupra riscului crescut de complicații peripartum și secundare, inclusiv despre necesitatea, în unele cazuri, de histerectomie per secundam.
Au fost descrise 4 abordări pentru placenta percreta:
- Histerectomie per primam, după extracția fătului, fără încercarea de detașare a placentei.
- Extracția fătului evitând placenta, cu sutura tranșei de histerotomie, lăsând placenta in situ.
- Extracția fătului, evitând placenta, urmată de excizia parțială a peretelui uterin la nivelul patului de inserție placentară și sutura uterului.
- Extracția fătului, evitând placenta, lăsând-o in situ, urmată la 3-7 zile de histerectomie per secundam.
Nu există studii observaționale bine controlate care să ofere recomandări ferme în aceste cazuri.
Histerectomia electivă peripartum poate să nu fie o opțiune dacă pacientele își doresc conservarea uterului sau dacă echipa chirurgicală consideră inadecvată o astfel de intervenție.
Când placenta este lăsată in situ, medicul trebuie să planifice o conduită terapeutică ce include examinări clinice repetate, reevaluări ecografice și acces la îngrijiri de urgență în cazul apariției complicațiilor precum infecție sau sângerare. Pacienta trebuie informată asupra riscului de sângerare vaginală cronică, sepsis, șoc septic, peritonită, necroză uterină, fistulă, leziuni ale organelor vecine, edem pulmonar acut, insuficiență renală acută, tromboză venoasă profundă sau tromboembolism pulmonar.
Terapia adjuvantă cu metotrexat nu trebuie utilizată în cazul conduitei expectative, deoarece nu și-a dovedit eficiența și prezintă efecte secundare semnificative.
Se recomandă realizarea unor studii randomizate mai mari pentru a determina siguranța și eficacitatea radiologiei intervenționale, înainte ca această tehnică să fie recomandată de rutină în managementul placentei cu aderență anormală.
În cazul unei placente cu aderență anormală (placenta accreta spectrum), diagnosticată după extracția fătului, se recomandă ca placenta să fie lăsată in situ și să se practice histerectomie de urgență.
În situația în care, la momentul unei intervenții cezariene, la o pacientă cu antecedente de nașteri prin operație cezariană, în care atât pacienta cât și fătul sunt stabili, se constată la deschiderea cavității abdominale o placenta percreta, intervenția cezariană trebuie temporizată până la momentul când o echipă cu experiență este prezentă în sala de operație și resursele necesare, inclusiv produse de sânge, au fost mobilizate.
Decidua și Imunitatea în Sarcina cu Infecții Congenitale
Când crește permeabilitatea placentară, pot apărea infecții congenitale, deoarece agenții patogeni pătrund în circulația fetală, afectând creșterea, dezvoltarea organelor și supraviețuirea fătului. Studiile privind infecțiile congenitale se concentrează pe interfața materno-fetală, unde agenții patogeni pot ajunge la făt prin traversarea barierei placentare și a membranelor fetale.
În primul trimestru de sarcină, aproximativ o treime dintre celulele de la nivelul țesutului decidual sunt:
- Limfocite natural killer uterine (uNK, cele mai numeroase leucocite placentare).
- Macrofade.
- Celule dendritice.
- Limfocite T (atât natural killer, cât și reglatoare).
Citomegalovirusul (CMV) se replică în decidua bazală. Limfocitele T efectoare cu memorie CD8+ și celulele natural killer (NK) deciduale reprezintă prima linie de apărare împotriva infecției cu CMV. Aceste celule includ enzima de editare a ARNm al apolipoproteinei B, 3A (APOBEC3A), care limitează replicarea virală.
Celulele uNK sunt în mare parte responsabile pentru limitarea răspândirii infecțiilor virale materne în circulația fetală, ceea ce ar putea explica rata scăzută de transmitere verticală a CMV în primul trimestru. În experimente pe culturi celulare, uNK au eliminat eficient fibroblaști autologi infectați cu CMV, prin intermediul sinapselor imune.
Transmiterea verticală a virusului după infecția primară cu CMV a mamei are loc în 30-40% din cazuri în primul și al doilea trimestru și până la 70% din cazuri în al treilea trimestru.
Citomegalovirusul (CMV) este un virus ADN dublu catenar, răspândit în populația generală, care, transmis în timpul sarcinii, poate provoca sechele neurologice și obstetricale grave. Afectează aproximativ 0.6-6% din sarcini și produce o gamă largă de efecte, de la infecție asimptomatică la efecte teratogene (afectare neurocognitivă, microcefalie, ventriculomegalie, restricții de creștere). Infecția cu CMV este cea mai frecventă cauză nongenetică de hipoacuzie neurosenzorială în țările dezvoltate.
Înțelegerea mecanismelor prin care virusurile evită răspunsul imunitar mediat celular, ducând la transmitere verticală și infecție fetală, a fost facilitată de dezvoltarea unor sisteme model, inclusiv modele pe șoareci și primate non-umane (NHP). De exemplu, studiile pe primate au investigat transmiterea verticală a virusului Zika (ZIKV) și efectul terapiei antivirale.
Modele In Vitro și In Vivo
Modelele placentare umane, precum organoizii trofoblastici 3D dezvoltați din celule stem trofoblastice umane (hTSC), reprezintă o tehnologie nouă pentru studierea transmiterii verticale a agenților patogeni virali (ex. ZIKV, SARS-CoV-2) și a fiziologiei sarcinii.
Aceste cercetări in vitro deschid calea către caracterizarea moleculară a răspunsului placentar uman la acțiunea CMV și a altor agenți patogeni virali. Totuși, există limitări: materialul uman provine din primul trimestru, în timp ce transmiterea hCMV are loc cel mai frecvent în ultimele două trimestre. De asemenea, lipsește mediul imunitar periferic matern, esențial pentru evaluarea răspunsului gazdei.
Organoidele placentare pot servi ca platformă pentru testarea medicamentelor care împiedică pătrunderea, replicarea sau producția virală.
Modelele animale in vivo pot fi utilizate pentru a evalua siguranța și eficacitatea metodelor de prevenție (vaccinare) sau tratament pentru CMV congenital.
Perioada Postpartum și Recuperarea
Perioada postpartum este cea de refacere după naștere, când organele genitale revin la normal. Semne de infecție postpartum pot include cheaguri mari în lohii sau modificarea aspectului și mirosului acestora.
Mobilizarea și Îngrijirea Postoperatorie
Ridicarea din pat imediat după naștere se face treptat, cu ajutor, cât mai curând posibil. După operația cezariană, mobilizarea se face în trei etape: poziție șezândă la marginea patului, poziție verticală, apoi primii pași cu ajutor. Sângele acumulat în vagin se va exterioriza la ridicare, prin acțiunea gravitației.
Durerile postpartum se datorează contracțiilor și relaxărilor uterine. Durerea perineală poate persista câteva zile, intensificându-se în cazul unei epiziotomii. Este recomandată toaleta perineală după fiecare scaun, cu soluții antiseptice, pentru prevenirea infecției.
Exercițiile Kegel pot fi începute imediat după nașterea naturală. După operația cezariană, pansamentul abdominal se menține 24 de ore. Dacă este imbibat, se schimbă după toaleta plăgii operatorii.
Alăptarea și Nutriția
Angorjarea sânilor apare de obicei între ziua a 2-a și a 4-a, manifestată prin sâni grei, sensibili, tensionați și dureroși, plini de lapte.
Un copil necesită efort și consum de energie. Lehuza se poate simți însetată, deshidratată, fiind recomandată consumul de ceai cu miere sau suc de fructe pentru suport energetic și prevenirea hipotensiunii ortostatice.
După naștere se pierd aproximativ 8-10 kg în primele două săptămâni. Alăptarea arde 600-1000 calorii/zi, contribuind la ajustarea siluetei.
Odihna este esențială; lehuza trebuie să profite de momentele când doarme bebelușul sau când este îngrijit de tată.
Constipația poate fi o problemă postpartum, fiind recomandată consumul de lichide, o alimentație semisolida, consistentă, bogată în vitamine, fibre și vegetale proaspete. Poate fi administrată medicație pentru stimularea peristaltismului intestinal.
Hemoroidale, frecvente în timpul sarcinii, se pot reduce sau dispărea după naștere.
Controlul medical post-natal se efectuează la aproximativ 6-8 săptămâni după naștere.
Schimbările hormonale și emoționalitatea crescută pot cauza stări depresive de scurtă durată, care, de obicei, dispar fără tratament. În aceste cazuri, se solicită consult medical.
Recuperarea dupa nastere
tags: #decidua #este #ginecologie