Vestea bună este că, în majoritatea cazurilor, cauzele care duc la durere în timpul actului sexual pot fi tratate. Pentru a oferi o perspectivă informată și sigură, este util să cunoaștem termenul medical pentru durerea la contactul sexual, dispareunia, definită ca durere persistentă sau recurentă care apare în timpul sau imediat după actul sexual.
Articol realizat de Dr. Raluca Gabriela Enciu - Medic specialist Obstetrica-Ginecologie.
Durerea la Contactul Sexual: Este Normală?
Dacă intensitatea durerii nu este atât de mare încât să afecteze calitatea vieții sexuale sau să ducă la întreruperea contactului sexual, ori dacă durerea este doar ocazională și nu este acompaniată de alte simptome, atunci nu este un motiv de îngrijorare.
Însă, dacă durerea este puternică, repetitivă, însoțită de alte simptome precum secreție vaginală modificată, prurit vaginal (mâncărime vaginală) sau sângerare, este momentul să vă adresați medicului ginecolog.
Cauzele Dispareuniei: Fizice și Emoționale
Durerea la contactul sexual poate avea o cauză fizică sau o cauză emoțională, iar uneori acestea se pot întrepatrunde. De exemplu, o problemă fizică nerezolvată la timp poate crea o angoasă vis-à-vis de actul sexual, ceea ce face dificilă relaxarea și duce la o tensiune suplimentară în musculatura vaginală. Această tensiune nu va face decât să accentueze durerea resimțită în timpul actului sexual.
Durerea poate fi clasificată în funcție de localizare:
- Superficială: La nivelul vulvei și introitului vaginal (intrarea în vagin).
- Profundă: Localizată către partea posterioară a vaginului și către rect, cu proveniență din profunzimea pelvisului.
Cauze de Dispareunie Superficială
Printre cauzele comune ale dispareuniei superficiale se numără:
- Lubrifierea insuficientă: Poate apărea în situații precum un preludiu mai scurt, nivel scăzut de estrogeni (specific perioadei de alăptare sau menopauzei), sau administrarea de medicamente precum anticoncepționale orale, antidepresive, sedative, antihipertensive sau antihistaminice.
- Leziuni sau traumatisme ale vaginului: Dobândite în urma unui accident, a unei intervenții chirurgicale în sfera pelvină, sau a epiziotomiei la naștere.
- Inflamații sau infecții vaginale: Cauzate de bacterii sau fungi (ciuperci), acestea pot duce la iritații ale vaginului, creând un disconfort major în timpul actului sexual.
- Vaginism: Reprezintă contractia involuntară a musculaturii vaginului, asupra căreia femeia nu are control. Din cauza spasmelor musculaturii vaginale apare senzația de usturime și durere în timpul încercărilor de a avea contact sexual. Vaginismul este cauzat de un complex de factori fizici și emoționali (traume emoționale legate de viața sexuală, abuz sexual, educație sexuală inadecvată).
- Vulvodinie: Durere de cauză necunoscută la nivelul vulvei (organelor genitale externe feminine). Această condiție apare într-un procent de 3-14% la femeia tânără. Factorii posibil cauzali identificați includ: slăbiciunea musculaturii pelvine, hipersenzitivitate la flora vaginală, afectarea musculaturii vulvare prin prezența unui număr mai mare de nervi senzitivi în zona vulvară, ceea ce produce durere.
Cauze de Dispareunie Profundă
Principala cauză de dispareunie profundă este endometrioza. Durerea poate varia ca intensitate, dar este întotdeauna localizată profund, către rect. Uneori, durerea duce la întreruperea actului sexual, afectând sever calitatea vieții sexuale a pacientelor.
Alte patologii care pot contribui la dispareunia profundă includ:
- Boala inflamatorie pelvină
- Hidro sau piosalpinx (prezența de lichid sau puroi la nivelul trompelor uterine)
- Fibroame uterine voluminoase
- Chisturi ovariene
- Poziția retroversă a uterului
- Cistita cronică (inflamația cronică a vezicii urinare)
Diagnosticarea Dispareuniei
Medicul ginecolog va pune o serie de întrebări cheie pentru a contura cât mai complet un istoric medical și sexual:
- Când a apărut durerea?
- Unde apare durerea - descrieți cât mai exact zona dureroasă, la intrarea în vagin sau în profunzime?
- Durerea se modifică în funcție de poziție?
- Cât de intensă este durerea pe o scală de la 0 la 10?
- Durerea trece spontan sau sunt necesare antiinflamatorii?
- Partenerul știe de această problemă? Dorește să vă ajute?
- Sunt și alte motive care ar putea contribui la durerea dumneavoastră? (Ex: o perioadă stresantă sau în care ați putea fi deprimată?)
Următorul pas este consultul pe masa ginecologică pentru a evalua eventuale semne de uscăciune vaginală, secreție vaginală anormală, inflamație, probleme anatomice, cicatrici, leziuni sugestive pentru endometrioză. În cadrul examinării se pot recolta probe vaginale de secreție și testul Papanicolau (PAP).
Ecografia transvaginală va indica ce se întâmplă la interiorul pelvisului, dacă există chisturi ovariene, fibroame, semne de inflamație sau de endometrioză.
În cazurile rare în care ecografia nu a fost suficient de concludentă, se poate indica efectuarea unei investigații imagistice numită RMN pelvin.
De asemenea, consilierea psihologică poate fi necesară pentru a determina eventualele cauze emoționale, având rolul de a completa diagnosticul.
Tratamentul Dispareuniei
Tratamentul este diferit în funcție de cauza care a produs durerea:
- Infecțiile vaginale: Sunt ușor de tratat cu antibiotice și antimicotice, cu administrare orală sau intravaginală. Partenerul trebuie să primească și el tratament.
- Bolile inflamatorii pelvine: Necesită tratament antibiotic.
- Uscăciunea vaginală: Prezentă în perioada alăptatului, premenopauzei, menopauzei sau la pacientele sub contracepție orală, poate fi corectată prin administrarea de gel/cremă lubrifiantă și preparate locale ce conțin estrogeni.
- Patologiile pelvine (endometrioză, chisturi ovariene, fibroame, afecțiuni ale trompelor uterine): Necesită adesea intervenție chirurgicală, care se poate efectua laparoscopic, minim invaziv, cu recuperare rapidă și spitalizare scurtă.
- Cauze organice nedeterminate: Se recomandă psihoterapie cognitiv-comportamentală, terapie de cuplu, tehnici de relaxare sau pentru reducerea anxietății. Terapia pentru desensibilizare bazată pe tehnici de relaxare vaginală, precum exercițiile Kegel, oferă rezultate încurajatoare. Toate aceste terapii pot învăța cum să se restabilească viața intimă și să se îmbunătățească comunicarea cu partenerul.
Deși nu este confortabil să discutați despre probleme ale activității sexuale, dacă suferiți de durere la contactul sexual intensă și repetitivă, este important să fiți consultată de un specialist în ginecologie. Nu vă simțiți jenată!
Activitatea Sexuală în Timpul Sarcinii
Dacă doriți să rămâneți însărcinată, veți avea contact sexual. Însă ce se întâmplă cu sexul pe perioada sarcinii? Răspunsurile nu sunt întotdeauna foarte clare.
Atâta timp cât sarcina evoluează normal, puteți avea contact sexual cât de des doriți - deși este posibil să nu vă doriți acest lucru mereu.
La începutul sarcinii, fluctuațiile hormonale, oboseala și grețurile pot reduce dorința sexuală. Pe măsură ce sarcina progresează, creșterea în greutate, durerile de spate sau alte simptome ar putea să domolească și mai mult entuziasmul de a face sex.
Un rol important îl pot avea și emoțiile trăite. Preocuparea despre cum sarcina și copilul vor schimba relația cu partenerul poate cântări greu în minte, chiar dacă erați pregătită pentru venirea pe lume a unui nou membru în familie. Teama că raporturile sexuale ar putea să-i facă rău copilului sau anxietatea că nașterea ar putea fi declanșată pot, de asemenea, inhiba dorința sexuală. Pe măsură ce sarcina devine mai evidentă, modificările privind imaginea de sine pot juca un rol.
Raporturile Sexuale pot Determina un Avort?
Deși multe cupluri își fac griji că sexul în sarcină ar putea cauza avort, în general, a avea raporturi sexuale nu ar trebui să reprezinte o problemă. Avorturile la începutul sarcinii sunt frecvent datorate anomaliilor cromozomiale sau altor probleme la nivelul copilului care se dezvoltă, și nu sunt ca urmare a ceva ce ați făcut sau nu ați făcut dumneavoastră sau partenerul.
Raporturile Sexuale pot Face Rău Copilului?
Copilul este protejat de lichidul amniotic, precum și de mușchiul puternic al uterului, astfel încât raportul sexual nu îl va afecta. De asemenea, dopul de mucus gros de la nivelul colului uterin îl protejează împotriva infecțiilor. Penisul partenerului nu îi poate face rău copilului în niciun fel în timpul penetrării. Este posibil ca după orgasm să simțiți cum se mișcă copilul, însă nu este ceva ce ar trebui să vă îngrijoreze. Copilul reacționează la bătăile crescute ale inimii dumneavoastră; el nu știe ce se întâmplă exact și nici nu simte vreun disconfort.
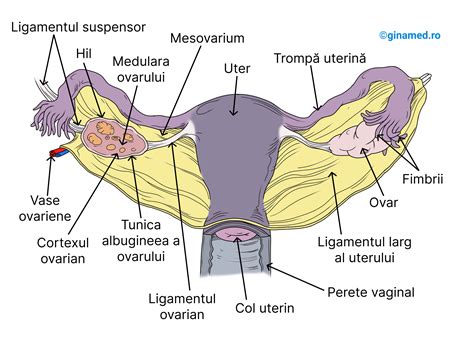
Organele tale în timpul sarcinii
Cele mai Bune Poziții Sexuale în Sarcină
Atâta timp cât pentru dumneavoastră sunt confortabile, cele mai multe poziții sexuale sunt acceptabile și în sarcină. Pe măsură ce sarcina progresează, încercați să găsiți pozițiile cele mai bune pentru dumneavoastră. Mai degrabă decât să stați întinsă pe spate, ați putea încerca să stați lângă partener, pe o parte, sau deasupra sau în fața lui. Fiți creative și încercați diverse poziții, atâta timp cât confortul și plăcerea se mențin pentru amândoi.
Sex Oral și Anal în Sarcină
- Sexul oral este sigur în sarcină. Dacă dumneavoastră sunteți cea căreia i se face sex oral, asigurați-vă că partenerul nu suflă aer în vagin. În cazuri rare, bulele de aer ar putea bloca un vas de sânge (embolie gazoasă) - o condiție care poate fi amenințătoare de viață pentru dumneavoastră sau copilul dumneavoastră.
- Sexul anal, în general, nu este recomandat să fie practicat în sarcină. Raportul sexual anal v-ar putea provoca disconfort dacă suferiți de hemoroizi induși de sarcină. Și mai periculos, sexul anal ar putea favoriza diseminarea bacteriilor de la nivelul rectului în vagin, cu apariția infecției.
Folosirea Prezervativului în Sarcină
Expunerea la infecțiile cu transmitere sexuală (ITS) în timpul sarcinii crește riscul de a face aceste infecții, care ar putea afecta sarcina și sănătatea copilului dumneavoastră.
Folosiți prezervativul dacă:
- Partenerul dumneavoastră are o infecție cu transmitere sexuală.
- Nu aveți o relație reciprocă cu un singur partener.
- Aveți un nou partener în timpul sarcinii.
Lichidul seminal conține prostaglandine, care, în special în ultimele săptămâni de gestație, pot contribui fiziologic la maturarea colului uterin.
Orgasmul ar putea Declansa Nașterea Prematură?
Orgasmul ar putea determina contracții uterine, însă acestea sunt diferite față de contracțiile pe care le veți simți în timpul travaliului. Orgasmul - cu sau fără penetrare, este puțin probabil să crească riscul de travaliu sau sarcină prematură. De asemenea, dacă faceți sex în apropierea datei probabile a nașterii, riscul ca acesta să declanșeze travaliul este mic.
Când ar trebui să Evitați Să Faceți Sex în Sarcină?
Deși majoritatea femeilor pot face sex în siguranță pe toată durata sarcinii, uneori este indicat să fie precaute.
Medicul obstetrician ar putea să vă recomande să evitați sexul dacă:
- Aveți un istoric de travaliu sau naștere prematură.
- Aveți o sângerare vaginală neexplicată.
- S-a rupt apa.
- Cervixul a început să se deschidă prematur (incompetență cervicală).
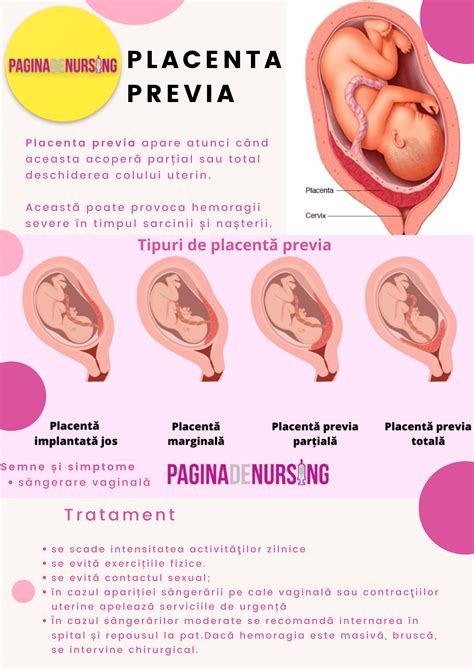
- Placenta acoperă parțial sau total cervixul (placenta previa).
Ce se întâmplă dacă Nu Faceți Deloc Sex?
Este în regulă. O relație sexuală înseamnă mai mult decât a face sex. Împărtășiți preocupările pe care le aveți cu partenerul dumneavoastră într-o manieră sinceră și iubitoare. Dacă sexul este dificil, neatrăgător sau nepermis, încercați un alt tip de contact intim - cum ar fi mângâierea, sărutul sau masajul.
După Naștere: Recuperarea și Reluarea Activității Sexuale
Indiferent dacă nașteți vaginal sau prin cezariană, corpul dumneavoastră va avea nevoie de timp pentru a se reface. Mulți medici recomandă să așteptați 4-6 săptămâni înainte de a reîncepe să aveți raporturi sexuale. Acest interval de timp va permite cervixului să se închidă și să se vindece orice ruptură spontană vaginală sau plagă ca urmare a epiziotomiei practicate de medic în timpul nașterii.
Dacă aveți dureri sau vă simțiți prea obosită să faceți sex, mențineți relația intimă cu partenerul dumneavoastră în alte moduri.