Constipația este o afecțiune digestivă frecvent întâlnită, caracterizată prin eliminarea rară și dificilă a materiilor fecale. În timpul sarcinii, acest fenomen devine și mai comun, afectând un număr semnificativ de gravide. Modificările hormonale, în special creșterea nivelului de progesteron, relaxează musculatura netedă a intestinelor și a colonului, încetinind astfel tranzitul intestinal. Acest lucru duce la o absorbție mai mare de apă din reziduurile alimentare, formând scaune tari și greu de evacuat. Pe măsură ce sarcina avansează, uterul în creștere exercită o presiune suplimentară asupra intestinelor, agravând problema.
Pe lângă factorii hormonali și mecanici, dieta necorespunzătoare, o hidratare insuficientă, deficitul de fibre și activitatea fizică redusă contribuie la apariția constipației. Suplimentele de fier, esențiale în sarcină, pot, de asemenea, să aibă un efect secundar constipant.
Scaunul cu sânge, fie că este vizibil pe hârtia igienică, în vasul de toaletă sau amestecat cu materiile fecale, este un simptom care necesită atenție medicală. Deși adesea asociat cu afecțiuni benigne precum hemoroizii sau fisurile anale, acesta poate indica și probleme mai serioase.
Hemoroizii sunt vene umflate în zona anală sau rectală, frecvent întâlniți în sarcină din cauza presiunii exercitate de uter. Aceștia pot provoca durere, mâncărime, disconfort și sângerări, în special în timpul sau după defecație. Fisurile anale sunt mici rupturi ale mucoasei anale, adesea cauzate de scaune tari și dificil de eliminat.
Cauze Comune ale Constipației și Scaunului cu Sânge în Sarcină
Constipația în Sarcină
Constipația poate apărea în orice trimestru de sarcină, dar este mai pronunțată în primul și al treilea trimestru. Cauzele principale includ:
- Modificări hormonale: Creșterea nivelului de progesteron relaxează musculatura intestinală, încetinind tranzitul.
- Presiunea uterului în creștere: Uterul mărit comprimă intestinele, îngreunând evacuarea.
- Suplimentele de fier și vitaminele prenatale: Pot contribui la apariția sau agravarea constipației.
- Activitatea fizică redusă: Oboseala sau recomandările medicale pot limita mișcarea, afectând motilitatea intestinală.
- Factorii alimentari: O dietă săracă în fibre și o hidratare insuficientă.
Scaun cu Sânge
Prezența sângelui în scaun poate avea diverse cauze, cele mai frecvente fiind:
- Hemoroizi: Vene inflamate care pot sângera în timpul defecației.
- Fisuri anale: Rupturi ale mucoasei anale cauzate de scaune tari.
- Constipația cronică: Efortul repetat la defecație poate duce la leziuni.
- Polipi de colon: Excrescențe pe mucoasa colonului, care pot sângera.
- Diverticulită: Dilatații saculare pe peretele intestinal care se pot inflama și sângera.
- Colita: Inflamația mucoasei colonului (infecțioasă, ischemica, ulcerativă).
- Boala inflamatorie intestinală (BII): Incluzând boala Crohn și colita ulcerativă, caracterizate prin inflamație cronică a tractului digestiv.
- Infecții intestinale: Anumite bacterii pot cauza inflamație și sângerări.
- Ulcer gastric sau duodenal: Sângerarea poate apărea la nivelul stomacului sau duodenului.
- Cancer colorectal: Deși mai rar, este o cauză importantă de luat în considerare, mai ales la persoanele cu factori de risc.
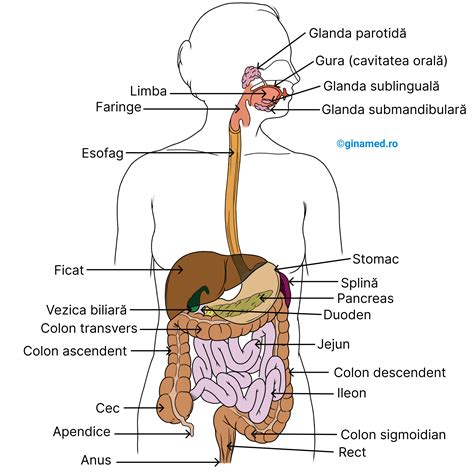
Cauze Serioase și Semne de Alarmă în Sarcină
Pe lângă cauzele benigne, durerile abdominale și sângerările în sarcină pot semnala și urgențe medicale. Este crucial să consultați medicul imediat dacă apar:
Cauze Serioase
- Sarcina ectopică: Implantația embrionului în afara uterului, de obicei în trompele uterine. Poate provoca dureri abdominale intense și sângerări între săptămânile 6 și 10 de sarcină. Necesită tratament de urgență.
- Avort spontan: Durerea abdominală și crampele în primul trimestru, asociate cu sângerare, pot indica un risc de avort spontan.
- Naștere prematură: Contracții regulate înainte de săptămâna 37, dureri lombare persistente, scurgeri vaginale sau sângerări pot semnala travaliu prematur.
- Abruptio placentae (decolare de placentă): Separarea prematură a placentei de peretele uterin, cauzând dureri abdominale puternice și progresive. Poate necesita naștere de urgență.
- Preeclampsie: O afecțiune caracterizată prin tensiune arterială crescută și proteinurie după săptămâna 20 de sarcină. Poate duce la dureri în partea superioară a abdomenului, amețeli, greață și dureri de cap.
- Infecții ale tractului urinar (ITU): Simptomele pot include durere, arsuri la urinare, urină tulbure și urât mirositoare, uneori cu sânge.ITU netratate pot progresa la infecții renale și pot declanșa naștere prematură.
- Apendicită: Poate fi dificil de diagnosticat în sarcină din cauza deplasării apendicelui. Durerea abdominală, greața și lipsa poftei de mâncare sunt simptome comune.
- Ulcer gastric, gastroenterită, hernie hiatală, carcinom gastric: Afecțiuni care pot cauza dureri abdominale și, uneori, sângerări.
Semne de Alarmă care Necesită Intervenție Medicală Urgentă
Consultați imediat medicul ginecolog sau mergeți la urgență dacă experimentați:
- Durere abdominală severă sau crampe.
- Sângerare rectală continuă sau abundentă.
- Respirație rapidă și superficială.
- Amețeală severă sau senzație de "cap gol".
- Vedere încețoșată.
- Leșin sau confuzie.
- Greață persistentă.
- Piele rece, lipicioasă, palidă.
- Cantitate redusă de urină.
Înțelegerea cauzelor sângelui în scaun (sângerare rectală)
Diagnostic și Investigații
Diagnosticul constipației și al cauzei sângelui în scaun implică o evaluare medicală amănunțită. Medicul va începe prin a colecta un istoric medical detaliat, incluzând:
- Debutul, frecvența și caracteristicile constipației și/sau ale sângerării.
- Alte simptome asociate (durere, balonare, greață, modificări ale tranzitului).
- Dieta și aportul de lichide.
- Istoricul medical personal și familial.
- Medicația curentă.
Urmează examenul fizic, care poate include:
- Examen abdominal: Pentru a evalua prezența durerii, balonării sau a altor anomalii.
- Tușeu rectal: Pentru a evalua direct anusul și rectul inferior, depistând hemoroizi, fisuri sau alte leziuni.
În funcție de suspiciunea clinică, medicul poate recomanda investigații suplimentare:
- Analize de laborator: Hemoleucogramă completă (pentru a verifica anemia), teste de funcție tiroidiană, glicemie, uree, creatinină, ionogramă.
- Anuscopie/Sigmoidoscopie: Proceduri minim invazive pentru vizualizarea anusului și a rectului inferior/părții inferioare a colonului.
- Colonoscopie: O investigație esențială pentru examinarea completă a colonului și a rectului, permițând identificarea polipilor, a diverticulilor, a inflamațiilor sau a tumorilor. Poate fi și terapeutică (extragerea polipilor).
- Examen coproparazitologic și coprocultură: Pentru a exclude infecțiile parazitare sau bacteriene.
- Test pentru hemoragii oculte în scaun: Detectează prezența sângelui microscopic în materii fecale.
- Examene imagistice: Radiografia abdominală simplă sau cu substanță de contrast (tranzit baritat) pot fi utile în anumite cazuri.
- Studii de motilitate colonică sau manometrie ano-rectală: Pentru evaluarea funcției intestinale în cazurile de constipație cronică refractară.
Tratament și Management
Tratamentul constipației și al scaunului cu sânge în sarcină este adaptat cauzei specifice și severității simptomelor, prioritizând siguranța mamei și a fătului.
Tratamentul Constipației în Sarcină
Abordarea constipației în sarcină se concentrează pe măsuri conservatoare și sigure:
- Modificări dietetice:
- Creșterea aportului de fibre: Consumați zilnic 25-30g de fibre din fructe (mere cu coajă, prune, caise, pere, fructe de pădure), legume (broccoli, spanac, morcovi, fasole, linte), cereale integrale (ovăz, pâine integrală, orez brun) și semințe (in, chia).
- Evitarea alimentelor constipante: Limitați carnea roșie, produsele procesate, fast-food-ul, alimentele prăjite și dulciurile concentrate.
- Hidratare adecvată: Consumați 2.5-3 litri de lichide pe zi, predominant apă plată, ceaiuri din plante (mușețel, mentă) și supe.
- Exerciții fizice moderate: Mersul pe jos (20-30 minute zilnic), înotul sau yoga prenatală stimulează motilitatea intestinală.
- Rutină la toaletă: Încercați să aveți scaun la ore regulate, fără a amâna nevoia fiziologică.
- Suplimente cu fibre: Psyllium sau tărâțe pot fi recomandate, asigurând o hidratare corespunzătoare.
- Laxative sigure în sarcină: La recomandarea medicului, se pot utiliza laxative de volum (psyllium), emolienți fecali (docusat de sodiu) sau laxative osmotice (lactuloză, macrogol). Laxativele stimulante (senna, bisacodyl) trebuie evitate.

Tratamentul Scaunului cu Sânge
Tratamentul depinde de cauza subiacentă:
- Hemoroizi și fisuri anale: Băi de șezut cu apă călduță, creme locale (prescrise de medic), o dietă bogată în fibre și hidratare. În cazuri severe, pot fi necesare proceduri minim invazive (ligatură, scleroterapie) sau chirurgie, dar acestea sunt amânate, de obicei, după naștere.
- Cauze inflamatorii (BII, colită): Tratament medicamentos specific, antiinflamator și, eventual, imunosupresor, administrat de medicul gastroenterolog.
- Polipi, diverticuli, tumori: Pot necesita colonoscopie cu rezecția polipilor sau intervenție chirurgicală.
- Sarcina ectopică, avort spontan, abruptio placentae: Necesită intervenție medicală de urgență, adesea chirurgicală.
- ITU: Tratament cu antibiotice sigure în sarcină.
Important: Automedicația este contraindicată. Orice sângerare rectală sau durere abdominală persistentă în sarcină necesită consult medical pentru un diagnostic corect și un plan de tratament adecvat.