Infertilitatea este definită ca nereușita conceperii unui copil pe parcursul unui an de raporturi sexuale regulate, neprotejate. Această problemă medicală este destul de des întâlnită, afectând aproximativ 1 din 7 cupluri. Infertilitatea poate apărea la ambele sexe, dar predomină la bărbați, aproximativ o treime dintre aceștia confruntându-se cu dificultăți în concepție.
Infertilitatea masculină: Cauze
Etiologia infertilității masculine este vastă, putând fi determinată atât de factori din mediu, cât și de anumite modificări structurale și funcționale din organism. Cunoașterea motivelor care duc la infertilitate este esențială pentru stabilirea unui tratament optim.
Afectiuni endocrine
Afectiunile endocrine pot contribui semnificativ la apariția infertilității masculine. Printre cele mai frecvente patologii endocrine care pot cauza infertilitate se numără:
- Hipogonadismul: determinat de o reducere a secreției hormonilor sexuali masculini.
- Hiperprolactinemia: secreția excesivă a prolactinei.
- Sindromul Cushing.
- Deficiența de GnRH (hormon eliberator al gonadotropinelor).
- Hipertiroidismul.
Afectiuni genetice
Anomaliile genetice reprezintă o cauză principală a infertilității. Uneori, acestea pot fi depistate rapid datorită simptomatologiei evidente, alteori diagnosticul este stabilit cu dificultate. Cele mai frecvente afecțiuni genetice asociate infertilității sunt:
- Microdeletii ale cromozomului Y.
- Fibroza chistică.
- Sindromul Young.
- Sindromul Klinefelter.
- Sindromul Kallmann.
- Sindromul celulelor Sertoli.
Infectii
Una dintre complicațiile infecțiilor poate fi infertilitatea. Agenții patogeni responsabili de această patologie includ:
- Chlamydia sp.
- Treponema pallidum (sifilis).
- Gonococcus sp.
- Mycoplasma sp.
Afectiuni uro-genitale
Afectiunile uro-genitale pot fi clasificate în:
- Afectiuni congenitale (prezente de la naștere):
- Testiculele necoborâte (criptorhidie).
- Malformații ale epididimului (absența sau obstrucția acestuia).
- Anomalii ale vaselor deferente.
- Disfuncții structurale și funcționale ale ductelor ejaculatorii.
- Afectiuni dobândite (dezvoltate pe parcursul vieții):
- Varicocelul (dilatarea venelor testiculare).
- Epididimita (inflamația epididimului).
- Obstrucția vaselor deferente.
- Ejacularea retrogradă.
Tulburari sexuale
Infertilitatea poate fi cauzată și de prezența unor tulburări sexuale, precum:
- Ejacularea prematură.
- Disfuncția erectilă.
- Anejacularea (lipsa ejaculării).
Neoplazii
Neoplaziile afectează frecvent fertilitatea bărbaților prin modificarea profilului hormonal sau prin anomalii morfologice asociate tumorii. Printre neoplaziile care pot determina infertilitate se numără:
- Craniofaringiomul.
- Tumorile hipofizei.
- Tumorile glandelor suprarenale.
- Tumorile testiculare.
De asemenea, radioterapia utilizată în tratamentul cancerului poate determina infertilitate.
Alte afectiuni
Fertilitatea poate fi afectată și de patologii care influențează fiziologia sistemului uro-genital, cum ar fi:
- Sarcoidoza.
- Hemocromatoza.
- Hemosideroza.
- Histiocitoza Langerhans.
- Prezența anticorpilor antispermatozoizi.
Factori de risc asociați cu infertilitatea masculină
Anumiți factori pot favoriza apariția infertilității masculine. Este importantă cunoașterea acestora pentru a putea reduce expunerea, acolo unde este posibil:
- Vârsta peste 40 de ani.
- Fumatul.
- Consumul de alcool.
- Consumul de droguri.
- Obezitatea (indice de masă corporală peste 35).
- Anumite medicamente (spironolactona, ketoconazol, steroizi).
- Expunerea la radiații, toxine, insecticide, pesticide, bisfenol A, ftalați.
- Istoricul medical de afecțiuni uro-genitale.
- Deficitul nutrițional.
- Expunerea la substanțe care conțin estrogen sau sunt similare estrogenului.
- Temperaturi crescute la nivelul testiculelor (ex. purtarea chiloților strâmți, expunere prelungită la căldură excesivă).
- Consumul de băuturi acidulate și cafea în exces.
Simptomele infertilității masculine
De cele mai multe ori, bărbații cu infertilitate nu prezintă simptome specifice. Această patologie este adesea suspectată atunci când un cuplu nu reușește să conceapă un copil. Cu toate acestea, în unele cazuri, pot apărea semne și simptome precum:
- Durere sau disconfort la nivelul testiculelor.
- Edem scrotal.
- Prezența ganglionilor în zona inghinală.
- Ginecomastia (dezvoltarea țesutului glandular mamar la bărbați).
- Disfuncție erectilă.
- Scăderea libidoului.
- Căderea părului corporal.
- Scăderea masei musculare.
- Testicul mărit în volum, formațiuni tumorale sau chistice detectate prin autopalpare.
- Infecții recurente.
Diagnosticul infertilității masculine
Diagnosticul infertilității la bărbați este stabilit de către medic și implică:
Anamneza
În cadrul anamnezei, medicul va discuta despre:
- Dificultățile întâmpinate în conceperea unui copil.
- Istoricul medical al pacientului (afecțiuni uro-genitale în trecut, accidentări în zona inghinală).
- Prezența simptomelor depresive.
- Medicamentele sau suplimentele alimentare administrate.
- Obiceiuri nesănătoase (fumat, consum de alcool, droguri).
- Alimentație.
- Expunerea la radiații, toxine, pesticide etc.
- Dezvoltarea sexuală la pubertate.
- Istoric de criptorhidie.
- Boli cu transmitere sexuală.
- Patologii cronice sistemice severe.
- Intervenții chirurgicale în sfera pelvină sau genitală.
Examenul clinic
Examenul clinic este util pentru a identifica eventuale semne de inflamație în zona genitală și pentru a orienta diagnosticul. Medicul poate observa:
- Afectiuni ale penisului.
- Afectiuni ale testiculelor.
- Prezența varicocelului.
- Starea generală de sănătate, obezitate sau semne ale unor patologii hormonale.
Investigații paraclinice
În funcție de anamneză și examenul clinic, pot fi recomandate diverse investigații:
Ecografia
Ecografia permite evaluarea structurilor anatomice afectate și oferă detalii despre afecțiunea dezvoltată, fiind o metodă neiradiantă, nedureroasă și rapidă. Ecografia scrotală sau testiculară este utilă în cazuri de azoospermie cu volum testicular normal și analize hormonale normale, sugerând o posibilă azoospermie obstructivă.
Tomografia computerizată (CT)
Tomografia computerizată poate oferi informații suplimentare, fiind utilă pentru a determina gradul de invazie a tumorilor. Este o metodă iradiantă.
Profilul hormonal
Determinarea valorilor hormonilor sexuali permite înțelegerea funcționalității sistemului endocrin și depistarea unor tumori hipofizare sau a altor cauze ale infertilității. Adesea, sunt necesare investigații suplimentare pentru confirmarea diagnosticului. Evaluarea endocrinologică prin testarea din sânge a testosteronului, LH și FSH este indicată în cazurile de azoospermie sau oligozoospermie severă.
Biopsia testiculară
Biopsia testiculară implică prelevarea unei probe de țesut din testicul, sub anestezie locală sau generală. Scopurile sale includ confirmarea diagnosticului de cancer testicular, analiza spermei și colectarea spermatozoizilor pentru fertilizarea in vitro. Pacienții cu azoospermie primesc indicație pentru biopsie testiculară, deoarece 40-50% pot avea spermatozoizi recoltați și capabili de a fi folosiți pentru fertilizare.
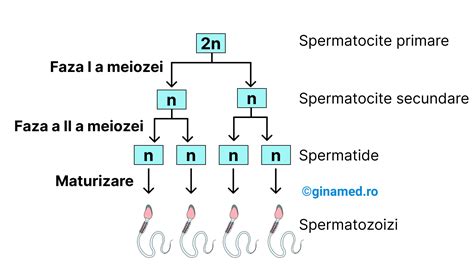
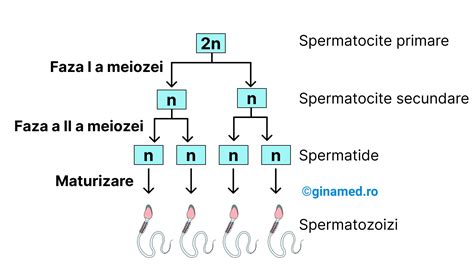
Spermograma
Spermograma este principala analiză pentru evaluarea fertilității masculine și constă în analiza caracteristicilor spermatozoizilor și a capacității lor de a fecunda ovulul. Parametrii esențiali vizați sunt:
- Volumul ejaculatului: cantitatea de material seminal; un număr consistent și sănătos de spermatozoizi este de aproximativ 15 milioane sau mai mult pentru fiecare mililitru de material seminal.
- Concentrația: numărul de spermatozoizi pe mililitru.
- Motilitatea: capacitatea spermatozoizilor de a se mișca eficient; aproximativ 40% dintre spermatozoizi ar trebui să prezinte o motilitate normală.
- Morfologia: forma spermatozoizilor; spermatozoizii sănătoși au capete rotunjite și cozi lungi și puternice.
Modificările frecvente ale spermogramei includ:
- Azoospermie: lipsa spermatozoizilor în spermogramă.
- Oligospermie (oligozoospermie): număr scăzut de spermatozoizi.
- Astenozoospermie: motilitate scăzută a spermatozoizilor.
- Teratozoospermie: forme aberante/anormale ale spermatozoizilor.
- Aspermie: lipsa ejaculării.
- Hipospermie: cantitate scăzută de sperma.
- Hiperspermie: producerea unei cantități crescute de sperma, adesea asociată cu un număr redus de spermatozoizi.
Alți parametri evaluați în spermogramă sunt pH-ul, timpul de lichefiere, prezența leucocitelor, aspectul, prezența anticorpilor, cantitatea de fructoză și speciile reactive de oxigen (ROS).
Un indice de fragmentare crescut al ADN-ului spermatic este asociat cu avorturi recurente și infertilitate, afectând ratele de succes în tehnicile de reproducere umană asistată. Testul Halosperm analizează integritatea ADN-ului spermatic.
Testarea genetică
Înainte de procedurile de reproducere umană asistată, bărbații cu oligozoospermie severă trebuie să efectueze o evaluare genetică, incluzând cariotipul (pentru sindromul Klinefelter) și testarea pentru microdeleții ale cromozomului Y și gena CFTR (asociată cu fibroza chistică).
Infertilitatea masculină: Tratament
Tratamentul infertilității masculine depinde de cauza identificată.
Metode de tratament pentru cauze specifice
- Disfuncții hormonale (hipogonadism secundar): se tratează medicamentos, prin terapie de substituție hormonală cu FSH și LH, spermatogeneza și producția de testosteron putând să se refacă în 3-6 luni.
- Varicocel: tratamentul chirurgical este indicat în caz de varicocel sever, simptomatic sau asociat cu spermogramă modificată.
- Obstrucții ale căilor de transport (ex. după vasectomie sau infecții): se poate efectua reanastomoza chirurgicală a vasului deferent, sau cuplurile pot apela la fertilizare in vitro.
Tehnici de reproducere umană asistată (TRA)
Aceste tehnici sunt frecvent utilizate, în special atunci când calitatea spermei face dificilă conceperea naturală:
- Fertilizarea in vitro (FIV): implică utilizarea ovocitelor și spermatozoizilor în afara corpului, formarea embrionilor și transferul acestora în uter. Este cea mai eficientă metodă în infertilitatea masculină severă.
- Inseminare intrauterină (IIU): sperma procesată și concentrată este injectată direct în cavitatea uterină, de preferat în perioada de ovulație a femeii. Se recomandă în caz de disfuncții sexuale sau infertilitate masculină ușoară.
- Injecția intracitoplasmatică de spermatozoizi (ICSI): un spermatozoid este injectat direct în ovocit. Această tehnică a revoluționat ratele de succes în cazul infertilității masculine severe.
Cum funcționează fertilizarea in vitro (FIV)? O explicație pas cu pas
Colectarea probei de lichid seminal pentru TRA
Pentru obținerea probei de material seminal în vederea TRA, pot fi utilizate mai multe metode:
- Extractie testiculară (prin biopsie testiculară).
- Aspirație cu ac fin din testicul.
- Aspirație percutanată epididimală (PESA).
- Aspirație microchirurgicală a spermatozoizilor din epididim (MESA).
Obținerea spermatozoizilor se poate face prin metoda clasică (centrifugare și selectare la microscop) sau prin metode mai noi, precum tehnica ZyMot, care asigură o prelucrare mai blândă a spermei, reducând fragmentarea ADN-ului și crescând viabilitatea și mobilitatea spermatozoizilor, implicit rata de obținere a embrionilor euploizi (normali genetic) și șansele de sarcină.
Prevenirea infertilității la bărbați
Infertilitatea nu poate fi prevenită în totalitate, mai ales în cazul afecțiunilor genetice. Totuși, prin reducerea factorilor de risc, fertilitatea poate fi protejată:
- Adoptarea unei diete echilibrate, bogată în antioxidanți, acizi grași omega-3, zinc și seleniu.
- Renunțarea la fumat.
- Limitarea consumului de alcool.
- Evitarea consumului de droguri.
- Menținerea unei greutăți corporale sănătoase.
- Evitarea expunerii la radiații sau substanțe toxice (pesticide, insecticide, ftalați).
- Gestionarea stresului.
- Optimizarea sănătății sexuale prin raporturi periodice și evitarea lubrifianților care pot afecta motilitatea spermatozoizilor.
- Purtarea lenjeriei intime de tip boxer.
- Evitarea efortului fizic excesiv, în special ciclismul, jogging-ul și alpinismul, care pot fi asociate cu o calitate scăzută a materialului seminal.
Prin adoptarea unui stil de viață sănătos și prin diagnosticarea și tratarea promptă a afecțiunilor, peste 90% dintre bărbații cu probleme de fertilitate pot deveni tați, datorită metodelor performante de fertilizare artificială.
tags: #ce #nu #stiati #despre #spermatogeneza