Acneea este o afecțiune inflamatorie a pielii, frecventă în perioada pubertății, dar care poate apărea la orice vârstă. Pe suprafața pielii umane se găsesc mici orificii, pori, conectați la glandele sebacee localizate sub piele. Acneea apare atunci când acești pori sunt blocați cu sebum, o substanță uleioasă naturală a pielii, și cu celule moarte. Prin blocarea porilor cu exces de sebum și celule moarte se creează un mediu propice pentru dezvoltarea și multiplicarea bacteriilor, precum Cutibacterium acnes (anterior Propionibacterium acnes).
Astfel apar puncte albe, puncte negre sau coșuri (comedoane), leziuni cutanate specifice acneei. Leziunile papuloase și pustulele apar cel mai frecvent pe față, dar acneea poate afecta și alte zone ale corpului, precum spatele, pieptul sau umerii. În funcție de severitatea acneei, aceasta poate provoca stres emoțional și leziuni permanente ale pielii - cicatrici.
Sunt disponibile diverse creme și produse speciale pentru acnee, însă acneea poate avea un caracter persistent. În lipsa stabilirii cauzei apariției, soluțiile disponibile pe piață se pot dovedi inutile sau cu efect pe termen scurt. Coșurile apărute pe față se vindecă, dispar, după care reapar altele, ceea ce determină frustrarea pacientului.
Consultul de specialitate la medicul dermatolog este necesar pentru stabilirea cauzei acneei, evaluarea severității afecțiunii și recomandarea unui tratament personalizat.
Cauzele Acneei și Factorii de Risc
Apariția acneei poate fi determinată de:
- Producția excesivă de sebum: Când glandele sebacee produc mai mult sebum, crește riscul de blocare a porilor.
- Acumularea de celule moarte ale pielii în pori: Aceasta duce la obstrucționarea acestora.
- Dezvoltarea unor bacterii la nivelul porilor.
În apariția acneei sunt implicați și alți factori de risc:
- Predispoziția genetică: Studiile susțin că există o probabilitate mai mare ca un pacient să sufere de acnee dacă și unul dintre părinți s-a confruntat cu această problemă.
- Hormonii: Creșterea nivelului hormonilor androgeni (hormoni sexuali masculini) poate conduce la acnee, motiv pentru care adolescenții sunt mai predispuși. În perioada pubertății, nivelul acestor hormoni crește în mod normal, atât la persoanele de sex masculin, cât și la cele de sex feminin, determinând creșterea în volum a glandelor sebacee și, implicit, a producției de sebum.
- Sarcina: Fluctuațiile și schimbările hormonale specifice perioadei de sarcină sunt, de asemenea, o cauză a acneei.
- Administrarea unor tratamente medicamentoase: Anumite medicamente care conțin hormoni (corticosteroizi și litiu) pot cauza acnee.
- Vârsta: Deși acneea apare la orice vârstă (acneea bebelușului, acneea hormonală la femei, chiar și în preajma menopauzei), afectează mai ales adolescenții și persoanele tinere.
Factori care Agravează Acneea
Deși nu pot cauza acnee, următorii factori înrăutățesc acneea:
- Un regim alimentar necorespunzător: Anumite studii susțin că alimentele cu indice glicemic ridicat contribuie la agravarea acneei, în timp ce o dietă bazată pe alimente cu indice glicemic scăzut nu prezintă acest risc. Indicele glicemic ridicat este asociat cu produsele procesate și ultraprocesate, bogate în zaharuri, indulcitori etc.
- Stresul.
- Utilizarea castilor, a hainelor foarte strâmte, din materiale sintetice care nu permit pielii să respire.
- Poluarea atmosferică, un nivel ridicat al umidității aerului.
- Utilizarea unor produse cosmetice nepotrivite, cum ar fi cele comedogenice, care „astupă” porii.
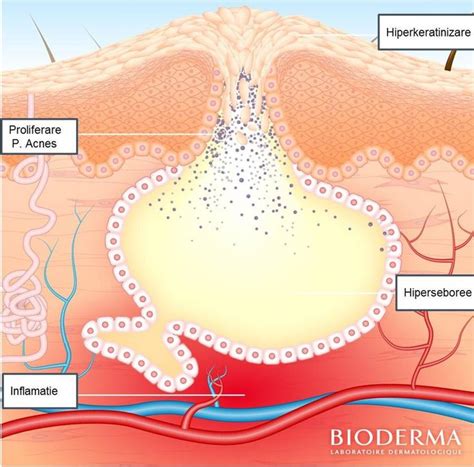
Cum se Dezvoltă Acneea?
Acneea se dezvoltă prin interacțiunea următorilor factori:
- Proliferarea foliculară a epidermei.
- Producție excesivă de sebum.
- Activitatea bacteriei Cutibacterium acnes.
- Inflamația.
Acneea vulgară se manifestă cu comedoane deschise sau închise, papule și pustule. Afectează zonele tegumentare cu cea mai mare concentrație de foliculi sebacei: fața, spatele și partea superioară a pieptului.
Tipuri de Acnee
În funcție de cauzele implicate în apariția acneei și de aspectul acesteia, în practica medicală se diferențiază mai multe tipuri:
- Acneea vulgară: Cel mai frecvent întâlnită. Se recunoaște după prezența comedoanelor deschise (puncte negre) sau a celor închise (puncte, coșuri albe). Apare preponderent la nivelul feței, spatelui, pieptului, dar nu sunt excluse nici alte zone ale corpului.
- Acneea papulo-pustuloasă: O formă de acnee moderată care implică prezența unor leziuni inflamate, mici umflături de culoare roz ce pot fi sensibile la atingere. Inițial, papulele se inflamează, iar în prezența bacteriilor capătă o culoare alb-gălbuie în centru (pustule cu puroi). Nu se recomandă stoarcerea sau îndepărtarea acestora acasă, deoarece inflamația se poate agrava și există riscul apariției cicatricilor.
- Acneea chistică și acneea conglobată: Forme severe de acnee, manifestate prin leziuni profunde, mari și dureroase, pline de puroi, ce pot lăsa cicatrici pe termen lung.
- Acneea neonatala: Apare la sugari, de obicei în primele luni de viață, de aici și denumirea de acneea bebelușului. Se manifestă sub formă de comedoane mici sau pustule și, de obicei, dispar de la sine în câteva săptămâni sau luni.
Acneea Hormonală: O Formă Particulară
Acneea hormonală, deși nu este un tip specific, este determinată de influența hormonilor androgeni asupra activității glandelor sebacee. Apare predominant la femeile adulte, dar poate apărea și la adolescente sau, mai rar, la bărbați.
Acneea hormonală apare pe fondul unui dezechilibru între activitatea hormonilor androgeni și răspunsul glandelor sebacee la aceștia. Nu este obligatoriu, totuși, ca nivelul hormonilor să fie unul crescut. În mod indirect, sunt implicați și estrogenii și progesteronul.
La femei, fluctuațiile hormonale din a doua parte a ciclului menstrual (faza luteală) favorizează retentia de lichide și îngustarea ductului pilosebaceu. Acneea hormonală are un tipar clinic relativ specific, prezentându-se cu papule inflamatorii profunde, noduli dureroși, uneori chiar și cu chisturi subcutanate. Rareori predomină comedoanele („punctele”). Leziunile sunt de obicei dureroase la palpare, recurente în aceleași zone și persistente (nu se remit rapid).
Chiar și în condițiile în care analizele hormonale sunt normale, receptorii androgenici ar putea fi mai activi la acțiunea acestor hormoni, ducând la seboree (secreție crescută de sebum), stare inflamatorie și apariția leziunilor specifice. La femei, acneea hormonală este deseori asociată cu anxietate și depresie și poate persista din adolescență sau se poate manifesta cu debut tardiv la maturitate. Acneea hormonală este cea mai frecventă în adolescență și în perioada premenopauzală, dar poate apărea și mai târziu, în timpul ciclului menstrual, al sarcinii sau în perimenopauză.
Diagnosticarea Acneei
Pentru controlul acneei, este esențial consultul la medicul specialist dermatolog. Dermatologul este în măsură să stabilească un diagnostic precis, pe baza căruia va recomanda un tratament adecvat, luând în calcul tipul de acnee și severitatea afecțiunii.
În cadrul consultului de specialitate sunt evaluate leziunile cutanate și localizarea acestora prin examinarea atentă a pielii. Medicul va pune întrebări despre durata și persistența leziunilor acneice și istoricul medical - afecțiuni medicale care pot influența apariția acneei, tratamente administrate, antecedente familiale, rutina de îngrijire a pielii și altele.
În cazurile mai complexe, medicul poate recomanda teste și investigații suplimentare, cum ar fi prelevarea unor mostre din leziuni pentru a exclude alte afecțiuni cutanate, ori analize de sânge pentru a evalua dezechilibre hormonale sau alte probleme medicale.
În cazul pacienților cu acnee, hirsutism, bradimenoree/amenoree, sunt necesare investigații de laborator precum:
- Testosteronul
- Dehidroepiandrosteron - sulfat (DHEAS)
- Hormon luteinizant (LH)
- Hormon stimulant folicular (FSH)
Investigațiile enumerate ajută la depistarea originii acneei. Acneea poate fi un efect al hiperandrogenismului în cadrul sindromului ovarelor micropolichistice sau a unor afecțiuni hormonale severe: hipertecoză ovariană, tumori ovariene sau suprarenaliene virilizante.
Sindromul ovarelor micropolichistice (SOP) este definit prin hiperandrogenism clinic (acnee, hirsutism, alopecie) și/sau biochimic (nivel crescut de testosteron, DHEAS), bradimenoree (sub 9 cicluri menstruale/an) sau amenoree (lipsa ciclurilor menstruale), ovare micropolichistice documentate ecografic.
Tratamentul Acneei
Tratamentul farmacologic al acneei cuprinde multiple clase de medicamente. Cele mai întâlnite sunt:
- Retinoizi (isotretinoin)
- Antibiotice (tetraciclină, doxiciclină, clindamicină)
- Anticoncepționale orale estroprogestative
- Antiandrogenice (spironolactonă, ciproteron, finasteridă)
Uneori, medicația orală este combinată cu anumite produse - creme, loțiuni, însă este esențial ca tratamentul să fie prescris în urma consultului de specialitate. Dacă excesul de sebum este cauza acneei, medicul poate recomanda medicamente care reduc producția exacerbata de sebum. Dacă infecția bacteriană este cea care a condus la apariția acneei, tot medicul va recomanda antibioticul necesar pentru combaterea infecției.
Cele mai multe medicamente pentru acnee sunt prescrise pe durată determinată, de la 4 la 8 săptămâni. Vindecarea completă a acneei poate dura de la câteva luni până la câțiva ani, depinzând de complexitatea cazului.
Alte Opțiuni de Tratament pentru Acnee
Alte opțiuni de tratament pentru acnee includ:
- Terapia cu lumină
- Peeling chimic
- Drenaj și extracție cu ajutorul unor ustensile speciale (indicate mai ales atunci când tratamentul farmacologic nu a rezolvat pe deplin îndepărtarea comedoanelor - puncte albe, negre ori chisturi în cazul acneei chistice)
- Injectie cu steroizi
Acneea este o problemă cu impact psihosocial major, îndeosebi în rândul tinerilor. Frecvent, pacienții sunt dezamăgiți de rezultatele tratamentului. Un tratament individual și personalizat este necesar pentru a combate acneea, având în vedere complexitatea afecțiunii, multitudinea de agenți farmacologici disponibili cu posibile interacțiuni și reacții adverse.
În unele cazuri, abordarea diagnostică și terapeutică integrată a acneei în cadrul unei echipe multidisciplinare formate din medic dermatolog, endocrinolog și ginecolog este recomandată.
Acneea în Sarcină
Acneea este o prezență destul de frecventă pe parcursul unei sarcini. În unele cazuri, femeile însărcinate dezvoltă o formă severă de acnee, cauza principală fiind creșterea nivelului de hormoni, mai ales în primul trimestru. Nivelul mai ridicat al acestora mărește producția de sebum natural din piele, ceea ce poate duce, în anumite circumstanțe, la apariția coșurilor.
Este posibil să prezinți un risc mai mare dacă ai, de obicei, puseuri de acnee la începutul ciclului menstrual. Dacă nu dezvolți acnee în timpul primului trimestru de sarcină, este puțin probabil să prezinți tulburări care nu sunt obișnuite în timpul celui de-al doilea sau al treilea trimestru de sarcină.
Gestionarea acneei în sarcină poate fi dificilă, deoarece multe tratamente, cu sau fără prescripție medicală, pot duce la defecte congenitale. În general, este recomandat să se evite orice medicament care este susceptibil de a afecta copilul și să ceri întotdeauna sfatul medicului înainte de a urma un tratament medicamentos.
Semne și Simptome Asociate cu Acneea în Sarcină
Acneea, oricare ar fi tipul acesteia și cauzele care au dus la apariție, este caracterizată prin umflături/pete roșiatice și purulente care pot apărea la nivelul feței, la baza părului, gâtului sau sânilor. Acneea este cauzată, în general, de infectarea foliculilor piloși și a glandelor sebacee.
Chiar dacă nu te-ai mai confruntat cu această problemă din adolescență, este bine să știi că în timpul sarcinii, acneea poate să apară din cauza exploziei de hormoni (în special progesteron, care duce la creșterea producției glandelor sebacee) și a cantității crescute de lichide reținute în organism.
Acneea în primul trimestru de sarcină poate fi ușoară, moderată sau gravă și, în unele cazuri, poate fi mai puțin evidentă decât înainte de apariția sarcinii. În general, după naștere, pielea revine la normal, în cazul în care nu ai avut acnee și înainte de sarcină. Deși este destul de deranjantă, acneea nu este periculoasă și nu este nevoie de tratament de urgență.
Acneea este, de regulă, asimptomatică, deși leziunile inflamatorii pot cauza uneori durere, sensibilitate, mâncărime sau umflături. Cele mai evidente și deranjante aspecte ale acestor leziuni sunt efectul estetic negativ și apariția cicatricilor. Unele persoane pot fi afectate emoțional de această tulburare și au probleme în viața socială.
Acneea în Sarcină: Cauze
În unele cazuri, femeile însărcinate se pot confrunta cu exces de sebum și acnee. De obicei, cauza acestora este hormonală, la fel ca și în cazul acneei în adolescență. Multe femei se confruntă cu acnee în timpul sarcinii, mai ales în primul și al doilea trimestru.
Creșterea producției de hormoni face ca glandele din piele să producă mai mult sebum. Acești hormoni, în special progesteronul, contribuie la dezvoltarea acneei. Nivelurile ridicate de progesteron stimulează glandele de la nivelul pielii, făcându-le să producă mai mult sebum. Acesta poate înfunda porii și poate duce la inflamații și coșuri.
Cu toate că acneea poate să apară în orice moment al sarcinii, este cel mai probabil să se dezvolte în primul trimestru, când hormonii specifici sunt produși în cantități mari. Coșurile pot să apară și în alte zone, nu doar pe față, însă acesta este locul în care se dezvoltă cu precădere.
Cu toate acestea, este mai frecventă în rândul femeilor care au avut acnee înainte de a rămâne însărcinate. Există și alți factori de risc ce pot crește riscul de acnee în sarcină. Sistemul imunitar joacă un rol în combaterea acneei, iar în timpul sarcinii acesta suferă o mulțime de schimbări. În plus, stresul care însoțește adesea sarcina poate crește nivelul hormonilor de stres și poate declanșa erupții sau poate agrava acneea existentă.
Factori care Favorizează Acneea în Sarcină
Există o serie de factori care pot duce la apariția acneei în sarcină:
- Predispoziția: În cazul în care ai un tip de piele predispus la acnee, sunt șanse mult mai mari să te confrunți cu aceasta și în sarcină. De asemenea, în cazul în care ai acnee frecvent înainte de ciclul menstrual, există un risc crescut să dezvolți și pe perioada sarcinii. În cele mai multe cazuri, dacă aceasta nu apare în primul trimestru, nu va apărea mai departe în următoarele luni de sarcină.
- Dezechilibrul hormonal: Unul dintre principalele motive pentru apariția acneei în sarcină este prezența unor modificări la nivel hormonal. În cazul în care glandele sebacee produc mai mult ulei natural sau sebum în piele, atunci te vei confrunta cu pusee acneice. În general, progesteronul este hormonul care determină creșterea secreției de uleiuri naturale la nivelul pielii, care înfundă porii și duce la acumularea de bacterii.
- Retenția de lichide: În perioada sarcinii, corpul începe să rețină mai multe lichide. Toate acestea pot conține anumiți factori sau unele toxine ce determină apariția și acutizarea episoadelor acneice.
Întrebarea Pacientului: Legătura Între Acnee și Probleme Ginecologice
O pacientă în vârstă de 24 de ani relatează apariția frecventă a coșurilor pe față, care se vindecă greu, în ciuda utilizării diverselor creme prescrise de dermatolog. Aceasta suspectează o problemă internă, menționând că a aflat recent că a contractat herpes genital și are o rană pe colul uterin, pentru care medicul ginecolog a considerat că este prea tânără pentru cauterizare. Pacienta întreabă dacă există o legătură între acneea sa și aceste afecțiuni ginecologice.
Răspunsul medical indică o posibilă conexiune hormonală și inflamatorie. Acneea, în special cea hormonală, este strâns legată de dezechilibrele hormonale. Problemele ginecologice, precum sindromul ovarelor micropolichistice (SOP), care se manifestă prin hiperandrogenism (acnee, hirsutism, menstruații neregulate), pot fi o cauză directă a acneei persistente. De asemenea, infecțiile genitale pot contribui la inflamația generală a corpului, care poate agrava sau declanșa leziuni acneice. Rana pe colul uterin, chiar dacă nu este direct cauzată de acnee, poate indica o stare inflamatorie sau infecțioasă preexistentă ce poate influența starea generală de sănătate a pielii.
În astfel de cazuri, o abordare integrată, care implică consultul atât la medicul dermatolog, cât și la medicul ginecolog și, eventual, endocrinolog, este esențială pentru a identifica și trata cauza fundamentală. Analizele hormonale specifice (testosteron, DHEAS, LH, FSH) pot oferi informații cruciale despre eventualele dezechilibre.
Pe lângă tratamentul medical, se recomandă adoptarea unui stil de viață sănătos, care include o dietă bogată în antioxidanți naturali (fructe de pădure), activitate fizică regulată, renunțarea la fumat și limitarea consumului de alcool.
Disclaimer: Informația medicală prezentată pe acest site nu trebuie folosită ca alternativă la consultul medical realizat în persoană de un medic specialist. SfatulMedicului.ro, precum și toți colaboratorii ale căror sfaturi sunt recepționate prin sfatulmedicului.ro, nu pot fi considerați responsabili pentru niciun prejudiciu/pierdere de orice fel.
Tratament pentru Acneea Hormonală
Tratamentul acneei hormonale reprezintă o provocare terapeutică, deoarece această afecțiune are tendința să recidiveze și necesită management pe termen lung. În alegerea terapiei se vor ține cont de factori precum:
- Severitatea leziunilor.
- Răspunsul la tratamentele anterioare.
- Impactul psihosocial.
- Probabilitatea unei sarcini.
Tratamentul acneei hormonale poate acționa pe mai multe paliere:
- Topic: Cel mai frecvent și eficient, bazat pe retinoizi, antibiotice, peroxid de benzoil, acid azelaic, dapsonă sau asocieri ale acestora.
- Sistemic: Vizează reglarea hormonală, presupune antibiotice, terapie hormonală (blocanți ai receptorilor de androgeni, inhibitori ai producției ovariene de androgeni, inhibitori ai producției adrenale de androgeni), retinoizi.
- Anticoncepționale: Reprezintă combinații de hormoni care inhibă secreția de androgeni la nivel ovarian. Acest tratament este recomandat în colaborare cu medicul endocrinolog sau ginecolog, în cazul formelor de acnee ușoară sau moderată, care nu răspund la tratament topic. Trebuie să se țină cont de contraindicații și de reacțiile adverse (mai ales riscul cardiovascular de tromboembolism).
- Adjuvant: Constă în folosirea unor anumite produse cosmetice (pentru hidratare, exfoliere, curățare, protecție UV), anumite proceduri mecanice (extracție de comedoane, injectare de corticosteroizi, electrocauterizare, microdermabraziune) sau peeling-uri chimice și lasere.
- Naturist: Este de evitat fără o discuție cu medicul dermatolog, deoarece poate induce reacții adverse, dermatite de contact, dezechilibre metabolice sau poate agrava afecțiunea.
Retinoizii sunt des recomandați în acneea hormonală, aplicându-se seara, în strat subțire și pe întreaga zonă afectată. În formele moderate spre severe sau cele recurente, care nu răspund la alte opțiuni de tratament, se pot administra temporar (3-4 luni) antibiotice (de obicei doxiciclină, minociclină) pentru controlul inflamației severe. Se recomandă doar în acneea hormonală foarte severă, cu forme nodulo-chistice, dacă opțiunile anterioare s-au dovedit ineficiente, precum și în formele cu cicatrizare activă.
VICHY | ELLE: Tot ce trebuie să știi despre acneea hormonală
Îngrijirea Pielii și Stilul de Viață
Îngrijirea corectă a tenului susține tratamentul medical și previne recurențele. De asemenea, se recomandă renunțarea la fumat și limitarea consumului de alcool. Pacienta cu acest tip de acnee ar trebui să adopte o dietă cât mai sănătoasă, bogată în special în antioxidanți naturali (o sursă foarte bună sunt fructele de pădure). Activitatea fizică ajută, mai ales în cazul în care pacienta are surplus de kilograme.
Pentru tenul acneic, alegerea greșită a produselor cosmetice poate agrava inflamația, poate bloca porii și crește producția de sebum. Se recomandă evitarea produselor comedogenice, a uleiurilor grele sau esențiale iritante, a exfolianților fizici agresivi, a produselor cu alcool denaturat sau parfum intens, a fondurilor de ten grele și a cremelor grase sau foarte emoliente.
Prevenirea acneei hormonale, ca, de altfel, a acneei în general, constă în adoptarea unui regim de viață echilibrat, cu alimentație corespunzătoare, activitate fizică regulată, evitarea stresului psiho-emoțional și o îngrijire corespunzătoare a tenului, în funcție de necesitățile și tipul acestuia.
La primele leziuni apărute, trebuie contactat medicul dermatolog pentru un diagnostic de certitudine, investigații suplimentare și un plan de tratament personalizat. În unele cazuri, intervenția precoce și tratamentul corect pot reduce semnificativ riscul de complicații, precum cicatricile permanente.
