Infertilitatea este o afecțiune cu care se confruntă un număr tot mai mare de cupluri, la vârste tot mai tinere. În România, statisticile indică faptul că 1 din 5-6 cupluri se luptă cu probleme de fertilitate. Este esențial ca vizita la medicul specialist să fie efectuată la timp, după 6-12 luni de încercări active în care sarcina întârzie să apară.
Fertilizarea in vitro (FIV) reprezintă o procedură medicală complexă destinată combaterii infertilității, având ca scop principal nașterea unui copil sănătos. Această metodă de reproducere umană asistată implică recoltarea ovocitelor în urma stimulării ovariene controlate și fertilizarea acestora în laborator cu spermatozoizi („in vitro” înseamnă în afara organismului). La nivel mondial, peste 8 milioane de copii s-au născut prin FIV, consolidând poziția acestei metode ca fiind cea mai eficientă soluție pentru cuplurile afectate de infertilitate, inclusiv în cazurile de infertilitate masculină severă.
Evaluarea Inițială a Fertilității
Prima vizită la medicul specialist în infertilitate presupune o analiză amănunțită a istoricului medical al ambilor parteneri. Ulterior, se vor recomanda analize specifice pentru a diagnostica cu exactitate cauza infertilității. Aceste investigații vizează cele mai comune cauze de infertilitate.
Investigații pentru Parteneră
- Analize de sânge: AMH (hormonul anti-Müllerian), LH (hormonul luteinizant), FSH (hormonul de stimulare foliculară), Estradiol, Progesteron, Prolactină (PRL), TSH, fT4, ATPO (hormonul de stimulare tiroidiană, hormoni tiroidieni, anticorpi anti-tiroperoxidază).
- Evaluarea rezervei ovariene: prin analiza AMH din sânge și evaluarea ecografică a numărului foliculilor antrali (AFC).
- Ecografie transvaginală: o investigație de bază în depistarea cauzelor de infertilitate.
- Evaluarea permeabilității trompelor uterine: prin histerosalpingografie sau sonohisterosalpingografie cu substanță de contrast (HyCoSy).
- Investigații mai invazive (la nevoie): laparoscopie sau histeroscopie, în funcție de cauza infertilității.
Investigații pentru Partener
- Spermograma: analiza de bază pentru evaluarea fertilității masculine, efectuată în clinici specializate de reproducere umană asistată.
- Testul Halosperm: investighează integritatea ADN-ului spermatic.
Stimularea Ovariană și Recoltarea Ovocitelor
În mod natural, un ciclu menstrual implică dezvoltarea unui singur folicul dominant și ovulația unui singur ovocit. Procedura FIV presupune stimularea ovariană prin administrarea injectabilă a hormonului foliculostimulant (FSH) pentru a obține dezvoltarea mai multor foliculi. Stimularea debutează, de regulă, în ziua 2-3 a ciclului menstrual și durează aproximativ 10-14 zile, adaptându-se la răspunsul individual al pacientei.
Pentru a preveni ovulația precoce, concomitent cu medicația de stimulare se administrează injectabil agoniști sau antagoniști de GnRH, care inhibă ovulația. Protocoalele de stimulare se clasifică în funcție de acești compuși: protocolul lung cu agoniști, protocolul scurt cu agoniști sau protocolul scurt cu antagoniști.
Declanșarea ovulației se realizează printr-o injecție administrată cu 34-36 de ore înainte de puncția ovariană, momentul în care foliculii au atins dimensiunea optimă pentru maturarea ovocitelor.
Recoltarea ovocitelor se efectuează prin puncție ovariană pe cale vaginală, sub anestezie. În aceeași zi, partenerul va recolta proba de spermă în clinica medicală. În cazurile de infertilitate masculină severă, precum azoospermia, se poate recurge la biopsie testiculară pentru a obține spermatozoizi direct de la nivel testicular, cu o rată de succes de 40-50% în obținerea spermatozoizilor viabili pentru FIV.
Lichidul folicular aspirat este analizat de embriolog, care determină numărul ovocitelor recoltate și proporția celor mature. Doar ovocitele mature pot fi fertilizate.
Metode de Fertilizare și Dezvoltarea Embrionară
Fertilizarea in vitro se poate realiza prin două metode principale:
- Fertilizarea standard: ovocitele și spermatozoizii sunt plasați într-un mediu de cultură și incubați.
- Injectarea intracitoplasmatică a spermatozoidului (ICSI): o tehnică ce implică injectarea unui singur spermatozoid direct în interiorul ovocitului matur. ICSI este eficientă în cazurile de infertilitate masculină, crescând ratele de fertilizare cu până la 60%. Studiile indică rate similare de obținere a unui nou-născut viu comparativ cu FIV convențional și ICSI.
După fertilizare, embrionul este lăsat în cultură timp de 5-7 zile, ajungând la stadiul de blastocist, moment în care poate fi transferat intrauterin. Această perioadă de incubație în laborator corespunde celor cinci zile petrecute de embrion în trompele uterine.
Calitatea Embrionilor și Criteriile de Evaluare
Calitatea embrionilor este un factor crucial în succesul procedurilor FIV. Evaluarea embrionilor are loc în diferite etape, în funcție de protocolul ales:
Evaluarea în Ziua 3
În această etapă, celulele embrionului continuă să se dividă, dar dimensiunea acestuia rămâne similară cu cea a unui ovul nefertilizat. Un embrion care evoluează bine ar trebui să aibă între 6 și 10 celule, considerându-se 8 celule ca fiind optim. Cu toate acestea, evaluarea aspectului celulelor este la fel de importantă ca numărarea lor.
Evaluarea în Ziua 5 (Blastocist)
Unele clinici preferă transferul embrionilor în ziua 5, când aceștia au aproximativ 80 de celule și sunt denumiți blastociști. Clasificarea blastocistului este complexă, utilizând o scară de la 1 la 6, completată de litere (A, B, C), unde A reprezintă calitatea cea mai bună. Aceste note se pot modifica zilnic. Blastociștii cu note superioare prezintă rate mai mari de sarcină și nașteri vii.
Embriologul joacă un rol esențial în precizarea calității ovocitelor și, ulterior, a embrionilor. Se preferă ovocitele de ordin 2, aflate în metafaza II a meiozei, considerate mature după expulzarea primului globul polar. De asemenea, se evaluează calitatea embrionilor pentru a păstra doar pe cei de calitate A și A1.
Clomifen citratul poate fi administrat pe o perioadă maximă de 6 cicluri. Terapia cu gonadotropine se recomandă atunci când clomifenul nu a dat rezultate sau în caz de disfuncții hipotalamice.
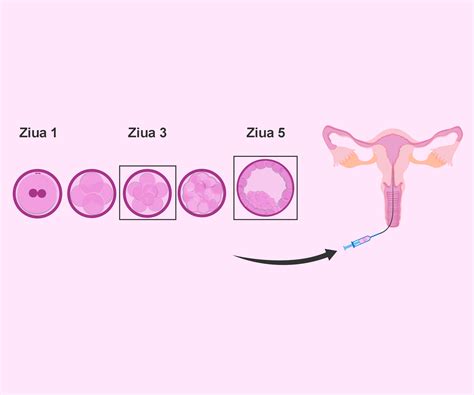
Procedura de Transfer Embrionar
Transferul embrionar reprezintă ultimul pas în procesul FIV și este o procedură nedureroasă, care nu necesită anestezie. Se realizează prin intermediul unui cateter special, sub control ecografic, în sala de operații. Embrionii sunt transferați în paiete sterile, de unică folosință, cu dublu sigiliu și etichetate corespunzător.
Embriotransferul poate avea loc la șase zile de la puncția ovariană sau într-un ciclu menstrual ulterior, în funcție de condițiile clinice ale pacientei. În cazul transferului într-un ciclu ulterior, toți embrionii obținuți sunt crioprezervați (procedură „FIV freeze-all”). Înainte de transferul embrionilor congelați, se pregătește endometrul pentru a fi receptiv implantării.
Implantarea sarcinii este confirmată la 9 zile după embriotransfer, prin dozarea hormonului de sarcină HCG (gonadotropină corionică umană) din sânge.
Factori care Influentează Succesul FIV
Factorul major care influențează rata de succes a procedurilor FIV este vârsta femeii. Pe măsură ce înaintarea în vârstă, rezerva ovariană scade, iar calitatea ovocitelor se diminuează, crescând riscul de anomalii genetice și scăderea ratei de fertilizare.
Alți factori care pot scădea rata de succes includ:
- Rezerva ovariană redusă
- Prezența hidrosalpinxului
- Endometrioza
- Calitatea redusă a spermei
- Stilul de viață nesănătos (fumat, obezitate, consum de alcool sau droguri)
Testarea genetică a embrionilor înainte de transfer (PGT-A) ajută la identificarea embrionilor anormali genetic, reducând riscul de avort și de apariție a unui făt cu malformații.
Riscuri și Complicații
Deși FIV este o metodă sigură, pot apărea anumite complicații:
- Sindromul de hiperstimulare ovariană (SHO): cea mai frecventă complicație, cu forme severe rare (<0.2%). Formele moderate apar la 25% dintre paciente și sunt, de obicei, autolimitate.
- Complicații asociate puncției ovariene: tromboembolism, infecție, sângerare abdominală, torsiune de anexă, reacții alergice, complicații anestezice.
- Sarcina extrauterină: incidența este mai mare la pacientele FIV (1-2% din sarcini).
- Riscuri asociate ICSI: unele studii sugerează un risc ușor crescut pentru sarcini gemelare monocoronice și anomalii genetice la făt, în special dacă se utilizează spermă de la bărbați infertiți.
- Riscuri asociate sarcinilor multiple: naștere prematură, restricție de creștere fetală, placentă praevia, hipertensiune indusă de sarcină, preeclampsie.
Este important de menționat că vârsta maternă rămâne principalul factor de risc pentru malformații congenitale, atât în sarcinile naturale, cât și în cele obținute prin FIV.
Crioprezervarea Embrionilor și Costuri
În cazul obținerii mai multor embrioni viabili, aceștia pot fi crioprezervați pentru utilizare ulterioară. Nu există dovezi care să indice o limită de timp pentru valabilitatea embrionilor crioprezervați sau un impact negativ al stocării pe termen lung asupra calității și viabilității acestora. Ratele de succes în obținerea unui copil depind de vârsta femeii la momentul recoltării ovocitelor și obținerii embrionului, nu de vârsta la momentul embriotransferului.
Costurile unui ciclu complet de FIV variază semnificativ de la un cuplu la altul, tratamentul fiind individualizat în funcție de analize, investigații, medicație și numărul de proceduri necesare. Cuplurile care nu reușesc să obțină o sarcină pe cale naturală după un an de încercări și investigații specifice pot apela la FIV ca opțiune eficientă.
Embryo Transfer
tags: #calitatea #embrionilor #in #fiv