Avortul reprezintă pierderea sau întreruperea sarcinii. Se consideră avort spontan atunci când sarcina este pierdută în mod natural, fără o intervenție externă sau o decizie conștientă de terminare a acesteia. Pe de altă parte, întreruperea de sarcină sau avortul programat se referă la situația în care procedura este aleasă voit sau este necesară din motive medicale.
În cele ce urmează, vom explora ce este avortul, tipurile sale, simptomele avortului spontan, cauzele acestuia, limitele de timp pentru avortul programat și consecințele asupra sănătății femeii.
Tipuri de Avorturi
Definiția avortului variază în funcție de circumstanțele în care a avut loc. În general, avortul poate fi considerat fie pierderea sarcinii în mod spontan până în săptămâna a 20-a de gestație, fie întreruperea voluntară a acesteia prin metode medicamentoase sau chirurgicale.
Aproximativ 10-20% din sarcini se termină cu avort spontan, însă numărul real ar putea fi mai mare, deoarece multe avorturi survin în stadii incipiente ale sarcinii, uneori înainte ca femeia să conștientizeze că este însărcinată.
Clasificarea Avortului în Funcție de Stadiul Clinic
Pe lângă clasificarea bazată pe intervenția voluntară sau spontană, avortul poate fi subdivizat în funcție de stadiul clinic:- Amenințarea de avort: Se manifestă prin sângerare vaginală, dar colul uterin rămâne închis, fără dilatație. Adesea, aceste sarcini pot decurge normal, iar sângerările pot fi cauzate de implantarea ovulului fecundat în peretele uterin.
- Avortul inevitabil: Caracterizat prin dilatația sau ștergerea colului uterin, însoțită de contracții uterine sesizabile.
- Avortul incomplet: Apare atunci când doar o parte din țesutul embrionar și placentar este eliminată, restul rămânând în uter. Acesta poate fi însoțit de sângerări și crampe persistente.
- Avortul complet: Se consideră complet atunci când tot țesutul embrionar sau placentar a fost eliminat. Acest tip de avort survine frecvent înainte de săptămâna a 12-a de sarcină. Sangerările și durerile asociate ar trebui să înceteze rapid. Confirmarea se poate face ecografic sau prin chiuretaj chirurgical.
- Avortul pierdut (ratat): Se produce moartea embrionului, dar fără expulzia acestuia sau a țesutului placentar. Semnele pot include dispariția manifestărilor de sarcină și absența ritmului cardiac fetal.

Avortul Medicamentos și Avortul Chirurgical (Întrerupere de Sarcină)
În situațiile în care avortul este o decizie proprie sau o necesitate medicală, există două metode principale de întrerupere a sarcinii:- Avortul medicamentos: Metodă utilizată pentru sarcini de până în săptămâna a 9-a de gestație. Prezintă riscuri mai mici comparativ cu avortul chirurgical și implică administrarea a două tipuri de medicamente, la un interval de 72 de ore, pentru a induce pierderea sarcinii și expulzia conținutului uterin.
- Avortul chirurgical (chiuretaj prin aspirație): Procedură aplicată până în săptămâna a 14-a de sarcină, prin care se aspiră conținutul uterin. Decizia între cele două metode se ia în funcție de vârsta gestațională și sub îndrumarea medicului ginecolog.
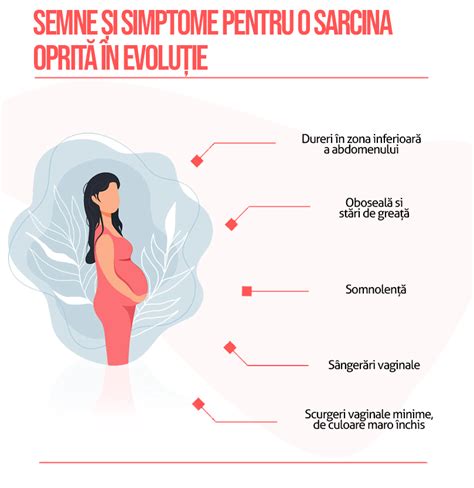
Simptomele Avortului Spontan
Cele mai multe avorturi spontane au loc înainte de săptămâna a 20-a de sarcină. Simptomele care pot indica un avort spontan includ:- Sângerare vaginală: Poate varia de la câteva picături la un flux abundent.
- Durere sau crampe abdominale: Pot fi resimțite la nivelul abdomenului.
- Durere lombară: Durere localizată în zona spatelui.
- Scurgeri vaginale: Pot avea o consistență diferită față de normal.
Cauzele Avortului Spontan
În majoritatea cazurilor, avortul spontan este cauzat de anomalii în dezvoltarea fătului. Deși identificarea exactă a cauzei poate fi dificilă, există factori predispozanți:Anomalii Genetice sau Cromozomiale
Cele mai frecvente cauze ale avortului spontan sunt legate de dezvoltarea anormală a embrionului, cauzată de anomalii genetice sau cromozomiale care apar întâmplător în timpul diviziunii celulare. Acestea nu sunt, în general, moștenite de la părinți.Afectiuni ale Mamei
În anumite cazuri, afecțiuni ale mamei pot contribui la apariția avortului:- Diabet zaharat necontrolat
- Infecții
- Probleme hormonale
- Anomalii uterine sau cervicale
- Afecțiuni tiroidiene
Ce NU determină Avortul
Activitățile comune precum exercițiile fizice regulate, raporturile sexuale sau activitatea profesională obișnuită (fără expunere la noxe sau radiații) nu sunt considerate cauze ale avortului.Factori de Risc în Avortul Spontan
Anumiți factori pot crește riscul de avort spontan:- Vârsta: Femeile peste 35 de ani prezintă un risc mai mare. La 45 de ani, riscul poate ajunge la aproape 80%.
- Avorturi în antecedente: Istoricul a două sau mai multe avorturi consecutive crește riscul.
- Afecțiuni cronice: Prezența bolilor cronice, cum ar fi diabetul zaharat.
- Patologii uterine sau cervicale: Malformații uterine sau col uterin incompetent.
- Stil de viață nesănătos: Fumatul, consumul de alcool și droguri.
- Greutatea: Atât greutatea sub normal, cât și obezitatea.
- Testele prenatale invazive: Proceduri precum amniocenteza sau biopsia de vilozități coriale prezintă un risc minim.
Aspecte Etice și Legale ale Avortului
Discuțiile despre avort implică numeroase perspective, inclusiv cele etice și morale. Există o dezbatere continuă privind dreptul femeii asupra propriului corp în raport cu dreptul la viață al fătului.Limita de Timp pentru Avortul Programat
În multe țări, avortul este permis până în săptămâna a 14-a de gestație. După acest termen, procedurile chirurgicale sunt rar efectuate și sunt rezervate situațiilor medicale excepționale, precum riscuri grave pentru sănătatea mamei sau malformații fetale severe, decizia aparținând medicului specialist.Avortul după Săptămâna 20
Deși majoritatea avorturilor spontane survin înainte de 20 de săptămâni, acestea pot apărea și ulterior. Avorturile după 20 de săptămâni sunt rare (aproximativ 2-3%) și sunt adesea legate de malformații fetale, stil de viață nesănătos al mamei, infecții sau traumatisme uterine (avort terapeutic).Avortul și personalitatea: Despre ce este vorba, de fapt, în dilema morală | Glenn Cohen | Big Think
Recuperarea după Avort
Recuperarea Fizică
Refacerea fizică durează, în general, de la câteva ore la câteva zile. Menstruația revine în aproximativ 4-6 săptămâni. Se recomandă evitarea contactului sexual timp de cel puțin două săptămâni după procedură, deși pot fi utilizate metode contraceptive imediat.Sarcinile Viitoare
Posibilitatea unei noi sarcini apare odată cu următorul ciclu menstrual. Este esențială stabilizarea fizică și emoțională înainte de o nouă sarcină, iar medicul ginecolog poate oferi consiliere în acest sens.Majoritatea femeilor care au trecut printr-un avort au sarcini ulterioare cu evoluție normală. Mai puțin de 5% dintre femei experimentează două avorturi consecutive, iar doar 1% au trei sau mai multe.
În cazul avorturilor multiple, în special peste trei consecutive, este recomandat consultul medical pentru identificarea posibilelor cauze, cum ar fi anomalii uterine, tulburări de coagulare sau anomalii cromozomiale.
Vindecarea Emoțională
Recuperarea emoțională poate fi un proces mai îndelungat. Avortul poate fi resimțit ca o pierdere profundă, însoțită de emoții precum furie, vinovăție sau disperare. Acordarea timpului necesar pentru procesarea acestei experiențe este crucială.Prevenția Avortului
În multe cazuri, avortul spontan nu poate fi prevenit. Totuși, menținerea unei stări optime de sănătate, participarea la controale prenatale regulate și evitarea factorilor de risc (fumat, alcool) sunt măsuri profilactice importante.Controlul asupra capacității reproductive proprii necesită informare și acces la metode contraceptive pentru a preveni sarcinile nedorite. Promovarea planificării familiale voluntare și a educației sexuale contribuie la scăderea ratei avorturilor.
Rata avorturilor este influențată de factori socio-economici și culturali-religioși. Lipsa implicării parteneriale în responsabilitatea creșterii copiilor poate, de asemenea, favoriza avortul.
În România, interzicerea avortului în 1966 a avut ca scop creșterea demografică, permițând excepții în situații limită. Legalizarea avortului a avut loc la sfârșitul anului 1989. Accesul la metode moderne de planificare familială contribuie la scăderea numărului de avorturi.
Conform legislației actuale, avortul este permis în condițiile stabilite de lege. Efectele avortului asupra fertilității sunt recunoscute.