Fracturile sunt leziuni ale oaselor care rezultă prin aplicarea unei forțe fizice mai mari decât capacitatea lor de rezistență. Acestea pot fi cauzate de traumatisme, accidente sau boli care afectează densitatea osoasă. În timpul sarcinii, corpul trece prin schimbări semnificative care pot afecta temporar funcționarea organismului, inclusiv predispunerea la afecțiuni ortopedice. Durerile articulare și de spate sunt frecvente la gravide, alături de durerea de bazin și senzația de presiune în zona șoldurilor. Gleznele și picioarele umflate sunt, de asemenea, printre cele mai comune simptome.
Recunoașterea unei fracturi
Recunoașterea unei fracturi poate fi dificilă, deoarece simptomele sale pot fi similare cu cele ale entorselor sau contuziilor. O fractură osoasă apare atunci când forța exercitată împotriva unui os este mai puternică decât cea pe care o poate suporta. Aceasta poate fi cauzată de un impact puternic, o leziune de răsucire sau mișcări repetitive (fracturi de stres).
Semne și simptome ale fracturii
- Durere ascuțită: Se resimte în zona afectată, în special la mișcare sau la aplicarea greutății.
- Spasme musculare: Mușchii din jurul osului rupt pot intra în spasm, agravând durerea.
- Echimoze (vânătăi): Se formează din cauza sângerării sub piele, putând apărea la distanță de locul fracturii.
- Edem (umflătură): Zona afectată poate deveni umflată.
- Deformare: În cazuri severe, piciorul poate prezenta o formă neobișnuită, osul putând chiar să străpungă pielea.
- Sunet de pocnet: Uneori, se poate auzi un sunet la momentul producerii fracturii.
- Incapacitatea de a merge: În cazul unei fracturi de picior, mersul devine imposibil.
- Sensibilitate la atingere: Zona afectată este sensibilă la presiune.
Este important de menționat că simptomele pot varia de la o persoană la alta. De asemenea, luxațiile, entorsele și contuziile pot prezenta simptome similare, necesitănd o evaluare medicală atentă pentru a stabili diagnosticul corect.
Tipuri de fracturi
Fracturile pot fi clasificate în mai multe moduri:
Clasificare după integritatea pielii:
- Fractură deschisă (compusă): Osul (sau oasele) devine vizibil la nivelul tegumentului. Aceasta prezintă un risc crescut de infecție.
- Fractură închisă: Osul este rupt, dar pielea rămâne intactă.
Clasificare după complexitate:
- Fractură completă: Osul este rupt în două sau mai multe bucăți.
- Fractură incompletă (Greenstick): Osul rupt nu este complet separat, caracteristică mai ales copiilor.
Clasificare după numărul de fragmente:
- Fractură simplă: Osul se rupe în două bucăți.
- Fractură cominutivă: Osul se fracturează în minimum trei bucăți distincte sau complexe, cauzată de traumatisme severe.
Clasificare după alinierea fragmentelor:
- Fractură deplasată: Fragmentele osoase s-au deplasat din poziția lor normală.
- Fractură nedeplasată: Fragmentele osoase rămân în aliniere corectă.
Alte tipuri de fracturi includ fracturile oblice, segmentale și spirale, în funcție de direcția liniei de fractură.
Diferența între fractură, luxație, entorsă și contuzie
Este esențial să se facă distincția între aceste tipuri de leziuni:
- Fractură: Ruptura unui os.
- Luxație: Deplasarea a două oase dintr-o articulație din poziția corectă.
- Entorsă: Întinderea sau ruperea ligamentelor dintr-o articulație.
- Contuzie: Lovitură sau zdrobire a țesuturilor moi, care poate provoca durere și vânătăi, dar fără ruperea osului.
Deși simptomele pot fi similare, o evaluare medicală, inclusiv investigații imagistice, este necesară pentru un diagnostic precis.
Prim ajutor în caz de fractură
În cazul unei suspiciuni de fractură, este important să se acționeze rapid și corect pentru a evita agravarea leziunii:
- Nu mișcați persoana: Evitați mișcarea inutilă a persoanei accidentate.
- Opriți sângerarea: Aplicați presiune pe rană cu un bandaj steril sau o cârpă curată. În cazul unei fracturi deschise, aplicați presiune în jurul marginilor rănii.
- Imobilizați zona lezată: Nu încercați să realiniați osul sau să împingeți un os ieșit prin piele. Folosiți atele (obiecte rigide precum stinghii de lemn, reviste pliate) pentru a susține membrul afectat, imobilizând-l deasupra și dedesubtul fracturii.
- Aplicați gheață: Puneți comprese cu gheață (înfășurate într-un prosop) pentru a limita tumefierea și a ameliora durerea.
- Susțineți membrul afectat: Folosiți perne sau alte obiecte moi pentru a oferi sprijin și confort.
- Apelați la ajutor medical: Solicitați imediat asistență medicală de urgență.
Diagnosticarea fracturilor
Pentru stabilirea diagnosticului corect, medicul ortoped va lua în considerare:
- Istoricul medical complet: Detalii despre accident, simptome și afecțiuni preexistente.
- Examinare clinică: Evaluarea fizică a zonei afectate.
- Investigații imagistice:
- Raze X: Testul standard pentru vizualizarea oaselor și identificarea fracturilor.
- Tomografie computerizată (CT): Oferă imagini detaliate ale oaselor, mușchilor și organelor, utilă în cazuri complexe sau leziuni grave.
- Imagistică prin rezonanță magnetică (RMN): Produce imagini detaliate ale țesuturilor moi, utile în evaluarea leziunilor ligamentare și musculare asociate fracturilor.
Tratamentul fracturilor
Tratamentul unei fracturi depinde de severitatea, localizarea și tipul acesteia. Principalele obiective sunt realinierea fragmentelor osoase, imobilizarea pentru a permite vindecarea și recuperarea funcționalității.
Metode de tratament
- Imobilizare:
- Atele: Folosite pentru imobilizare temporară sau în cazuri de fracturi minore, de obicei purtate 3-5 săptămâni.
- Ghips: Aplicat pentru a menține oasele în poziție corectă pe durata vindecării, purtat de obicei 6-8 săptămâni sau mai mult. În caz de umflătură severă, se poate aplica inițial o atelă sau un ghips parțial, urmat de un ghips complet după reducerea edemului.
- Reducere osoasă (non-chirurgicală): Medicul manevrează oasele pentru a le realinia. Poate necesita sedare sau anestezie.
- Intervenție chirurgicală: Necesara pentru fracturile severe, deplasate sau complicate.
- Fixare internă: Introducerea de materiale metalice (tije, plăci, șuruburi, fire, stifturi) pentru a menține fragmentele osoase în poziție. Acestea rămân de obicei permanent, cu excepția firelor, care se pot îndepărta.
- Fixare externă: Montarea de șuruburi în os, conectate la un suport extern, utilizată pentru stabilizarea fracturilor complexe sau deschise.
- Artroplastie (înlocuirea articulației): Procedură pentru fracturile care implică o articulație (umăr, cot, genunchi), unde articulația deteriorată este înlocuită cu una artificială.
- Grefă osoasă: Introducerea de țesut osos suplimentar pentru a ajuta la vindecarea fracturilor grave sau a celor care nu se vindecă corespunzător.
Procesul de vindecare a fracturii
Vindecarea oaselor este un proces complex care implică mai multe etape:
- Faza inițială (hematom și inflamație): Ruptura vaselor de sânge duce la formarea unui hematom și declanșarea inflamației, pregătind terenul pentru reparare.
- Faza de proliferare celulară (calus moale): În 7-20 de zile, celulele se înmulțesc și formează o matrice de cartilaj și țesut fibros.
- Faza de remodelare (calus definitiv): Odată cu reluarea mișcărilor, excesul de țesut este resorbit și se depune os nou, restaurând arhitectura normală. Acest proces poate dura luni sau chiar ani.
Vindecarea primară, prin remodelare directă, apare rar și necesită o reducere perfectă a fragmentelor osoase și imobilizare completă.
Factori care influențează vindecarea
- Vârsta pacientului: Copiii se vindecă mai repede datorită capacității de regenerare.
- Starea generală de sănătate: Bolile cronice, nutriția deficitară sau circulația sangvină compromisă pot încetini vindecarea.
- Localizarea fracturii: Anumite oase sau zone se vindecă mai repede decât altele.
- Severitatea fracturii: Fracturile cominutive sau cele deschise necesită un timp de vindecare mai lung.
- Respectarea tratamentului: Imobilizarea corectă și recomandările medicale sunt cruciale.
- Stilul de viață: Fumatul afectează negativ circulația și vindecarea osoasă.
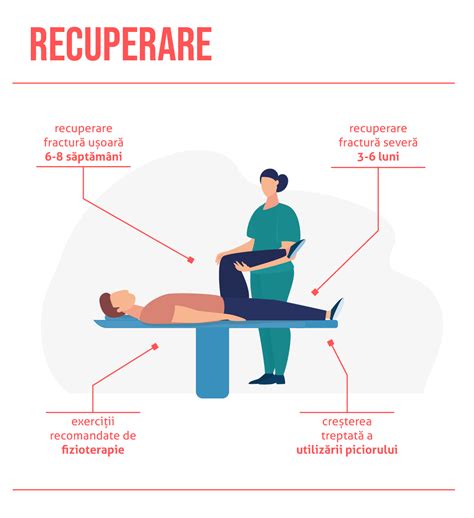
Recuperarea după fractura de picior
Recuperarea este o etapă esențială pentru a reda funcționalitatea completă piciorului.
Etape ale recuperării
- Imobilizare: Perioada inițială de protecție a fracturii.
- Recuperare activă (Kinetoterapie și Fizioterapie):
- Exerciții de mobilizare ușoară a gleznei și degetelor imediat post-operator.
- Exerciții pentru menținerea forței musculare (cvadriceps, gluteali) și a mobilității membrului inferior.
- Încărcarea progresivă pe piciorul operat, sub supraveghere medicală, în funcție de durere și edem.
- Mers pe bicicletă, exerciții de echilibru și stretching.
- Revenirea la activități funcționale și specifice sportului practicat, cu creșterea graduală a intensității.
- Consultații medicale periodice: Monitorizarea vindecării prin examene clinice și radiografii.
Durata recuperării variază, o fractură minoră necesitând aproximativ 6-8 săptămâni pentru vindecare, în timp ce fracturile mai severe pot dura 3-6 luni sau mai mult. Este important să nu se grăbească revenirea la activitățile normale, deoarece osul s-ar putea să nu fie complet vindecat.
Complicații posibile ale fracturilor
Deși majoritatea fracturilor se vindecă complet, pot apărea complicații:
- Întârzierea vindecării sau pseudoartroza: Osul nu se vindecă corect sau la timp.
- Consolidare vicioasă: Fractura se vindecă într-o poziție incorectă, ducând la deformări.
- Infecția osoasă (osteomielită): Mai frecventă în fracturile deschise sau după intervenții chirurgicale.
- Sindromul de compartiment: Creșterea presiunii în interiorul unui mușchi, cauzată de sângerare sau inflamație, putând afecta nervii și vasele de sânge. Necesită intervenție chirurgicală de urgență.
- Afectarea nervilor, vaselor de sânge sau mușchilor: Leziuni cauzate în timpul traumatismului sau al intervenției chirurgicale.
- Calus exuberant: Formarea unui calus excesiv care poate comprima structurile adiacente.
- Necroză avasculară: Moartea țesutului osos din cauza lipsei aportului de sânge.
Dacă apar complicații, pot fi necesare tratamente suplimentare, precum terapie cu ultrasunete, terapie cu celule stem sau intervenții chirurgicale complexe.
Considerații speciale pentru gravide
Sarcina implică modificări hormonale și fizice semnificative care pot influența sănătatea osoasă și articulară. Creșterea în greutate, relaxarea ligamentelor și modificarea centrului de greutate pot duce la dureri articulare, de spate și pelviene. Deși sarcina nu crește în mod direct riscul de fracturi, este important ca orice leziune să fie evaluată corespunzător, iar tratamentul să fie adaptat pentru siguranța mamei și a fătului. Metodele de tratament non-farmacologice, precum exercițiile ușoare, compresele și suportul pelvian, sunt adesea preferate. Evitarea medicamentelor fără recomandare medicală și menținerea unei diete echilibrate sunt esențiale.