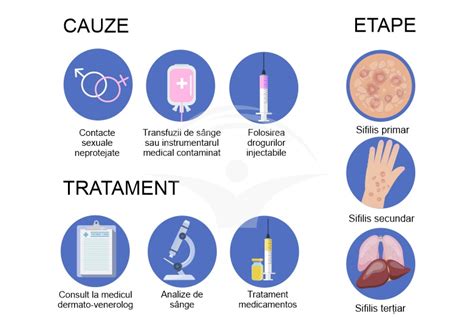
Sifilisul în sarcină reprezintă o infecție cauzată de bacteria Treponema Pallidum, o spirochetă patogenă care poate avea consecințe grave atât pentru mamă, cât și pentru făt. Transmiterea acestei infecții se poate produce prin contact sexual, de la mamă la făt (transplacentar sau la naștere), prin transfuzii de sânge sau prin utilizarea de instrumentar medical nesterilizat. Bacteria pătrunde în organism prin mucoase sau prin leziuni ale pielii.
Boala evoluează în mai multe stadii, cu simptome variabile în funcție de evoluția afecțiunii. Sifilisul este contagios în primele două stadii și la începutul celui de-al treilea. Tipul de infecție transmis de la mamă la bebeluș poartă denumirea de sifilis congenital. Netratată, infecția în timpul sarcinii prezintă riscuri majore pentru bebeluș, putând duce, în cazuri grave, chiar la decesul acestuia. Din acest motiv, testarea femeilor însărcinate pentru sifilis este esențială și recomandată de toți specialiștii.
Stadiile și Simptomele Sifilisului
Sifilisul este o boală care evoluează în 4 stadii distincte: primar, secundar, latent și terțiar. Primele simptome ale unei infecții cu sifilis apar, în general, la aproximativ 3 săptămâni de la contaminare. Acestea se manifestă prin apariția unor leziuni nedureroase, care nu provoacă mâncărime, la nivelul organelor genitale. Aceste leziuni, cunoscute sub numele de șancru, pot apărea și la nivelul anusului, limbii sau buzelor. Dacă aceste leziuni sunt ignorate, ele dispar, însă infecția persistă în organism, iar boala continuă să evolueze.
În stadiul primar, boala se manifestă clinic prin prezența șancrului și a adenopatiilor (mărirea ganglionilor limfatici regionali). Șancrul sifilitic dispare, de obicei, în maxim 6 săptămâni. Dacă infecția nu este tratată, aceasta progresează către stadiul secundar, caracterizat prin simptome precum:
- Erupții cutanate maculopapulare difuze (pete roșiatice reliefate), adesea de culoare roșie sau maronie (rozeole sifilitice), care pot apărea pe trunchi, față, palme și tălpi.
- Febra.
- Dureri de gât.
- Pierdere în greutate.
- Dureri de cap și musculare.
- Inflamația ganglionilor limfatici.
- În cazuri rare, pot apărea hepatită, boli de rinichi sau artrită.
- Căderea părului (alopecie neregulată).
- Manifestări oculare (uveită, retinită și nevrită optică).
- Manifestări neurologice precoce (meningită aseptică, neuropatii craniene).
Aceste simptome pot apărea la două până la zece săptămâni după primele leziuni și pot dura de la câteva zile la câteva săptămâni. Erupția poate reapărea în mai multe faze, întrerupte de perioade asimptomatice, pe parcursul a 1-2 ani.
Stadiul latent se caracterizează prin absența oricăror semne sau simptome de infecție, însă testele serologice sunt pozitive. Sifilisul latent precoce este definit ca o infecție apărută de mai puțin de un an, existând și sifilis latent tardiv (peste 1 an de la infecție) sau cu durată necunoscută. Chiar și în această formă asimptomatică, o femeie care are sifilis în sarcină va transmite boala fătului.
Stadiul terțiar (sifilis tardiv) apare, de obicei, după câțiva ani de la infecția inițială, putând varia de la 4 până la 40 de ani. În acest stadiu, bacteria Treponema Pallidum poate afecta organele vitale, inclusiv inima, creierul, sistemul nervos central, ochii, ficatul și plămânii. Complicațiile pot include demență, paralizie, orbire, afectări cardiovasculare și pot duce chiar la deces. În acest stadiu, sifilisul nu mai poate fi tratat complet.
Sifilisul Congenital: Riscuri și Consecințe
Transmiterea sifilisului de la mamă la făt poate avea loc după luna a 5-a de sarcină. Riscul de transmitere crește pe măsură ce sarcina avansează, iar dacă infecția maternă este recentă, șansele ca nou-născutul să fie infectat sunt semnificativ mai mari. Sifilisul netratat în sarcină poate duce la:
- Avort spontan (reprezentând aproximativ 5% din cazuri, frecvent în lunile V-VI de sarcină, adesea însoțit de hemoragii).
- Naștere prematură.
- Nasterea unor copii morți.
- Malformații congenitale (deși rolul sifilisului în dezvoltarea acestora a fost revizuit și nu mai este considerat o cauză directă).
- Manifestări septicemice la nou-născut, care pot duce la moartea fătului.
- Leziuni neurologice la copil.
Bebelușii născuți cu sifilis congenital pot prezenta diverse leziuni. Printre cele mai grave se numără:
- Leziuni cutanate, cum ar fi pemfigusul palmoplantar, care apare adesea la naștere sau în primele două zile.
- Leziuni mucoase și viscerale, precum hepatomegalie (ficat mărit) sau splenomegalie (splină mărită).
- Oase dezvoltate anormal.
- Dificultăți neurologice.
Statistic, aproximativ 40% dintre copiii născuți dintr-o mamă infectată cu sifilis în timpul sarcinii pot deceda la naștere. Netratate, aceste manifestări pot duce la un prognostic rezervat, cu rate ale mortalității între 20% și 50%.
Sifilisul congenital: o problemă care poate fi prevenită
Diagnosticarea Sifilisului în Sarcină
Diagnosticul sifilisului se realizează în urma unei analize de sânge. Femeile însărcinate sunt testate în primele luni de sarcină și, în multe cazuri, repetă testul după săptămâna a 28-a. Testarea este esențială, mai ales în primul trimestru de sarcină (ideal, până în săptămâna a 10-a), pentru a permite inițierea tratamentului din timp și pentru a elimina riscul transmiterii infecției către făt.
Principalele metode de diagnostic implică teste serologice care pun în evidență anticorpii din sânge, produși ca răspuns la infecția cu Treponema Pallidum. Aceste teste se împart în două categorii:
- Teste non-treponemice (nespecifice): Detectează anticorpii nespecifici (reagine, anticardiolipine) eliberați în urma leziunilor celulare cauzate de infecție. Cele mai cunoscute sunt VDRL (Venereal Disease Research Laboratory) și RPR (Rapid Plasma Reagin). Aceste teste sunt rapide, sensibile și au un cost redus, fiind utile în screening-ul precoce. Totuși, ele pot prezenta rezultate fals pozitive în situații precum sarcina, bolile autoimune (lupus), infecții virale recente, vaccinări sau consum excesiv de alcool.
- Teste treponemice (specifice): Detectează anticorpii specifici îndreptați împotriva proteinelor bacteriei Treponema Pallidum. Exemple includ FTA-ABS (Fluorescent Treponemal Antibody Absorption), TPHA (Treponema Pallidum Hemagglutination Assay) și TP-EIA (Treponema Pallidum Enzyme Immunoassay). Aceste teste sunt folosite pentru a confirma diagnosticul în cazul unui rezultat pozitiv la testele non-treponemice.
Testul VDRL, o analiză serologică, detectează prezența anticorpilor produși de organism în urma infecției cu Treponema Pallidum. Principiul testului se bazează pe reacția antigen-anticorp, vizibilă sub forma unei aglutinări. Deși nu confirmă prezența bacteriei în sine, un rezultat pozitiv sugerează infecția prin intermediul răspunsului imun. Testul VDRL este, în general, un test de screening, iar un rezultat pozitiv necesită confirmare cu un test treponemic.
Interpretarea rezultatelor:
- Rezultat negativ: Sugerează absența sifilisului sau o infecție foarte incipientă, când anticorpii nu sunt încă detectabili.
- Rezultat pozitiv: Indică prezența anticorpilor și sugerează o posibilă infecție cu sifilis. Rezultatul trebuie confirmat prin teste suplimentare.
- Rezultate fals pozitive: Pot apărea la testul VDRL în diverse condiții (sarcina, boli autoimune etc.).
- Rezultate fals negative: Sunt mai puțin frecvente, dar pot apărea în stadii foarte incipiente sau avansate ale bolii.
În România, se efectuează, de obicei, inițial, testarea VDRL sau RPR (teste non-treponemice). Un rezultat pozitiv la aceste teste necesită confirmare prin teste specifice, precum TPHA sau FTA-ABS.
Prevenirea și Tratamentul Sifilisului în Sarcină
Prevenirea sifilisului, în special în cazul femeilor însărcinate, se bazează pe respectarea unor reguli stricte pentru a evita boala, deoarece nu există vaccin.
- Rapoarte sexuale protejate: Utilizarea prezervativului este recomandată, însă acesta este eficient doar dacă acoperă leziunile.
- Evitarea relațiilor pasagere: Este important să se evite partenerii sexuali necunoscuți, al căror istoric medical nu este cunoscut.
- Testarea obligatorie în sarcină: Testarea pentru sifilis este obligatorie pentru gravide pentru a preveni complicațiile atât pentru mamă, cât și pentru bebeluș.
Tratamentul sifilisului, inclusiv în sarcină, este eficient dacă este inițiat precoce. Acesta constă în administrarea de antibiotice, în special penicilină, administrată injectabil. Doza și durata tratamentului variază în funcție de gravitatea cazului și stadiul bolii.
- Pentru femeile alergice la penicilină, se poate recomanda azitromicină sau doxiciclină, după o eventuală desensibilizare.
- Tratamentul cu antibiotice este administrat atât mamei, cât și nou-născutului, dacă a fost expus la sifilis în timpul sarcinii.
- Dacă boala este depistată înainte de săptămâna a 26-a de sarcină și se începe tratamentul, există șanse ca bebelușul să se nască sănătos.
- Contactul sexual trebuie evitat până când testele confirmă dispariția infecției din organism.
- Există un protocol de urmărire pentru pacienții tratați, care implică analize de sânge periodice pentru a monitoriza răspunsul la tratament.
Dacă rezultatul unuia dintre testele de screening este pozitiv, pacienta va fi programată pentru a discuta cu un specialist în sănătatea sexuală. Echipa medicală va consilia pacienta asupra tratamentului necesar și o poate îndruma către teste pentru alte infecții cu transmitere sexuală (ITS). Este important ca partenerul sexual să fie, de asemenea, testat și tratat, dacă este necesar, precum și alți parteneri sexuali sau copii, dacă este cazul.
Monitorizarea eficientă a tratamentului se face prin teste repetate după finalizarea terapiei, pentru a verifica dacă infecția a fost complet eradicată sau dacă este necesară ajustarea acesteia. Testul VDRL este utilizat și pentru a monitoriza eficiența tratamentului. Titrurile VDRL/RPR scad rapid după administrarea terapiei în sifilisul precoce, dar anticorpii specifici IgG pot persista toată viața, fiind un marker al infecției în antecedente.
Sifilisul este o infecție cu transmitere sexuală serioasă, dar complet tratabilă dacă este diagnosticată și gestionată corect. Diagnosticarea timpurie protejează sănătatea individuală și contribuie la reducerea răspândirii infecției în comunitate.