Incapacitatea de a concepe generează frecvent frustrare, stres emoțional, inadaptare, furie, vină și resentimente. Infertilitatea este o afecțiune medicală care poate cauza pacientului atât daune psihologice, cât și daune fizice, spirituale și medicale. Unicitatea acestei afecțiuni implică afectarea în cuplu atât a pacientului, cât și a partenerului acestuia. Estimările sugerează că aproximativ una din șase persoane de vârstă reproductivă din întreaga lume se confruntă cu infertilitate de-a lungul vieții. Conform Organizației Mondiale a Sănătății, infertilitatea este definită ca eșecul de a obține o sarcină după 12 luni de act sexual regulat neprotejat.
Infertilitatea masculină (numită și infertilitate bărbați) este o problemă relativ frecventă și trebuie abordată cu aceeași importanță ca și infertilitatea feminină. Un aspect important și inclusiv este că fertilitatea este o problemă de cuplu - ambii parteneri ar trebui să fie evaluați medical atunci când apar dificultăți în obținerea unei sarcini.
Infertilitatea masculină se referă la scăderea sau absența capacității bărbatului de a contribui la conceperea unui copil cu partenera sa. Cu alte cuvinte, chiar dacă partenera este fertilă, problemele de fertilitate ale bărbatului împiedică obținerea unei sarcini. Cel mai adesea, infertilitatea la bărbați devine evidentă abia după ce un cuplu încearcă fără succes să aibă un copil timp îndelungat. Cauzele pot fi variate și pot afecta producția de material seminal (spermatozoizi), transportul acestuia sau chiar funcția sexuală.
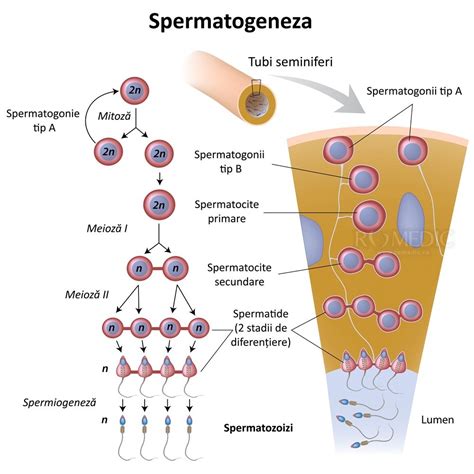
Procesul de Spermatogeneză
În condiții normale, spermatogeneza este continuă și necesită aproximativ 72-74 de zile pentru maturarea de la celula germinativă (spermatogonie) la spermatozoid. În interiorul tubilor seminiferi, celulele Sertoli susțin și reglează maturarea, iar celulele Leydig produc testosteronul necesar pentru menținerea spermatogenezei.
Spermatogeneza poate fi influențată de căldura excesivă, diverse afecțiuni - genito-urinare (infecții urogenitale), endocrine (anormalități ax hipotalamo-hipofizo-gonadal, afecțiuni corticosuprarenală, hiperprolactinemia, hipotiroidismul, hipogonadismul) sau genetice, medicamente sau substanțe toxice. Rezultatul este o cantitate inadecvată sau o modificare calitativă a spermei.
Cauzele Infertilității Masculine
Infertilitatea masculină poate fi cauzată de o serie de factori, care pot fi grupați în mai multe categorii:
Probleme în Producția Spermei
- Dezechilibre hormonale: Nivel scăzut de testosteron sau tulburări ale glandei pituitare.
- Factori genetici: Sindromul Klinefelter sau alte anomalii cromozomiale.
- Infecții ale testiculelor: De exemplu, oreionul testicular (orhita).
- Expunerea la toxine: Fumatul, pesticidele, radiațiile pot afecta spermatogeneza.
Aceste situații pot duce la un număr redus de spermatozoizi sau la spermatozoizi cu formă ori motilitate anormală.
Varicocelul
Varicocelul, o dilatare a venelor din plexul testicular, este o cauză frecventă și tratabilă de infertilitate masculină. Acesta poate crește temperatura locală a testiculelor și afecta astfel producția și calitatea spermei.
Obstrucții pe Căile Spermatice
Blocajele sau defectele anatomice la nivelul tuburilor ce transportă sperma de la testicule către uretră (cum ar fi vase deferente blocate, epididim obstruat sau consecințe ale unei vasectomii) pot împiedica ejacularea normală a spermei. Infecțiile repetate, traumatismele sau malformațiile congenitale pot bloca canalele prin care circulă spermatozoizii.
Tulburări de Ejaculare sau Disfuncții Sexuale
Probleme precum disfuncția erectilă (dificultatea de a obține sau menține erecția) sau tulburările de ejaculare (ejaculare precoce sau ejaculare retrogradă, când sperma ajunge în vezica urinară) pot împiedica depunerea spermatozoizilor în tractul reproductiv feminin. Anumite medicamente sau intervenții chirurgicale (ex. intervenții la nivelul prostatei, diabetul) pot cauza ejaculare retrogradă.
Cauze Imunologice
În cazuri rare, sistemul imunitar al bărbatului poate produce anticorpi antispermatozoizi, care atacă propriile spermii și le împiedică mobilitatea sau capacitatea de a fecunda ovulul. Atât bărbații, cât și femeile sunt capabili să producă anticorpi împotriva spermatozoizilor umani. Astfel de anticorpi pot apărea după infecții, traume testiculare sau intervenții chirurgicale.
Dezechilibre Hormonale
Orice tulburare care afectează axa hipotalamus-hipofiză-testicule poate duce la infertilitate. De exemplu, hipogonadismul (producție insuficientă de hormoni sexuali), hiperprolactinemia (exces de prolactină) sau afecțiuni tiroidiene pot influența negativ producția de spermatozoizi.
Infecții și Boli Cronice
Infecțiile cu transmitere sexuală netratate (chlamydia, gonoree) pot provoca inflamații, cicatrici și blocaje pe căile seminale. Alte infecții ale tractului reproducător (prostatite, infecții ale epididimului) pot afecta calitatea spermei. Boli cronice precum diabetul zaharat, bolile renale sau ciroza hepatică pot, de asemenea, să scadă fertilitatea prin mecanisme hormonale sau vasculare.
Anumite Medicamente și Tratamente
Terapia de chimioterapie și radioterapia pentru cancer pot reduce drastic producția de spermatozoizi. De asemenea, utilizarea pe termen lung a steroizilor anabolizanți, a anumitor medicamente pentru ulcer, psoriazis sau artrită, poate afecta temporar sau permanent fertilitatea masculină.
Cauze Genetice și Congenitale
Pe lângă sindroamele genetice menționate, defecte congenitale precum criptorhidia (testicul necoborât în scrot la naștere) predispun la infertilitate și pot afecta pe termen lung sănătatea testiculului.
Factori de Risc pentru Infertilitatea Masculină
Există o serie de factori de risc care pot crește probabilitatea ca un bărbat să se confrunte cu probleme de fertilitate:
- Vârsta înaintată: După 40-50 de ani pot apărea scăderi în numărul și motilitatea spermatozoizilor.
- Fumatul și consumul de substanțe nocive: Tutunul, alcoolul și drogurile recreative afectează producția de spermatozoizi.
- Obezitatea: Poate perturba echilibrul hormonal și afecta calitatea spermei.
- Stresul cronic: Poate afecta hormonii necesari reproducerii.
- Expunerea la toxine și poluanți: Pesticidele, metalele grele, radiațiile pot scădea calitatea spermei.
- Căldura excesivă la nivelul scrotului: Folosirea frecventă a saunei, băilor fierbinți, purtarea de lenjerie strâmtă.
- Infecții netratate și probleme medicale: Infecții cu transmitere sexuală, diabet zaharat, boli autoimune.
- Istoric de probleme urologice: Criptorhidie, torsiune testiculară, traumatisme genitale.
- Tratamente medicale anterioare: Chimioterapie, radioterapie, intervenții chirurgicale.
- Factori genetici ereditari: Istoric familial de infertilitate, sindroame genetice.
Simptomele Infertilității Masculine
Mulți dintre acești factori de risc pot fi abordați și modificați. Spre deosebire de alte afecțiuni medicale, infertilitatea la bărbați adesea nu are simptome evidente. Cei mai mulți bărbați nu realizează că au o problemă de fertilitate decât în momentul în care încearcă, fără succes, să obțină o sarcină alături de parteneră. Totuși, există câteva semne și manifestări care pot sugera existența unei probleme de fertilitate la bărbați:
- Incapacitatea de a concepe (infertilitate primară): Absența obținerii unei sarcini după o perioadă îndelungată (peste 1 an) de contacte sexuale regulate și neprotejate.
- Tulburări sexuale: Dificultatea de a menține erecția (disfuncție erectilă) sau dificultatea de a ejacula. Scăderea apetitului sexual (libido scăzut) poate semnala dezechilibre hormonale.
- Durere, umflare sau disconfort testicular: Poate indica probleme precum varicocel, infecții testiculare sau alte afecțiuni.
- Modificări hormonale vizibile: Ginecomastia (mărirea sânilor la bărbat), pilozitate facială sau corporală redusă.
- Alte simptome generale: Simptome legate de cauza subiacentă, precum febră, secreții uretrale anormale, urină tulbure după orgasm (în cazul ejaculării retrograde).
Este important de menționat că mulți bărbați cu probleme de fertilitate nu prezintă niciun simptom vizibil.
Diagnosticarea Infertilității Masculine
Diagnosticul de infertilitate masculină presupune o evaluare medicală detaliată și efectuarea unor investigații specifice. Procesul începe, de regulă, în cabinetul unui medic urolog sau al unui specialist în infertilitate (androlog/medic de medicină reproductivă) și cuprinde mai mulți pași:
1. Consultația Inițială și Istoric Medical
Medicul va realiza o anamneză amănunțită, discutând despre istoricul medical personal, familial, obiceiurile de viață și viața sexuală a pacientului.
2. Examenul Clinic
Examinarea fizică generală cu accent pe zona genitală, palparea testiculelor pentru a verifica mărimea, consistența și prezența eventualilor noduli sau zone dureroase.
3. Analize de Laborator și Teste Specifice
- Spermograma (analiza spermei): Testul de bază, care oferă informații despre volumul spermei, numărul total de spermatozoizi, concentrația, motilitatea, vitalitatea și morfologia spermatozoizilor. Analiza se realizează după o abstinență sexuală de 2-5 zile, ideal recoltată și analizată într-un centru specializat.
- Gradul de fragmentare a ADN-ului din spermatozoizi: Nu se realizează de rutină, dar evaluează integritatea ADN-ului prezent în spermatozoizi.
- Analize hormonale din sânge: Pentru a verifica nivelurile de testosteron, FSH, LH, prolactină etc.
- Teste pentru infecții: Testarea pentru Chlamydia sau alte ITS.
- Analiza urinei după ejaculare: În caz de suspiciune de ejaculare retrogradă.

4. Teste Imagistice
- Ecografie scrotală: Vizualizează structura testiculelor și poate confirma prezența unui varicocel sau a chisturilor epididimare.
- Ecografie transrectală: Poate examina ductele ejaculatorii, veziculele seminale și prostata.
5. Teste Genetice
Dacă analizele inițiale indică azoospermie (lipsa totală a spermatozoizilor) sau alte anomalii grave, medicul poate recomanda:
- Cariotipul: Analiza cromozomilor pentru a depista anomalii numerice sau structurale. Cariotipul uman prezintă 46 de cromozomi, doi dintre aceștia fiind cromozomii sexuali X și Y (46,XX la femei, 46,XY la bărbați).
- Testarea microdelețiilor cromozomului Y: Pierderi mici de material genetic implicate în producția de spermă. Microdelețiile regiunii factorului de azoospermie (AZF) de pe brațul lung al cromozomului Y sunt considerate a fi unele dintre cele mai frecvente cauze genetice ale infertilității masculine. Există trei regiuni importante: AZFa, AZFb și AZFc, care au un rol major în procesul de spermatogeneză.
- Testarea genei CFTR: Mutațiile acestei gene provoacă fibroză chistică.
- Mutațiile genei SRY: Întâlnite la pacienții cu disgeneză gonadală completă (sindrom Swyer).
6. Biopsia Testiculară
În cazurile severe, când spermograma arată foarte puțini sau zero spermatozoizi, se poate recurge la o biopsie testiculară pentru a căuta spermatozoizi în interiorul testiculului. Aceasta ajută și la diagnostic - poate arăta dacă există spermatogeneză blocată la un anumit nivel sau dacă testiculul nu produce deloc celule sexuale.
Testarea Fertilității la Domiciliu
Există teste rapide de fertilitate masculină destinate utilizării la domiciliu, cum ar fi Testul de Fertilitate Masculină Sperm OK® de la Artron. Aceste teste sunt teste imunocromatografice pentru detectarea calitativă a numărului de spermatozoizi în probele de spermă, la o concentrație de cel puțin 15 milioane spermatozoizi per mililitru de spermă.
Mod de utilizare general:
- Recoltarea unei probe de spermă după o abstinență sexuală de 2-7 zile.
- Transferul probei de spermă într-o eprubetă cu soluție tampon și amestecarea acesteia.
- Adăugarea a 2 picături în caseta de testare.
- Citirea rezultatului după 5 minute.
Interpretarea rezultatelor:
- Rezultat negativ: A apărut doar o linie colorată în zona de control (C), indicând o concentrație de spermatozoizi sub 15×10⁶/ml.
- Rezultat pozitiv: Au apărut două linii colorate (în zona de control C și în zona de testare T), indicând o concentrație de spermatozoizi egală sau mai mare de 15×10⁶/ml.
- Rezultat invalid: Nu a apărut nicio linie sau este vizibilă doar o linie în zona de testare (T), dar nu și în zona de control (C).
Limitări ale testelor de la domiciliu:
Este crucial să înțelegeți pe deplin semnificația rezultatului testului. Un rezultat negativ nu poate dovedi că sunteți infertil, iar un rezultat pozitiv nu poate confirma fertilitatea, deoarece alți factori afectează fertilitatea masculină (motilitatea, morfologia, vitalitatea spermatozoizilor). Concentrațiile de spermă pot varia de la o zi la alta. Testele de fertilitate efectuate la domiciliu măsoară, în principal, numărul spermatozoizilor, dar o spermogramă tipică efectuată de medicul specialist evaluează și volumul spermei, vitalitatea, motilitatea și morfologia spermatozoizilor, precum și alți factori importanți.
Dacă vă faceți griji privind fertilitatea, este recomandat să consultați un medic pentru o evaluare completă și un diagnostic exact. Bazarea exclusivă pe testele de la domiciliu poate amâna evaluarea medicală adecvată și tratamentul.