Sarcina, deși adesea o perioadă de bucurie, poate fi marcată și de momente de îngrijorare, tristețe și pierdere, în special în cazul unui avort spontan. Este firesc să traversați o gamă largă de emoții și sentimente contradictorii în astfel de situații. Este important de știut că avortul spontan este un eveniment relativ frecvent, iar vestea bună este că majoritatea femeilor care au experimentat o pierdere a sarcinii au șanse mari să aibă ulterior un copil sănătos.
Ce este un avort spontan?
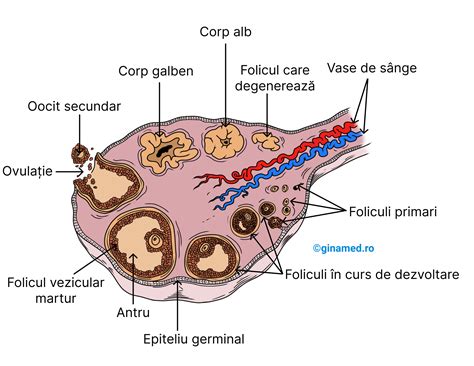
Avortul spontan se definește ca pierderea unei sarcini înainte de a 24-a săptămână de gestație, cel mai adesea în primul trimestru. Contrar unor concepții greșite, acesta nu este cauzat de efort fizic, stres sau activități zilnice obișnuite. În majoritatea cazurilor, este un fenomen biologic imprevizibil și, în mare parte, inevitabil.
Statistic, aproximativ 10-20% dintre sarcinile confirmate clinic se termină prin avort spontan. Totuși, numărul real ar putea fi mai mare, deoarece multe sarcini se pierd înainte ca femeia să conștientizeze că este însărcinată.
Cauzele posibile ale avortului spontan
Există o serie de factori care pot contribui la apariția unui avort spontan:
- Anomalii cromozomiale: Acestea reprezintă cea mai frecventă cauză, fiind responsabile de aproximativ 50% din cazuri. Problemele cromozomiale apar adesea accidental în timpul diviziunii și creșterii embrionului și devin mai frecvente odată cu înaintarea în vârstă a femeii.
- Probleme hormonale: Deficitul de progesteron sau sindromul ovarelor polichistice pot influența implantarea și dezvoltarea sarcinii.
- Infecții: Anumite infecții, precum toxoplasmoza sau listerioza, pot crește riscul.
- Afecțiuni uterine: Anomaliile uterine congenitale, fibroamele sau sinechiile uterine pot afecta capacitatea uterului de a susține o sarcină.
- Tulburări de coagulare: Condițiile care afectează procesul de coagulare a sângelui pot contribui la pierderea sarcinii.
- Boli cronice: Afecțiuni precum diabetul necontrolat pot, de asemenea, juca un rol.
- Vârsta mamei: Riscul de avort spontan crește odată cu vârsta, fiind mai pronunțat după 35 de ani, și semnificativ mai mare după 40 de ani, din cauza anomaliilor cromozomiale mai frecvente la ovulele mai în vârstă.
Recuperarea fiziologică după un avort spontan
După un avort spontan, corpul începe un proces natural de recuperare, care poate include:
- Sângerare vaginală, ce poate dura câteva zile sau săptămâni.
- Durere abdominală, similară crampelor menstruale.
- Scăderea treptată a nivelului hormonului hCG (gonadotropina corionică umană), proces ce poate dura câteva săptămâni.
- Revenirea ciclului menstrual în aproximativ patru până la șase săptămâni.
În funcție de stadiul sarcinii, pot fi necesare intervenții medicale, cum ar fi chiuretajul sau tratamentul medicamentos, pentru evacuarea completă a produsului de concepție.
Impactul psihologic al pierderii sarcinii
Durerea psihologică resimțită în urma unui avort spontan poate fi la fel de intensă, dacă nu chiar mai profundă, decât cea fizică. Femeile pot experimenta:
- Tristețe profundă.
- Sentimente de vinovăție sau rușine.
- Furie sau neîncredere în propriul corp.
- Anxietate legată de viitoarele sarcini.
- Izolare socială.
Este esențial să înțelegeți că aceste trăiri sunt normale. Dacă ați avut un singur avort spontan, în special în primul trimestru, investigațiile extinse nu sunt, de obicei, necesare.
DR. SIMONA HERB: TOTUL DESPRE TERAPIA CENTRATĂ PE EMOȚII | Părinți CuMinți 75
Testele de sarcină și posibilitatea rezultatelor fals pozitive
Primul pas în confirmarea unei sarcini este, de obicei, un test de sarcină. Aceste teste detectează prezența hormonului hCG (gonadotropina corionică umană) în urină sau sânge, hormon produs de organism în timpul sarcinii.
Deși testele de sarcină moderne au o acuratețe ridicată (aproximativ 99%), există situații în care rezultatele pot fi eronate, conducând la un rezultat fals pozitiv. Acest lucru înseamnă că testul indică o sarcină, deși aceasta nu există.
Ce este un rezultat fals pozitiv?
Un rezultat fals pozitiv apare atunci când testul de sarcină indică prezența sarcinii, dar în realitate femeia nu este însărcinată. Acest fenomen poate avea un impact emoțional semnificativ, mai ales pentru cuplurile care își doresc un copil.
Cauzele unui rezultat fals pozitiv
Mai mulți factori pot determina un rezultat fals pozitiv:
- Sarcina chimică: Aceasta apare atunci când ovulul este fecundat, dar nu reușește să se implanteze corespunzător în uter sau nu se dezvoltă. Deși nu este o sarcină evolutivă, producția de hCG poate începe, determinând un test pozitiv. Sarcinile chimice sunt destul de frecvente și adesea trec nedetectate dacă nu se efectuează un test de sarcină la timp. Cauzele pot include probleme uterine (fibroame, sinechii, malformații congenitale) sau deficit de progesteron.
- Avortul spontan sau sarcina oprită din evoluție: După pierderea unei sarcini, nivelurile de hCG scad lent și pot rămâne detectabile în urină sau sânge timp de până la 6 săptămâni. Astfel, un test efectuat în această perioadă poate ieși pozitiv.
- Sarcina ectopică (extrauterină): În acest caz, ovulul fertilizat se implantează în afara uterului, cel mai frecvent în trompele uterine. Deși este o sarcină, aceasta nu poate evolua și necesită intervenție medicală urgentă. Nivelurile de hCG pot crește lent sau pot stagna.
- Anumite medicamente: Medicamentele utilizate în tratamentul infertilității, care conțin hCG, pot influența rezultatul testelor de sarcină.
- Afectiuni medicale: Unele afecțiuni, cum ar fi chisturile ovariene, afecțiuni renale sau, în cazuri rare, anumite tipuri de cancer (ovarian, testicular), pot duce la producția de hCG.
- Utilizarea incorectă a testului: Respectarea cu strictețe a instrucțiunilor de pe prospect, inclusiv momentul efectuării testului (preferabil dimineața, la prima urină, și la cel puțin o săptămână după întârzierea menstruației) și respectarea termenului de valabilitate, este crucială pentru acuratețea rezultatului.
- Linia de evaporare: Unele teste utilizează linii pentru afișarea rezultatului. O linie slab colorată, apărută după un anumit interval de timp, poate fi confuză. Aceasta poate fi o linie de evaporare, nu un semn de sarcină, și necesită repetarea testului.
Gonadotropina Corionică Umană (hCG)
hCG este un hormon glicoproteic produs în principal de celulele placentare și precursorii acestora. Nivelurile de hCG sunt folosite de testele de sarcină și pot fi detectate printr-o analiză de sânge la aproximativ 11 zile după concepție și printr-un test de urină la 12-14 zile după concepție.
hCG este format din două subunități: alfa (α) și beta (ß). Subunitatea beta (β-hCG) este specifică pentru acest hormon și, de aceea, testele sensibile la β-hCG sunt preferate pentru a evita interferențe cu alți hormoni.
Rolul principal al hCG este de a comunica organismului femeii că este însărcinată și de a menține funcționalitatea corpului galben, esențial pentru susținerea sarcinii în primele săptămâni.
hCG în alte circumstanțe decât sarcina normală
În afara sarcinii normale, concentrații ridicate de hCG pot fi prezente în cazuri de:
- Avort biochimic: Embrionul s-a implantat, dar dezvoltarea a fost întreruptă rapid.
- Sarcina extrauterină.
- Scăderea hCG după un avort: Hormonul poate fi detectat timp de săptămâni după pierderea sarcinii.
- Afecțiuni maligne non-gestaționale: Anumite tumori (testiculare, ovariene, trofoblastice gestaționale etc.) pot secreta hCG.
- Mola hidatiformă: O degenerare a țesutului embrionar sub formă de tumoră, care produce hCG.
Determinarea nivelului de free beta hCG (subunitatea beta liberă) din sânge este utilizată pentru screening-ul prenatal al anomaliilor cromozomiale (sindromul Down, trisomia 18), precum și pentru monitorizarea sarcinilor ectopice, a bolilor trofoblastice și a anumitor tumori.

Gestionarea avortului spontan
Dacă se confirmă un avort spontan, medicul va discuta cu pacienta opțiunile de gestionare:
- Așteptare (gestionare expectativă): Permiterea organismului să elimine sarcina în mod natural. Această metodă are succes la aproximativ 50% dintre femei și poate dura până la 3 săptămâni, fiind asociată cu dureri și sângerări.
- Tratament medicamentos: Administrarea de medicamente (mifepristonă și misoprostol) pentru a ajuta la eliminarea sarcinii. Are succes la aproximativ 85% dintre femei și evită anestezia. Procesul durează câteva ore și este asociat cu dureri și sângerări.
- Intervenție chirurgicală: Aspirarea sarcinii din cavitatea uterină. Are succes la 95% dintre femei și poate fi efectuată sub anestezie generală sau locală. Intervenția este recomandată în caz de sângerări abundente, semne de infecție sau eșecul tratamentului medicamentos.
După pierderea sarcinii, pot apărea sângerări vaginale timp de 1-2 săptămâni și crampe abdominale. Ciclul menstrual revine, în general, în 4-6 săptămâni, iar fertilitatea se restabilește rapid, fiind importantă utilizarea contracepției dacă nu se dorește o nouă sarcină.
Vindecarea emoțională și reluarea activităților
Recuperarea emoțională după un avort spontan este un proces individual. Este recomandat ca femeile să își acorde timp pentru a procesa experiența, să discute cu partenerul, familia sau prietenii. Terapia psihologică poate fi de ajutor. Revenirea la serviciu și reluarea activității sexuale depind de starea de bine fizic și emoțional a fiecărei persoane.
Riscul de avort spontan la o sarcină viitoare nu este semnificativ crescut după unul sau două avorturi spontane precoce. Majoritatea femeilor au șanse mari de a avea o sarcină de succes în viitor.