Ce este Ovarectomia și Impactul Său asupra Fertilității
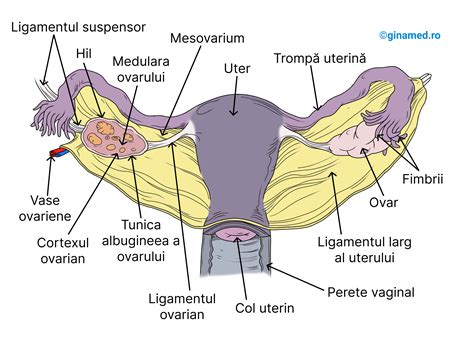
Ovarectomia reprezintă procedura chirurgicală prin care se îndepărtează unul sau ambele ovare. În cazul în care este necesară extirparea ambelor ovare, vorbim despre ovariectomie bilaterală. Așezate pe fiecare parte a uterului, ovarele conțin ovocite și produc hormoni ce controlează ciclul menstrual. După îndepărtarea ovarelor, o femeie este diagnosticată cu infertilitate, ceea ce implică adoptarea unei conduite terapeutice eficiente pentru a obține un copil.
Potrivit specialiștilor, ovariectomia este o procedură relativ sigură. Momentul în care o femeie trece prin această intervenție poate fi unul traumatizant, cu o necesitate acută de suport, chiar și de specialitate. În cazuri complicate, cu afecțiuni grave, poate fi necesară ovariectomia bilaterală pentru a reda sănătatea unei femei.
Există mai multe tipuri de ovarectomie:
- Ovarectomia unilaterală: când se îndepărtează un singur ovar, celălalt continuând să funcționeze normal.
- Ovarectomia bilaterală: implică îndepărtarea ambelor ovare, ceea ce duce la o încetare instantanee a funcției ovariene și la intrarea în menopauză.
- Salpingo-ovarectomia: implică îndepărtarea unui ovar și a unei trompe uterine.
- Salpingo-ovarectomia bilaterală: sunt îndepărtate ambele ovare și ambele trompe uterine.
- Histerectomie cu salpingo-ovarectomie: presupune îndepărtarea uterului în același timp cu trompa uterină și ovarul.
- Histerectomie totală cu salpingo-ovarectomie bilaterală: când uterul, colul uterin, ambele trompe uterine și ambele ovare sunt îndepărtate simultan.
Cauzele și Implicațiile Insuficienței Ovariene
Insuficiența ovariană, cunoscută și sub denumirea de insuficiență ovariană prematură, este o afecțiune în care ovarele unei femei își pierd funcționalitatea înaintea vârstei de 40 de ani. Ovarele au rolul de a produce hormoni sexuali și a elibera regulat ovocitele, proces esențial ce poartă numele de ciclu menstrual și are rol în procesul de concepție.
Principalele cauze ale insuficienței ovariene includ:
- Factori genetici: Mutatiile specifice în anumume gene pot afecta funcționarea normală a ovarelor. Sindromul Turner, o afecțiune în care o femeie are doar un cromozom X în loc de 2, poate duce la afectarea ovarelor și a rezervei ovariene.
- Afecțiuni autoimune.
- Tratamente medicale: Chimioterapia și radioterapia utilizate pentru combaterea cancerului pot afecta negativ funcția ovariană, cauzând deteriorarea țesutului ovarian și reducând rezerva ovariană.
- Factori de mediu și stil de viață: Fumatul a fost asociat cu menopauza precoce și poate accelera pierderea funcției ovariene.
- Intervenții chirurgicale: Chirurgia care implică îndepărtarea unei părți din ovar, precum în cazul chisturilor ovariene, sau afecțiuni precum endometrioza pot contribui la scăderea funcției ovariene.
Insuficiența ovariană poate afecta profund sănătatea și bunăstarea femeilor, manifestându-se prin simptome multiple:
- Absența menstruației (amenoree): Ciclurile devin neregulate sau se opresc complet înainte de vârsta de 40 de ani.
- Scăderea nivelurilor de estrogen: Poate afecta sănătatea oaselor, crescând riscul de osteoporoză.
- Infertilitate: Ovulația devine neregulată sau absentă.
Complicațiile asociate insuficienței ovariene includ riscul crescut de boli cardiovasculare, osteoporoză, infertilitate și efecte psihologice, cum ar fi anxietatea și depresia.
Diagnosticarea și Opțiuni de Tratament pentru Insuficiența Ovariană
Diagnosticul insuficienței ovariene este un proces complex. Primul pas este consultul medical, în cadrul căruia medicul analizează simptomele, istoricul medical personal și familial. Analizele de sânge pentru măsurarea nivelurilor de FSH (hormonul foliculostimulant) și estrogen sunt esențiale, deoarece nivelurile ridicate de FSH și cele scăzute de estrogen sugerează o funcție ovariană redusă.
Testele genetice pot fi recomandate pentru identificarea anumitor boli sau sindroame care pot cauza insuficiență ovariană.
Insuficiența ovariană prezintă provocări semnificative în ceea ce privește fertilitatea, dar nu exclude complet posibilitatea de a concepe. Metodele de reproducere umană asistată includ:
- Fertilizarea in vitro (FIV): O opțiune eficientă pentru femeile cu insuficiență ovariană.
- Ovocite donate: O alternativă viabilă pentru femeile care nu pot produce ovocite proprii calitative.
- Crioprezervarea (congelarea ovocitelor sau a embrionilor): Poate fi o opțiune pentru femeile care anticipează tratamente ce ar putea afecta fertilitatea.
Sarcina după Ovarectomie și Insuficiență Ovariană
După îndepărtarea ovarelor, având diagnosticul de infertilitate, fertilizarea in vitro devine o opțiune principală dacă se dorește un copil.
Sunt două situații posibile:
- Ovocite recoltate și conservate prin criogenare: În cazul în care ovocitele au fost recoltate și conservate anterior prin criogenare.
- Ovocite indisponibile: Dacă ovocitele persoanei care dorește să devină mamă nu mai sunt disponibile, dar uterul femeii poate susține o sarcină și răspunde pregătirii speciale pentru aceasta. În acest caz, este necesară fertilizarea in vitro cu ovocite congelate.
Dacă rezerva ovariană și starea de sănătate a femeii permit, cu un protocol de stimulare atent construit, se pot obține ovocite ce sunt recuperate pentru a fi folosite ulterior în laborator.
O altă modalitate de a deveni mamă în cazul în care nu mai ai ovare este fertilizarea in vitro cu ovocite donate sau, alternativ, cu embrioni donați, dacă există și o infertilitate masculină asociată.
Noutatea momentului în România este decontarea procedurii de fertilizare in vitro (FIV) cu ovocite donate, prin Programul Național. În cazul FIV cu ovocite donate, materialul genetic al partenerului este utilizat pentru fertilizarea ovocitelor donate.
Lipsa ovarelor la femeia-receptor nu influențează embriotransferul sau probabilitatea de a obține o sarcină. O femeie fără ovare poate obține o sarcină cu ovocite donate în aceeași măsură în care o poate face o femeie cu ambele ovare, dar cu o altă cauză pentru care s-a indicat FIV cu ovocite donate.
Sarcina cu un singur ovar este posibilă, presupunând că ovarul rămas și trompele uterine funcționează normal. În cazul în care ambele ovare sunt îndepărtate, concepția naturală nu mai este posibilă. Totuși, cu ajutorul tratamentelor moderne de fertilitate, precum fertilizarea in vitro, sarcina poate fi încă posibilă.
Dacă starea de sănătate a femeii și rezerva ovariană permit, un singur ovar este suficient pentru a suplini atât funcția reproductivă, cât și pe cea hormonală.
Dacă functia ovariană nu a fost afectată de ovariectomie, dar sarcina întârzie să apară, poate fi luată în considerare o tehnică de reproducere asistată, cum ar fi fertilizarea in vitro.
Dacă medicul tău îți recomandă ovarectomia, este esențial să discuți deschis despre impactul asupra fertilității și opțiunile disponibile pentru a deveni mamă.
Histerectomia: Procedură, Tipuri și Consecințe
Histerectomia este o procedură chirurgicală prin care se îndepărtează uterul. Uterul este un organ muscular în forma de para inversată în care fătul crește și se dezvoltă atunci când o femeie este însărcinată.
Histerectomia poate fi recomandată pentru a trata probleme grave de sănătate care afectează aparatul reproducător feminin, precum:
- Fibrom uterin: Tumori uterine benigne, necanceroase.
- Sângerări uterine anormale: Menstruații abundente și îndelungate sau sângerări intermenstruale, dacă tratamentul medicamentos nu a fost eficient.
- Afecțiuni pelvine cronice: Dureri pelviene sau boli inflamatorii pelvine agravate.
- Endometrioză: Afecțiune în care celulele endometriale cresc în afara uterului.
- Adenomioza: Forma cea mai frecventă de endometrioză, în care focarele endometriozice se formează în profunzimea mușchilor uterului.
- Tumori ovariene benigne la vârste înaintate.
- Prolapsul uterin: Coborârea uterului în vagin.
- Cancerul cervical, ovarian, endometrial sau al trompelor uterine.
Înainte de a alege această intervenție chirurgicală, trebuie luate în considerare și alte opțiuni de tratament, histerectomia fiind una dintre ultimele soluții.
Tipuri de Histerectomie și Anexectomie
Fiecare tip de histerectomie poate fi asociat și cu suprimarea ovarelor și trompelor uterine, ansamblul acestora constituind anexa uterină. Intervenția poartă denumirea de anexectomie.
- Anexectomie unilaterală: Când se elimină doar o anexă.
- Anexectomie bilaterală: Când se elimină ambele anexe.
Anexectomia se recomandă în funcție de vârsta pacientei, planificarea familială sau patologia asociată.
Există 3 tipuri majore de histerectomie:
- Histerectomie totală: Se îndepărtează uterul și colul uterin. Ovarele și trompele pot fi sau nu îndepărtate.
- Histerectomie subtotală (parțială): Se îndepărtează doar uterul, fără colul uterin. Ovarele pot fi sau nu îndepărtate.
- Histerectomie radicală: Se îndepărtează uterul, colul uterin, ovarele, toate structurile ce susțin uterul și ganglionii limfatici. Aceasta este indicată în cazuri oncologice.
Tehnici de Executare a Histerectomiei
Tehnicile chirurgicale pentru histerectomie includ:
- Histerectomie abdominală: O operație deschisă, efectuată printr-o incizie de 12-17 cm în abdomen. Permite acces și vizibilitate bună asupra organelor pelvine, fiind utilă pentru uterul mărit sau endometrioză severă, dar implică o recuperare mai lungă și cicatrici vizibile.
- Histerectomie vaginală: O operație minim invazivă, prin care uterul este îndepărtat prin vagin, fără semne externe vizibile. Presupune un timp mai scurt de recuperare și este mai puțin dureroasă, dar nu permite un acces larg la organele pelvine.
- Histerectomie laparoscopică: O operație minim invazivă, realizată cu ajutorul unui laparoscop și a unor instrumente chirurgicale introduse prin 3-4 incizii mici în abdomen. Prezintă un risc mai mic de complicații, timp redus de spitalizare și recuperare, durere minimă și cicatrici mici.
- Histerectomie vaginală asistată laparoscopic (LAVH): O combinație între chirurgia laparoscopică și cea vaginală, utilizând un laparoscop pentru a ghida scoaterea organelor prin vagin.
- Histerectomie robotică: O formă avansată de chirurgie minim invazivă, realizată cu ajutorul unui sistem robotic controlat de chirurg.

Viața după Ovarectomie și Histerectomie
Riscurile extirpării uterului și consecințele histerectomiei trebuie considerate cu atenție. Histerectomia nu trebuie privită ca o mutilare atunci când este realizată pentru a trata o boală incurabilă prin alte metode, sau în cazul femeilor care nu mai doresc sarcini.
Pe termen scurt, pot apărea schimbări de dispoziție sau o stare emoțională dezechilibrată. În cazul femeilor care nu au ajuns la menopauză înainte de histerectomie, pot apărea simptome de menopauză (bufeuri, anxietate, uscăciune vaginală), mai ales dacă ovarele sunt îndepărtate.
Întrebări Frecvente
- Cât durează o operație de scoatere a uterului? Durata medie a procedurii este de 1-3 ore, variind în funcție de tipul intervenției și complexitatea cazului.
- Voi mai avea menstruație după histerectomie? Nu. Odată ce uterul este îndepărtat, menstruația încetează definitiv.
- Voi intra la menopauză după histerectomie? Dacă ambele ovare sunt îndepărtate, veți intra într-o menopauză chirurgicală imediată, indiferent de vârstă. Dacă ovarele sunt lăsate intacte, menopauza naturală poate apărea mai devreme.
- Ce se întâmplă după scoaterea uterului? Organele interne se rearanjează, iar intestinul subțire și cel gros ocupă spațiul. Menstruația încetează, dar pot apărea ocazional balonări sau disconfort.
- Cum va afecta histerectomia viața mea sexuală? Impactul variază. Dacă era satisfăcătoare înainte, probabil va rămâne așa și după recuperare. Simptomele de menopauză pot influența viața sexuală.
- De ce este burta umflată după histerectomie? Este un fenomen comun, cauzat de acumularea de gaze, inflamație și încetinirea digestiei. Este, de obicei, temporar.
- Ce controale se fac după histerectomie totală? Controale periodice pentru monitorizarea vindecării, evaluarea complicațiilor și prevenirea altor afecțiuni.
Recuperarea după ovarectomie variază în funcție de tipul intervenției. Majoritatea femeilor își reiau activitățile normale după aproximativ 6 săptămâni, dar în cazul unei intervenții laparoscopice, perioada de recuperare poate fi mai scurtă (aproximativ 2 săptămâni).
Este important să se evite efortul fizic intens, băile în cadă, tampoanele intravaginale și contactele sexuale până la avizul medicului.
Ovarectomia și menopauza sunt strâns legate. În cazul unei ovarectomii bilaterale la o femeie aflată înainte de menopauză, aceasta va intra imediat în menopauza chirurgicală.
Dacă a fost îndepărtat doar un ovar, celălalt va continua să producă estrogen, menținând ciclul menstrual și posibilitatea de a rămâne însărcinată.
Este important de reținut că, în practica medicală, îndepărtarea unei formațiuni de la nivelul unui ovar nu duce neapărat la apariția unei noi formațiuni pe celălalt ovar. Totuși, în cazul anumitor afecțiuni, cum ar fi chisturile endometriozice sau dermoidale, există posibilitatea apariției unor noi formațiuni.
La Dacia Medical Center, specialiștii în reproducere umană asistată pot oferi consiliere și tratamente personalizate, inclusiv FIV cu ovocite sau embrioni donați, pentru a maximiza șansele de a obține o sarcină.