Fertilitatea reprezintă capacitatea organismului uman de a concepe un copil, implicând funcționarea corectă a unui sistem hormonal complex și a unui tract reproductiv normal din punct de vedere structural. Pentru a obține o sarcină, organismul femeii trebuie să fie sănătos și pregătit să o ducă la termen. De aceea, există numeroase patologii feminine care pot împiedica concepția și pot duce la infertilitate.
Un stil de viață sănătos poate îmbunătăți șansele de a obține o sarcină. Factori precum fumatul, un indice de masă corporală sub 18 sau peste 27, consumul de alcool și viața sedentară pot afecta negativ fertilitatea.

Definirea Infertilității și Statisticile Globale
Diagnosticul de infertilitate este stabilit în cazul cuplurilor care au contact sexual neprotejat regulat și nu reușesc să obțină o sarcină în decurs de 12 luni, dacă partenera este mai tânără de 35 de ani, respectiv în decurs de 6 luni dacă partenera are peste 35 de ani. În cazul cuplurilor fertile, 85% reușesc să obțină o sarcină în primul an, iar în următorul an procentul ajunge la 93-95%.
Organizația Mondială a Sănătății estimează că 1 din 5 cupluri este afectat de infertilitate. Infertilitatea cuplului este raportată ca fiind de cauză feminină în 20-35% din cazuri, de cauză masculină în 20-30% din cazuri și din cauza ambilor parteneri în 25-40% din cazuri.
Infertilitatea este definită prin eșecul obținerii unei sarcini în urma unei activități sexuale regulate și fără utilizarea unei metode contraceptive timp de un an sau mai mult. Aceasta poate fi:
- Infertilitate de cauză feminină - atunci când femeia are una sau mai multe afecțiuni care nu îi permit obținerea unei sarcini.
- Infertilitate de cauză masculină - atunci când bărbatul are probleme care îi afectează fertilitatea.
De asemenea, se mai întâlnesc:
- Infertilitate primară - incapacitatea de a avea primul copil.
- Infertilitate secundară - incapacitatea de a avea al doilea copil.
Cauzele Infertilității Feminine
Infertilitatea de cauză feminină are ca etiologie fie patologii structurale la nivelul ovarului, trompelor, uterului sau colului, fie anomalii funcționale prin afectarea mecanismelor hormonale ale axului hipotalamo-hipofizo-ovarian.
Disfuncții Ovulatorii
Disfuncțiile ovulatorii reprezintă cea mai frecventă cauză de infertilitate feminină. Ovulațiile rare sau absente presupun lipsa eliberării lunare a unui ovocit disponibil în vederea fertilizării. Semnul clinic principal al lipsei ovulației este amenoreea (lipsa menstruației lunare) sau oligomenoreea (menstruații neregulate, mai puțin de nouă menstruații într-un an).
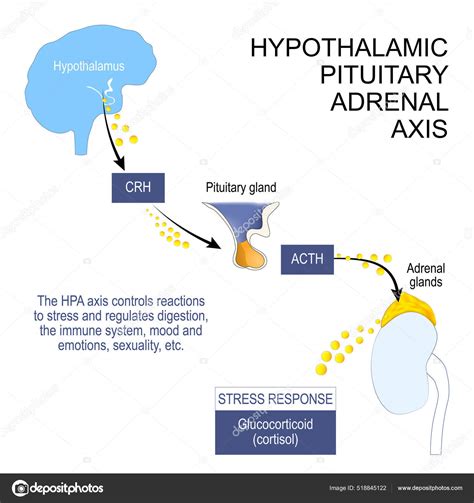
Axa Hipotalamo-Hipofizo-Ovariană și Cauzele Hipotalamice/Hipofizare
Ovulația este reglată printr-un complex hormonal denumit axa hipotalomo-hipofizo-ovariană. Cea mai frecventă cauză hipotalamică de tulburare a ovulației este amenoreea funcțională hipotalamică. Stresul cronic, efortul fizic intens prelungit sau tulburările alimentare (anorexie sau bulimie) determină dereglări hormonale la nivelul sistemului nervos central și au ca și consecință lipsa ovulației.
Alte afecțiuni hipotalamice sau hipofizare mai rare sunt: formațiuni tumorale, boli infiltrative (precum sarcoidoza și hemocromatoza) și deficite genetice hormonale.
Prolactinomul și Hiperprolactinemia
Adenoamele hipofizare secretante de prolactină (prolactinomul) reprezintă cea mai frecventă cauză hipofizară de infertilitate. De asemenea, 13% din pacientele cu tulburări ale ciclului menstrual, cu amenoree secundară, suferă de această patologie. Toate pacientele care se prezintă pentru absența menstruației au indicație de dozare a prolactinei serice.
Există situații care cresc nivelul de prolactină în absența unui prolactinom, precum stresul, patologii de perete toracic sau anumite tratamente medicamentoase (antipsihotice, antidepresive, antihipertensive).
Insuficiența Ovariană Prematură și Sindromul Ovarelor Polichistice
Insuficiența Ovariană Prematură
Scăderea considerabilă a rezervei ovariene înainte de 40 de ani se numește insuficiență ovariană prematură. Aceasta se manifestă prin încetarea menstruațiilor și este asociată cu un deficit de estrogen, atrofie endometrială și infertilitate, pacienta intrând astfel la menopauză înainte de 40 de ani.
Sindromul Ovarelor Polichistice (SOP)
Sindromul ovarelor polichistice este cea mai frecventă etiologie a lipsei ovulației și reprezintă cea mai comună patologie reproductivă feminină. Principalele caracteristici ale acestui sindrom sunt excesul de androgeni, disfuncții ale ovulației și ovare polichistice. Se asociază frecvent cu obezitatea și rezistența la insulină. Cel mai frecvent, pacientele cu SOPC se prezintă la medic pentru oligomenoree, adică cicluri menstruale neregulate, aceasta fiind consecința anovulației.
Patologia Tubară și Aderențele Pelvine
Patologia tubară și sindromul aderențial pelvin împiedică transportul normal al ovocitului și al spermatozoidului prin trompele uterine, locul în care are loc fertilizarea și formarea embrionului. Factorul etiologic principal al infertilității de cauză tubară este boala inflamatorie pelvină, cauzată de infecția cu Chlamydia trachomatis sau cu Neisseria gonorrhoeae, boli cu transmitere sexuală.
Ascensionarea patogenilor din vagin spre uter și trompe poate determina apariția clinică a endometritei sau a salpingitei (inflamația trompelor și a structurilor pelvine adiacente). Procesul inflamator intens determină apariția de aderențe intraperitoneale pelvine care modifică anatomia pelvină. Consecințele bolii inflamatorii pelvine sunt obstrucția tubară și apariția hidrosalpinxului (o acumulare de lichid inflamator la nivelul trompelor).
Astfel, transportul gameților la nivel tubar este afectat, dar și implantarea unui embrion este împiedicată prin revărsarea lichidului toxic de la nivelul trompei în cavitatea uterină.
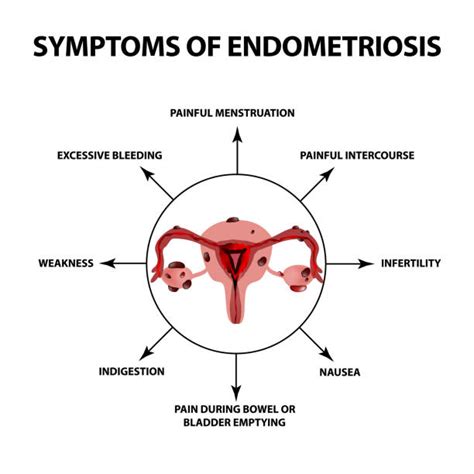
Endometrioza
Endometrioza reprezintă una dintre cele mai frecvente patologii asociate cu infertilitatea. Se estimează că din femeile diagnosticate cu infertilitate, 25-50% au endometrioză. Fertilitatea este afectată prin multiple mecanisme, precum: distorsionarea anatomică pelvină prin aderențe, reducerea rezervei ovariene prin prezența chisturilor endometriozice sau prin excizie chirurgicală și producția de mediatori proinflamatori care afectează procesul normal al ovulației, fertilizării și implantării.
Probleme Uterine și Cervicale
Fibroamele Uterine și Malformațiile Muelleriene
Deoarece implantarea embrionului are loc la nivelul cavității uterine, mediul endometrial și structura uterului trebuie să fie propice pentru formarea sarcinii. Fibroamele cu impact intracavitar, care distorsionează cavitatea endometrială, scad rata de implantare a sarcinilor. Acestea sunt fibroamele submucoase și cele intramurale cu componentă intracavitară. De asemenea, fibroamele uterine se asociază cu complicații în sarcină, precum decolare de placentă, restricție de creștere fetală și naștere prematură.
Malformațiile muelleriene reprezintă anomalii structurale congenitale ale uterului, vaginului și trompelor. Mecanismul prin care malformațiile uterine duc la infertilitate este prin împiedicarea implantării embrionului sau obstrucția vaginului sau a colului. Există numeroase tipuri de malformații, cea mai întâlnită fiind uterul septat. Septul uterin scade cel mai mult prognosticul reproductiv și necesită rezecție. Cea mai severă malformație muelleriană este absența completă a uterului și a colului, denumită sindromul Mayer-Rokitansky-Küster-Hauser.
Infertilitatea de Cauză Cervicală
Infertilitatea de cauză cervicală este rară și prevalența acesteia este estimată la 3%. Mucusul intracervical de la momentul ovulației are rolul de a facilita transportul spermatozoizilor. Malformațiile congenitale sau trauma la nivelul colului uterin afectează fertilitatea prin apariția stenozei cervicale și prin lipsa producției mucusului normal. Intervențiile chirurgicale, precum conizația sau chiuretajul endocervical, sunt cele mai frecvente cauze de stenoză cervicală.
Sindromul Asherman (Sinechia Uterină)
Sindromul Asherman sau sinechia uterină reprezintă formarea de benzi fibroase la nivelul cavității endometriale care împiedică implantarea embrionului. Aceste aderențe apar cel mai frecvent în urma chiuretajului uterin, în special în context infecțios, precum în endometrita postpartum.
Cauzele Infertilității Masculine
Infertilitatea masculină poate rezulta din diverse probleme legate de producerea, funcția și transportul spermatozoizilor.
Probleme legate de Spermatozoizi
- Azoospermie - incapacitatea de a produce spermatozoizi.
- Oligospermie - producerea unui număr mai mic de spermatozoizi decât în mod normal.
- Astenospermie - probleme de mobilitate a spermatozoizilor; aceștia nu sunt suficient de mobili și nu ajung să fecundeze ovulul.
- Teratospermie - probleme de calitate a spermatozoizilor; forma acestora este de multe ori modificată.
Afectiuni Medicale și Stil de Viață
Varicocelul - este o afecțiune care se manifestă prin dilatarea venelor care drenează sângele testiculului, ceea ce le face să se supraincălzească; din acest motiv sunt afectate forma sau numărul spermatozoizilor.
Boli genetice - printre exemple se numără sindromul Klinefelter, distrofia miotonică, microdeleția și multe altele.
Afectiuni medicale - diabetul, anumite boli autoimune, fibroza chistică, unele infecții.
Tratamente împotriva cancerului - chimioterapia, radioterapia sau o intervenție chirurgicală care îndepărtează testiculele, unul sau ambele.
Un stil de viață dezechilibrat - stresul, oboseala, alcoolul, fumatul, consumul de droguri pot duce la dereglări ale spermei.
Tulburări hormonale - tulburările care afectează hipotalamusul sau glanda pituitara pot cauza infertilitate.
Factori de Risc și Afecțiuni Conexe
Imposibilitatea obținerii unei sarcini poate fi în strânsă legătură și cu anumite afecțiuni care nu țin de sfera ginecologică, însă pot afecta negativ fertilitatea.
Afecțiuni Tiroidiene
Atunci când mergeți la o consultație ginecologică, medicul vă poate recomanda un set de analize prin care va vedea dacă anumite valori ale funcțiilor tiroidiene se încadrează în parametri normali. Hipotiroidia se asociază cu hiperprolactinemia, însă aceasta se remite odată ce se corectează deficitul de hormoni tiroidieni. Atât hipotiroidia, cât și hipertiroidia sunt dereglări hormonale care interferează cu procesul normal hormonal al declanșării ovulației.
Diabetul Zaharat și Boala Celiacă
Diabetul zaharat de tip 1 este o boală autoimună și se poate asocia cu alte boli autoimune. În acest context, tulburările de infertilitate pot apărea prin mai multe mecanisme. Pacientele care au diabetul necontrolat, și anume un nivel crescut al hemoglobinei glicozilate, au un risc mai mare să prezinte anomalii ale ciclului menstrual.
Se estimează că 40% dintre pacientele cu boală celiacă netratată prezintă tulburări ale menstruației, avort spontan recurent și infertilitate. Boala celiacă reprezintă o patologie imunologică intestinală și este caracterizată prin intoleranță la gluten și inflamație sistemică.
Factori de Risc Generali
Factorii de risc pentru infertilitate includ:
- Vârsta (peste 35 de ani la femei și peste 40 de ani la bărbați).
- Diabetul.
- Tulburări de alimentație, precum anorexia nervoasă și bulimia.
- Consumul excesiv de alcool.
- Expunerea la toxinele din mediu (plumb, pesticide).
- Radioterapia sau alte tratamente împotriva cancerului.
- Infecții cu transmitere sexuală.
- Antrenamente fizice intense.
- Fumatul.
- Stresul.
- Abuzul de substanțe interzise.
- Probleme de greutate (obezitate sau subponderabilitate).

Investigații și Diagnostic
Evaluarea partenerei dintr-un cuplu infertil este complexă și trebuie să aibă în vedere toate aspectele descrise mai sus. Cel mai frecvent, într-un cuplu infertil, se descoperă mai mult de o singură cauză a incapacității de concepție. Cum fertilitatea poate avea multe cauze, este necesar ca ambii parteneri să descopere problemele medicale ce se ascund în spatele acestora.
Investigații pentru Partenera Feminină
- Examinare pelvină - examen fizic complet al organelor pelvine feminine; medicul va face și un test Babeș-Papanicolau.
- Analize de sânge - pentru profilul hormonal, la care se adaugă analiza AMH (hormonul anti-Mullerian), un marker important pentru determinarea rezervei ovariene.
- Ecografie transvaginală - vizualizează cavitatea uterină și identifică anomaliile de la nivelul ovarelor și uterului.
- Histeroscopie - descoperă neregularități din interiorul colului uterin și al uterului.
- Sonohisterosalpingografie - metodă imagistică ecografică de investigare a cavității uterine și a permeabilității trompelor uterine.
- Histerosalpingografie - procedură imagistică cu raze X pentru stabilirea gradului de permeabilitate a trompelor uterine.
- Laparoscopie - intervenție minim-invazivă prin care medicul inserează în abdomen un tub subțire dotat cu o cameră de filmat, examinând trompele, ovarele și uterul.
Investigații pentru Partenerul Masculin
- Spermograma (analiza spermei) - oferă informații despre numărul și mobilitatea spermatozoizilor; pentru majoritatea bărbaților, acesta este singurul test pentru evaluarea infertilității.
- Analize de sânge - verifică nivelul de testosteron, tiroidă și alți hormoni; testele genetice depistează anomalii cromozomiale.
- Ecografia testiculară - identifică eventualele anomalii care ar putea afecta fertilitatea: mărimea testiculelor, existența unor chisturi, varicocelul.
De reținut! Atunci când cuplul se hotărăște să înceapă investigațiile, este cel mai bine ca acestea să fie făcute mai întâi de bărbat. Sunt mai simple, cu rezultate rapide, neinvazive și mai puțin costisitoare. Prima recomandată este spermograma. Dacă rezultatul este bun, bărbatul nu mai are nevoie de alte investigații.
Infertilitatea masculina - cauze, diagnostic, tratament (VIDEO)
Metode de Tratament
Tratamentul depinde de diagnosticul oferit de medic în urma investigațiilor și analizelor. Principalele metode de tratament pentru infertilitate includ:
Medicamente
- Pentru femei: modifică nivelul hormonilor pentru a stimula ovulația.
- Pentru bărbați: medicamentele pot crește nivelul de testosteron sau alți hormoni; există și medicamente pentru disfuncția erectilă.
Chirurgie
- La femei: intervenție chirurgicală în cazul unor probleme ale ovarelor, trompelor uterine sau uterului.
- La bărbați: operația varicocelului (varicocelectomie).
Tehnici de Reproducere Asistată
În cazul în care tratamentul medicamentos sau chirurgical nu au dus la obținerea unei sarcini, cuplul mai are o variantă finală de tratament:
- Inseminarea artificială sau intrauterină: introducerea spermei îmbunătățite, preparate cu medii speciale, în cavitatea uterină, cu ajutorul unui cateter special; fecundarea are loc în mod natural.
- Fertilizarea in vitro (FIV): o procedură care permite ca fecundarea să se producă în afara corpului, prin prelevarea ovulelor și formarea embrionului în laborator; ulterior, acest embrion se transferă în uter.
Este important să știți că infertilitatea poate fi tratată, iar condiția cea mai importantă este ca ambii parteneri să meargă la medicul specialist în infertilitate.