Riscul apariției complicațiilor după un avort este, în general, redus. Uterul se contractă imediat după avort, iar acest proces poate, în cazuri rare, să provoace crampe sau dureri. Femeile resimt frecvent crampe sau dureri în zona abdomenului inferior după administrarea celor două pastile de prostaglandină Misoprostol (Cytotec®).
Sângerările după avort
Sângerările după un avort chirurgical sunt, de obicei, mai reduse decât cele dintr-o menstruație normală, dar pot fi neregulate. De exemplu, se întâmplă frecvent să nu existe sângerări în primele 1-2 zile. În unele cazuri, sângerările pot fi mai abundente decât în prima zi de menstruație, iar uneori sângele se coagulează imediat ce ajunge în vagin, provocând eliminarea de cheaguri de sânge. Acestea nu reprezintă țesut uman, ci pur și simplu sânge coagulat.
În cazul avortului prin tratament medicamentos, sângerările încep, de obicei, numai după administrarea Cytotec®. Totuși, uneori sângerările pot apărea chiar înainte de administrarea prostaglandinei. În majoritatea cazurilor, sângerările sunt mai abundente decât în prima zi de menstruație și durează, de obicei, o jumătate de zi, diminuându-se după eliminarea sacului gestațional.
Recomandări post-avort
În primele 2 zile după avort, se recomandă abținerea de la raporturi sexuale, înot sau utilizarea tampoanelor, din cauza riscului de infecție. Înainte de orice avort chirurgical, se recoltează un frotiu cu secreții vaginale. Dacă sunt depistate semne de infecție, se prescriu antibiotice. Infecția este extrem de rară după un avort, dar poate provoca febră în termen de 2-3 zile de la procedură.
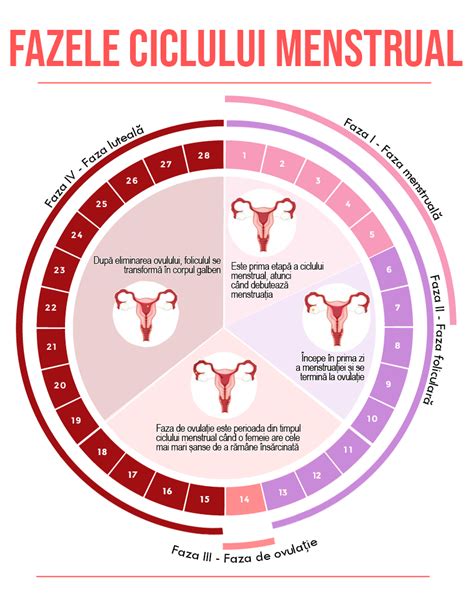
Recuperarea hormonală și testele de sarcină
Grețurile provocate de sarcină dispar, de obicei, la o zi după avort. Poate dura până la 4 săptămâni pentru eliminarea completă din corp a hormonului de sarcină (hCG). Testele de sarcină standard efectuate cu urină pot continua să dea rezultate pozitive până la următoarea menstruație, chiar și după un avort reușit. Doar o ecografie poate oferi o confirmare imediată și sigură a unui avort reușit.
Avortul chirurgical
Un avort chirurgical efectuat în primele 3 luni de sarcină este considerat una dintre cele mai sigure și rapide proceduri chirurgicale. Medicamentele utilizate pentru anestezia generală sunt, în general, bine tolerate. Frecvent, pot apărea sângerări abundente timp de câteva ore după administrarea prostaglandinei Cytotec®. Pentru majoritatea femeilor, durerea fizică este comparabilă cu cea dintr-o menstruație.
Se efectuează un examen ecografic imediat după fiecare avort chirurgical pentru a asigura golirea completă a cavității uterine. Corpul feminin începe un nou ciclu imediat după avort, majoritatea femeilor având ovulație la 2-3 săptămâni după procedură și următoarea menstruație peste 4-5 săptămâni.
Aspecte psihologice post-avort
Perioada premergătoare avortului este, de obicei, foarte stresantă, iar majoritatea femeilor se simt ușurate după efectuarea procedurii. Foarte puține femei experimentează probleme psihologice cronice după un avort. Sarcina confirmată demonstrează fertilitatea, iar un avort fără complicații nu are un impact negativ asupra fertilității viitoare. Ovulația va avea loc, în general, în termen de două săptămâni de la avort, existând posibilitatea unei noi sarcini dacă nu se utilizează o metodă de contracepție sigură.
Chiuretajul uterin
În cazul unui avort, al unei biopsii sau al unui avort spontan, uneori este necesar un chiuretaj endometrial, cunoscut și sub denumirea de chiuretaj uterin. Această procedură chirurgicală constă în îndepărtarea totală sau parțială a unui organ dintr-o cavitate naturală, utilizând un instrument în formă de lingură numit "chiureta".
Indicații pentru chiuretajul uterin:
- După un avort spontan sau incomplet: pentru a îndepărta fragmente de țesut fetal sau placentar rămas în uter, prevenind infecțiile și hemoragiile.
- Sângerări uterine anormale: pentru diagnostic (prin prelevare de țesut pentru analiză histopatologică) sau terapeutic (prin îndepărtarea excesului de țesut endometrial).
- Polipi endometriali: pentru a îndepărta creșteri benigne care pot cauza sângerări anormale, durere sau infertilitate.
- Hiperplazie endometrială: o afecțiune caracterizată prin îngroșarea excesivă a mucoasei uterine, ce poate crește riscul de cancer endometrial.
- Fibroame submucoase: tumori benigne care cresc spre interiorul cavității uterine, cauzând sângerări și dureri anormale.
- Avort electiv sau terapeutic: pentru evacuarea conținutului uterin, în special în sarcinile din primul trimestru.
- După naștere: în cazuri rare, pentru a îndepărta fragmente de placentă rămase atașate, prevenind hemoragiile severe și infecțiile.
- Diagnosticarea cancerului endometrial sau cervical: prin colectarea de mostre de țesut pentru biopsie.
- Endometrită severă: în cazuri care nu răspund la tratamente medicamentoase, pentru a îndepărta țesutul inflamat sau infectat.

Riscuri și complicații ale chiuretajului uterin:
- Infecție: uterină sau a tractului genital, manifestată prin febră, dureri pelvine, secreții vaginale neobișnuite.
- Perforație uterină: o complicație rară, în care peretele uterin este perforat de instrumentele chirurgicale, putând necesita intervenție chirurgicală suplimentară.
- Leziuni ale colului uterin: pot apărea în timpul procedurii, necesitând uneori suturi.
- Sângerări excesive (hemoragie): pot apărea în timpul sau după procedură.
- Sindromul Asherman: formarea de țesut cicatricial în interiorul uterului, ce poate duce la modificări menstruale, infertilitate sau pierderi de sarcină.
- Reacții adverse la anestezie: dificultăți respiratorii, scăderea tensiunii arteriale, greață, vărsături.
- Eșecul procedurii: necesitatea repetării chiuretajului sau a unei alte intervenții.
- Impact asupra fertilității: în cazuri de leziuni uterine sau formare de aderente.
- Impact emoțional: stări de tristețe, anxietate sau depresie.
Femeile cu afecțiuni medicale preexistente (boli cardiace, diabet, tulburări de coagulare) pot avea un risc crescut de complicații.
Impactul emoțional al pierderii sarcinii
Pierderea sarcinii, fie prin avort spontan, ectop, sau molar, poate fi o experiență profund nefericită și înfricoșătoare. Sentimentele resimțite pot varia de la tristețe, anxietate, furie, vinovăție, până la o stare de amorțeală sau panică. Este normal să apară și dureri fizice, oboseală, dureri de cap sau probleme digestive. Recuperarea emoțională poate dura de la zile la luni, iar momentele dificile pot persista.
Sprijinul din partea celor dragi sau lectura despre experiențele altor persoane pot fi de ajutor. În cazuri de avorturi spontane recurente, sarcină ectopică, sarcină molară sau probleme de fertilitate, poate fi necesară asistență suplimentară.
Avortul spontan recurent
Pierderea repetată a sarcinii, numită avort spontan recurent, este o situație dificilă. Investigațiile suplimentare sunt recomandate după 3 avorturi spontane consecutive. Cauzele pot include factori genetici, imuni (sindromul anti-fosfolipidic), endocrini (dezechilibre tiroidiene, diabet), infecțioși, anomalii cromozomiale la copil sau rearanjamente cromozomiale la părinți.
Factori de risc pentru pierderea sarcinii în primul trimestru:
- Vârsta mamei (peste 35 de ani).
- Numărul de avorturi anterioare.
- Consumul mare de alcool.
- Obezitatea.
- Sindromul anti-fosfolipidic.
- Factori imuni și endocrini.
- Agenți infecțioși.
- Anomalii cromozomiale la copil.
- Rearanjamente cromozomiale la părinți.
Dacă nu există o explicație pentru pierderea repetată a sarcinii, cuplul are șanse bune de a avea un copil cu asistență individuală într-o clinică specializată.
Ingrijirea înainte de a rămâne însărcinată
Pentru a pregăti organismul pentru o nouă sarcină, este importantă menținerea unei greutăți corporale normale, evitarea fumatului și a consumului excesiv de alcool.
Avortul medicamentos
Avortul medicamentos este o metodă nechirurgicală de întrerupere a sarcinii, recomandată de Organizația Mondială a Sănătății ca fiind eficientă și sigură, atunci când se respectă indicațiile medicale. Constă în administrarea a două tipuri de pastile, la un interval de 1-3 zile. Eficacitatea metodei este între 95% și 98%.
Pregătirea pentru avortul medicamentos implică confirmarea dorinței de a întrerupe sarcina, informarea asupra termenului de gestație și monitorizarea ciclului menstrual. Unele femei pot experimenta greață, vărsături, amețeli, dureri de cap, diaree, frisoane, febră sau slăbiciune.
Sângerarea după avortul medicamentos nu ar trebui să fie îndelungată, asemănătoare unei hemoragii menstruale moderate, dar care poate fi abundentă la unele femei. Se recomandă efectuarea procedurii sub monitorizarea unui medic ginecolog pentru a preveni eventualele complicații.

Tipuri de avorturi
Avortul poate fi definit ca pierderea sarcinii, fie spontan (până în săptămâna 20 de gestație), fie prin intervenție voită (medicamentoasă sau chirurgicală). Aproximativ 10-20% din sarcini se termină cu avort spontan, dar numărul real este mai mare, multe pierderi având loc înainte ca femeia să conștientizeze sarcina.
Clasificarea avortului în funcție de stadiul clinic:
- Amenințarea de avort: sângerare vaginală, col uterin închis.
- Avortul inevitabil: dilatare sau ștergere a colului uterin, cu contracții.
- Avortul incomplet: eliminarea parțială a țesutului embrionar și placentar, restul rămânând în uter.
- Avortul complet: eliminarea completă a țesutului embrionar și placentar.
- Avortul oprit din evoluție (ratat): moartea embrionului fără expulzia acestuia.
Avortul medicamentos este folosit pentru sarcini de până la 9 săptămâni, iar avortul chirurgical (prin aspirație) până la 14 săptămâni de sarcină. Decizia privind metoda utilizată se ia în funcție de vârsta gestațională și recomandarea medicului.
Simptome și cauze ale avortului spontan
Cele mai multe avorturi spontane apar înainte de săptămâna 20 de sarcină și sunt, în general, cauzate de dezvoltarea anormală a fătului, adesea din cauza anomaliilor genetice sau cromozomiale. Alte cauze pot include afecțiuni ale mamei (diabet necontrolat, infecții, probleme hormonale, probleme uterine, afecțiuni tiroidiene).
Activitățile de rutină precum exercițiile fizice, raporturile sexuale sau activitatea profesională (fără expunere la noxe) nu determină apariția avortului.
Factori de risc în avortul spontan
Factorii care pot crește riscul de avort spontan includ:
- Vârsta (risc crescut după 35 de ani).
- Avorturi anterioare (două sau mai multe consecutive).
- Afecțiuni cronice (ex. diabet zaharat).
- Patologii uterine sau cervicale (malformații, col incompetent).
- Stil de viață nesănătos (fumat, alcool, droguri).
- Greutatea (subponderală sau obezitate).
- Testele prenatale invazive (amniocenteză, biopsie de vilozități coriale).
Etica avortului și limitele legale
Decizia de întrerupere a sarcinii până în săptămâna a 14-a este, în general, considerată a fi a femeii gravide. După acest termen, avortul chirurgical este permis doar în situații specifice, cum ar fi starea de sănătate precară a mamei sau posibilitatea de malformații ale fătului.
Avortul la 20 de săptămâni
Majoritatea avorturilor spontane se petrec înainte de 20 de săptămâni. Pierderile de sarcină după această vârstă sunt rare (2-3%) și pot fi cauzate de malformații ale fătului, stil de viață nesănătos al mamei, infecții sau traumatisme uterine (avort terapeutic).
Recuperarea fizică și emoțională după avort
Refacerea fizică durează, în general, de la câteva ore la câteva zile. Menstruația revine după aproximativ 4-6 săptămâni. Se recomandă evitarea contactului sexual cel puțin două săptămâni post-avort.
Vindecarea emoțională poate dura mai mult decât cea fizică, implicând procesarea sentimentelor de pierdere, furie, vinovăție sau disperare. Este esențial acordarea timpului necesar pentru a depăși aceste emoții.
Sarcinile viitoare și prevenția
Posibilitatea unei noi sarcini apare odată cu următorul ciclu menstrual. Este importantă stabilizarea fizică și emoțională înainte de o nouă încercare. Majoritatea femeilor vor avea sarcini cu decurs normal după un avort. Mai puțin de 5% dintre femei vor avea două avorturi consecutive, iar 1% vor avea trei sau mai multe.
Prevenția avortului, în majoritatea cazurilor, nu este posibilă, dar asigurarea stării optime de sănătate, frecventarea consultațiilor prenatale și evitarea factorilor de risc sunt metode profilactice utile.