Patologia glandei tiroide reprezintă una dintre cele mai frecvente afecțiuni asociate sarcinii, cu potențiale repercusiuni semnificative atât asupra mamei, cât și asupra fătului. Hormonii tiroidieni joacă un rol crucial în dezvoltarea fetală, necesitând o sinteză crescută pe parcursul sarcinii pentru a satisface nevoile acestuia. În prezent, lipsa unor ghiduri clinice naționale specifice pentru monitorizarea funcției tiroidiene în sarcină subliniază importanța unei abordări detaliate a acestei patologii.
În acest articol, vom explora implicarea clinică a patologiei tiroidiene, incluzând afecțiuni precum hipertiroidismul, hipotiroidismul, nodulii tiroidieni (benigni sau maligni) și patologia autoimună. Vom analiza, de asemenea, consecințele nivelurilor ridicate de gonadotropină corionică umană (hCG) asupra hormonilor tiroidieni și vom compara evoluția sarcinii la femeile sănătoase cu cea la femeile cu patologie tiroidiană.
Scopul nostru este de a reanaliza fiziologia și fiziopatologia glandei tiroide în contextul sarcinii, precum și de a discuta manifestările clinice specifice. Vom prezenta valorile normale și patologice ale hormonilor tiroidieni, adaptate perioadei de gestație. Un alt aspect important abordat va fi impactul patologiei tiroidiene asupra creșterii fetale, inclusiv potențialele malformații.
Fiziologia și Fiziopatologia Glandei Tiroide în Sarcină
Hormonii tiroidieni sunt esențiali pentru dezvoltarea creierului fetal, creșterea somatică la sugari și menținerea metabolismului la adulți. Pentru a asigura disponibilitatea lor constantă, aceștia sunt stocați în cantități mari în circulație și în glanda tiroidă. Biosinteza și secreția hormonilor tiroidieni sunt reglate printr-un mecanism sensibil, menținând concentrațiile sanguine în limite înguste.
Există doi hormoni tiroidieni biologic activi: Tiroxina (T4) și Triiodotironina (T3). T4 este produs exclusiv de glanda tiroidă, în timp ce T3 este obținut atât din sinteza tiroidiană, cât și prin conversia T4 în alte țesuturi. Glanda tiroidă conține cantități mari de T4 și T3 încorporate în tireoglobulină, o proteină ce permite sinteza și stocarea acestor hormoni, asigurând o biodisponibilitate rapidă.
În timpul sarcinii, nevoile metabolice crescute determină schimbări fiziologice semnificative. Acestea includ o creștere a concentrației serice a globulinei de legare a tiroxinei (TBG) și stimularea receptorului de tireotropină (TSH) de către hCG. Sub influența estrogenului, concentrațiile serice de TBG se dublează, necesitând o creștere compensatorie a sintezei de T3 și T4 pentru a menține nivelurile hormonilor liberi în limite normale.
Concentrațiile totale de T4 și T3 cresc în prima jumătate a sarcinii, stabilizându-se în jurul săptămânii a 20-a de gestație. La acest moment, se atinge o nouă stare de echilibru, iar rata de producție totală a hormonilor tiroidieni revine la valorile pre-sarcină.
Rolul Gonadotropinei Corionice Umane (hCG)Gonadotropina corionică umană (hCG) este o hormonă glicoproteică, asemănătoare cu TSH, având o subunitate alfa comună și o subunitate beta specifică. Datorită similarității structurale cu TSH, hCG exercită o ușoară activitate de stimulare tiroidiană.
Concentrațiile serice de hCG cresc imediat după fertilizare, atingând un maxim la 10-12 săptămâni de gestație. În această perioadă, se observă o creștere a concentrațiilor serice totale de T3 și T4. Deși concentrațiile hormonilor tiroidieni liberi cresc ușor, ele rămân, în general, în limite normale, iar nivelul de TSH scade corespunzător. La 10-20% dintre femeile însărcinate, concentrațiile serice de TSH pot fi tranzitor scăzute sau nedetectabile.
Studiile populaționale sugerează că limita inferioară a intervalului de referință pentru TSH la femeile gravide sănătoase în primul trimestru de sarcină se situează între 0,03 și 0,1 mU/L. Într-un studiu amplu, incluzând peste 13.000 de femei gravide, intervalul de referință (percentila 2,5 - 97,5) pentru TSH în primul trimestru a fost de 0,08-2,99 mU/L.
T4 liber, determinat prin metode uzuale de laborator, nu este un parametru complet sigur, fiind necesară utilizarea metodelor și intervalelor de referință specifice fiecărui trimestru de sarcină.
Cerințele de Iod în Sarcină
Necesarul de iod este crescut la femeile gravide, datorită creșterii producției materne de T4 necesară menținerii statusului eutiroidian și creșterii clearance-ului renal de iod. Deficitul sever de iod în timpul sarcinii poate duce la o reducere a producției materne de tiroxină, afectând transferul placentar al acesteia și, implicit, dezvoltarea neurologică fetală.
Pe de altă parte, consumul excesiv de iod poate determina hipotiroidism fetal și gușă. Organizația Mondială a Sănătății (OMS) recomandă un aport zilnic de 250 mcg de iod pe zi în timpul sarcinii și alăptării. Institutul American de Medicină sugerează un aport zilnic de 220 mcg în timpul sarcinii și 290 mcg în timpul alăptării.
În România, din cauza concentrației scăzute de iod în sol, aportul din alimentație este insuficient, 64% din populație prezentând deficit moderat de iod. Prevenția deficitului de iod prin iodarea universală a sării a fost reglementată prin legislație.
Dezvoltarea Tiroidiană Fetală și Postnatală
Tireotropina fetală apare în săptămânile 10-12 de gestație, iar tiroida fătului devine capabilă să concentreze iodul și să sintetizeze iodotironine în concentrații mici până în săptămâna a 20-a. Ulterior, secreția tiroidiană crește gradual. La termen, concentrația de TSH fetal este crescută, iar hormonii tiroidieni sunt semnificativ scăzuți. La 48 de ore după naștere, TSH-ul scade de la 50-80 mU/L la 10-15 mU/L, concomitent cu creșterea hormonilor tiroidieni la valori ușor mai mari decât cele ale adulților.
Hipertiroidismul în Sarcină
Hipertiroidismul, indiferent de cauză, poate complica sarcina. Cele mai frecvente cauze sunt boala Graves și hipertiroidismul mediat de hCG. Boala Graves tinde să devină mai puțin severă în etapele tardive ale sarcinii, datorită scăderii anticorpilor anti-receptor TSH sau a modificării activității acestora.
Gravitatea afectării materne și fetale în hipertiroidism depinde de severitatea anomaliilor biochimice. Multe simptome nespecifice ale sarcinii, precum tahicardia, intoleranța la căldură și transpirația excesivă, pot fi similare cu cele ale hipertiroidismului. Simptome mai specifice includ anxietatea, tremorul mâinilor și pierderea în greutate, în ciuda unui aport alimentar normal sau crescut. Gușa și oftalmopatia sunt sugestive pentru boala Graves.
Sarcina complicată de hipertiroidism insuficient controlat este asociată cu un risc crescut de avort spontan și naștere prematură.
Diagnostic și Managementul Hipertiroidismului
În cazul unui nivel de TSH <0,1 mU/L, este necesară determinarea T4 liber. Dacă T4 liber se află în limite normale pentru sarcină, se măsoară și T3 liber. Dacă hormonii tiroidieni liberi sunt discordante cu valoarea TSH și manifestările clinice, se măsoară T4 total.
Dintre copiii născuți din mame cu tiroidită Graves, 1-5% prezintă hipertiroidism datorită transferului transplacentar de anticorpi specifici, incidența fiind mai mare la femeile cu titruri ridicate de anticorpi. Caracteristicile hipertiroidismului fetal includ tahicardie fetală (>160 b/min), gușă, vârstă osoasă avansată și retard de creștere intrauterină.
Hipertiroidismul mediat de hCG este, de obicei, tranzitoriu și nu necesită tratament. Opțiunile terapeutice pentru femeile gravide cu hipertiroidism semnificativ clinic sunt limitate, deoarece medicația poate afecta fătul. Obținerea unor rezultate optime depinde de controlul hipertiroidismului prin administrarea celor mai mici doze medicamentoase, menținând T4 liber la limita superioară a normalului pentru femeile non-gravide.
Evaluarea T4 liber și/sau T4 total trebuie să fie frecventă (la intervale de patru săptămâni), cu ajustarea corespunzătoare a medicației. Indicația terapeutică constă în creșterea T4 total și/sau T3 total de peste 1,5 ori față de valoarea-prag superioară în afara sarcinii sau în creșterea marcată a nivelurilor trimestru-specifice ale T4 liber.
Tratamentul Hipertiroidismului în Sarcină
Administrarea de iod radioactiv este absolut contraindicată în sarcină. Tioamidele (Metimazol, Propiltiouracil, Carbimazol) reprezintă prima linie de tratament preoperator pentru boala Graves, adenomul toxic, gușa toxică polinodulară sau boala trofoblastică gestațională.
- Propiltiouracilul (PTU) este de elecție în primul trimestru, deoarece, deși traversează bariera placentară, legarea puternică de proteinele plasmatice îi conferă o traversare mai lentă și o rată mai scăzută de efecte teratogene.
- În trimestrul al doilea, se recomandă trecerea la Metimazol, din cauza hepatotoxicității rare, dar grave, a PTU.
- În trimestrul al treilea, tratamentul poate fi adesea întrerupt.
Dozele minime uzuale sunt de 100-150 mg/zi PTU în 2-3 prize, 5-10 mg/zi Metimazol sau 5-15 mg/zi Carbimazol. 300 mg de PTU este echivalent cu 10-15 mg de Metimazol.
Tratamentul concomitent cu beta-blocanți (atenolol 25-50 mg/zi sau propranolol 60-80 mg/zi în 3-4 prize) trebuie limitat la formele moderate și severe de hipertiroidism, pe o durată de 2-6 săptămâni, din cauza riscului de restricție de creștere și hipoglicemie fetală.
Hipotiroidismul în Sarcină
Cele mai frecvente cauze de hipotiroidism în sarcină sunt tiroidita cronică autoimună (Hashimoto) și gușa hipotiroidiană prin deficit de iod. Cauze rare, precum ablația tiroidiană prin iod radioactiv sau tulburările hipofizare/hipotalamice, pot complica, de asemenea, sarcina.
Manifestările clinice ale hipotiroidismului, atunci când sunt prezente, sunt nespecifice și pot fi ușor atribuite sarcinii: oboseală, intoleranță la frig, constipație și creștere în greutate.
Diagnostic și Managementul Hipotiroidismului
Diagnosticul de hipotiroidism primar în sarcină se bazează pe determinarea unei concentrații crescute de TSH seric, utilizând intervalele de referință trimestriale specifice femeilor gravide. Pentru femeile în primul trimestru cu TSH > 2,5 mU/L, sau > 3 mU/L în al doilea și al treilea trimestru, se măsoară și tiroxina liberă (FT4).
Hipotiroidismul cu semnificație clinică este definit ca o concentrație ridicată de TSH trimestrial specific, în concordanță cu o concentrație scăzută de FT4. Hipotiroidismul subclinic este definit ca o concentrație ridicată de TSH seric și o concentrație normală de FT4.
Femeile cu hipotiroidism central (hipofizar sau hipotalamic) nu vor prezenta concentrații crescute de TSH în sarcină.
Anticorpii anti-tiroid-peroxidază (ATPO), markerii bolii autoimune, au fost corelați cu un risc crescut de avort spontan, naștere prematură, macrosomie fetală și mortalitate perinatală. Administrarea de levotiroxină (doze medii de 50 mcg/zi) la gravidele eutiroidiene cu niveluri crescute de ATPO a demonstrat o scădere semnificativă statistic a ratei de avort spontan și naștere prematură.
Hipotiroidismul congenital apare în contextul ageneziei sau disgeneziei tiroidiene fetale, dishormonogenezei congenitale sau deficienței de iod. Impactul negativ al hipotiroidismului asupra sarcinii este cert. Dezbaterile privind eficacitatea screening-ului de rutină pentru afecțiunile tiroidiene subclinice continuă.
Screening-ul Afecțiunilor Tiroidiene în Sarcină
Având în vedere prevalența globală a afectării tiroidiene (aproximativ 1/1000 sarcini), considerată insuficientă pentru a justifica screening-ul de rutină în sarcină, majoritatea societăților profesionale recomandă screening-ul individualizat.
Asociația Americană a Tiroidei (ATA) recomandă măsurarea TSH-ului seric la femeile gravide în următoarele situații:
- Simptome sugestive pentru o afecțiune tiroidiană.
- Proveniența dintr-o regiune cu deficit major de iod.
- Antecedente personale sau heredocolaterale de boală tiroidiană.
- Prezența anticorpilor anti-tiroidă.
- Diabet de tip I.
- Istoric de naștere prematură sau avort.
- Istoric de iradiere la nivelul capului sau gâtului.
- Obezitate morbidă (IMC ≥40 kg/m²).
- Infertilitate.
- Vârsta peste 30 de ani.
La femeile care îndeplinesc criteriile de selecție, se determină TSH seric în primul trimestru. Dacă TSH-ul este normal, nu sunt necesare teste suplimentare.
Ce este TSH și Rolul Său
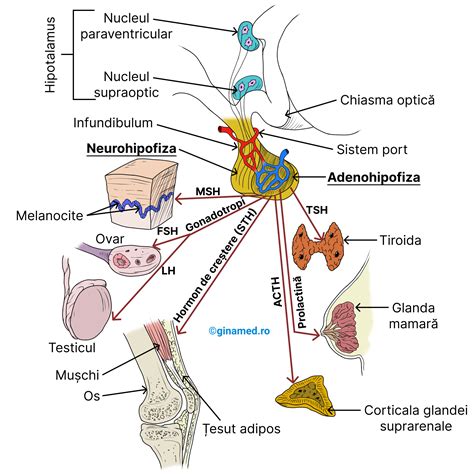
Testarea TSH (hormonul de stimulare tiroidiană sau tirotropina) este o analiză de laborator utilizată frecvent în evaluările endocrinologice, măsurând concentrația din sânge a acestui hormon, care este un indicator al stării de sănătate tiroidiene.
TSH este secretat de hipofiza anterioară, glanda principală a sistemului endocrin, situată la baza creierului. TSH joacă un rol esențial în reglarea activității secretorii a tiroidei. Testul TSH este preferențial utilizat pentru evaluarea funcției tiroidiene și a simptomelor de hipertiroidism sau hipotiroidism. Adesea, se efectuează concomitent cu evaluarea hormonilor tiroidieni din sânge (T4 liber sau T3 liber) și a anticorpilor tiroidieni (în caz de suspiciune de boală tiroidiană autoimună).
Tirotropina (TSH) este produsă în hipofiza anterioară. Odată eliberat, TSH stimulează tiroida, o glandă în formă de fluture localizată în partea anterioară a gâtului, care controlează metabolismul energetic. TSH se leagă de receptorii TSH de pe suprafața celulelor tiroidiene, promovând eliberarea hormonilor tiroidieni (T4 și T3) în sânge. Acești hormoni controlează rata de utilizare a energiei de către organism, influențând activitatea musculară, greutatea, temperatura corporală și starea de spirit.
Majoritatea producției tiroidiene constă în T4, care, deși mai puțin activ, se transformă în T3 (mult mai activ) în ficat și alte țesuturi. TSH face parte din sistemul de feedback al organismului, menținând concentrații sanguine adecvate de hormoni tiroidieni. Secreția TSH prezintă o variație diurnă, atingând un punct culminant înainte de miezul nopții.
Hipofiza este supervizată de hipotalamus. Când concentrațiile hormonilor tiroidieni scad, hipotalamusul eliberează hormonul de eliberare a tirotropinei (TRH), care stimulează hipofiza să elibereze TSH. TSH stimulează, la rândul său, producția de T4 și T3 de către tiroidă. Când toate organele funcționează normal, concentrațiile hormonilor tiroidieni din sânge rămân constante.
Creșterea concentrațiilor de T3 și T4 inhibă axul hipotalamo-hipofizar, ducând la secreția redusă de TRH și TSH, ceea ce scade secreția de T3 și T4. În caz de boli tiroidiene precum boala Basedow sau tumori hipersecretante, concentrația hormonilor tiroidieni crește constant, determinând o scădere importantă a TSH.
În hipotiroidism, când tiroida nu secretă suficienți hormoni, hipotalamusul și hipofiza eliberează cantități crescute de TRH și TSH, încercând să stimuleze tiroida.
Indicații pentru Testarea TSH
TSH este testul de primă alegere în suspiciunea de afecțiuni tiroidiene. Se recomandă în:
- Hipotiroidie: simptome includ creștere în greutate, oboseală, slăbiciune, ritm cardiac lent, intoleranță la frig, lentoare în exprimare și gândire.
- Hipertiroidie: simptome sugestive constau în scădere în greutate, palpitații, nervozitate, insomnie, intoleranță la căldură, transpirații și dificultăți de respirație.
- Tiroida mărită (gușă).
- Investigarea infertilității feminine.
- Evaluarea funcției hipofizare.
- Monitorizarea evoluției bolii și a eficacității tratamentului pentru afecțiuni tiroidiene cunoscute.
- Screening la nou-născuți pentru decelarea hipotiroidismului congenital.
Testul TSH este necesar dacă prezentați simptome corelate cu un nivel prea scăzut sau prea ridicat de hormoni tiroidieni. Bolile tiroidiene sunt frecvente; în România, incidența acestora s-a triplat între 2010 și 2016.
Simptomele tiroidiene hiperactive pot include: scădere în greutate, tremor al mâinilor, transpirații, tahicardie, exoftalmie, insomnii, anxietate, irascibilitate, logoree.
Simptomele tiroidiene hipoactive pot include: creștere în greutate, oboseală, căderea părului, piele uscată, intoleranță la frig, cicluri menstruale neregulate, bradicardie, lentoare intelectuală, constipație.
Sarcina reprezintă o perioadă de risc pentru modificările tiroidiene. Hipertiroidismul apare la aproximativ 1 din 500 de sarcini, iar hipotiroidismul la 1 din 250 de gravide. Aceste afecțiuni pot persista și după naștere, necesitând monitorizare postnatală.
Testul TSH este necesar și pentru pacienții care urmează terapie pentru o afecțiune tiroidiană sau au suferit tiroidectomie.
Nou-născuții sunt testați pentru hipotiroidism congenital, o afecțiune ce poate fi tratată cu succes dacă este depistată precoce.
Valori Normale și Interpretarea Rezultatelor
Valorile de referință pentru TSH variază în funcție de vârstă, sex și etapa sarcinii. Pentru adulți, intervalul uzual este de 0,27-4,20 mUI/L.
- Valoare ridicată a TSH: Sugerează o glandă tiroidă inactivă sau hipoactivă (hipotiroidism). Poate indica și o doză insuficientă de hormoni tiroidieni în tratamentul de substituție sau, foarte rar, o afecțiune a glandei pituitare (tumori care produc TSH sau rezistență la hormonii tiroidieni).
- Valoare scăzută a TSH: Poate indica o glandă tiroidă hiperactivă (hipertiroidism) sau o supradoză de hormoni tiroidieni în tratament. Poate fi, de asemenea, asociată cu leziuni sau tumori ale glandei pituitare care împiedică producția de TSH.
Un rezultat anormal al testului TSH necesită teste suplimentare pentru investigarea cauzei.
Interferențe și Mod de Recoltare
Terapia de substituție cu hormoni tiroidieni, precum și anumite medicamente (litiu, amiodaronă, agenți radiologici, carbamazepină, clorpromazină, fenitoin, corticosteroizi, somatostatină, bromocriptină, heparină, atenolol etc.), pot interfera cu rezultatele testelor funcției tiroidiene. După ajustarea dozei de hormon tiroidian, este necesară o pauză de cel puțin 6 săptămâni înainte de efectuarea unui nou dozaj TSH.
Stresul extrem și bolile acute pot, de asemenea, afecta rezultatele TSH. În primul trimestru de sarcină, valorile pot fi scăzute. Aproximativ 3% dintre femeile gravide pot prezenta concentrații nedetectabile sau marcat scăzute de TSH ca urmare a creșterii nivelului de hCG.
Pentru testul TSH este necesară o probă de sânge, recoltată de obicei dimineața, pe nemâncate. Nu este necesară o pregătire specială, cu excepția evitării recoltării imediat după intervenții chirurgicale sau biopsii tiroidiene. La nou-născuți, recoltarea se face la 3-7 zile după naștere.