Introducere: Rolul și Importanța Placentei
Placenta este un organ cu structură complexă ce îndeplinește funcții indispensabile creșterii și dezvoltării fătului. Ea se dezvoltă în interiorul uterului, fiind atașată de pereții acestuia, și are rolul de a furniza oxigen și substanțe nutritive copilului care crește, precum și de a elimina produșii de degradare din sângele acestuia. De la nivelul placentei se formează cordonul ombilical al copilului. În cele mai multe cazuri, placenta este localizată în partea superioară sau laterală a uterului.
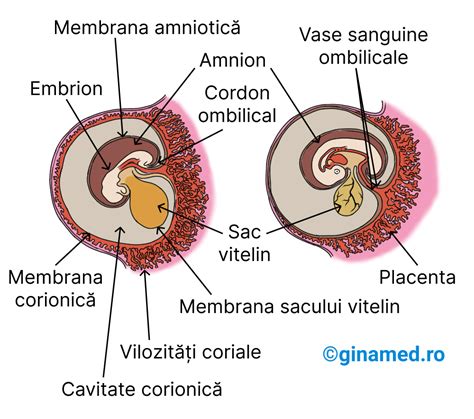
Stadiile Nașterii și Eliminarea Placentei
Nașterea este un proces complex, împărțit în mai multe stadii. Al treilea stadiu al travaliului este dedicat eliminării placentei, un eveniment crucial ce urmează după nașterea copilului.
Al Treilea Stadiu al Travaliului: Delivrența Placentei
Imediat după nașterea fătului, începe perioada a III-a a nașterii, în care placenta este eliminată. Acest stadiu, cunoscut sub denumirea de delivrență sau expulzie placentară, constă într-o succesiune de fenomene care au ca rezultat eliminarea placentei și a membranelor în afara căilor genitale. În mod normal, acest proces durează aproximativ 5-30 de minute. Prelungirea acestui timp poate semnala o patologie placentară sau complicații.
Ce să aștepți și ce să faci imediat după naștere:
Imediat după naștere, pulsul cordonului ombilical încetează după câteva minute. Medicul va pensa și va secționa cordonul ombilical, aplicând o clamă sterilă. Se va aștepta apoi ca micile contracții uterine, slabe ca intensitate, să semnaleze că placenta începe să se separe de peretele uterului și este gata pentru a fi expulzată. Prin câteva contracții, cu susținerea cordonului ombilical, placenta se expulzează, împreună cu sacul membranar în care a stat fătul.
Metode de Expulzie Placentară
Există două metode principale de colectare a sângelui din cordonul ombilical, ambele realizate după nașterea copilului și tăierea cordonului ombilical:
- Metoda gravitațională: Se așteaptă oprirea pulsului din cordonul ombilical (mai puțin de 5 minute după o naștere naturală și peste 15 minute în cazul unei nașteri prin cezariană sau cu medicamente). Cordonul ombilical este apoi secționat, iar sângele curge, prin gravitație, într-o pungă specială. Colectarea durează, în general, între două și patru minute.
- Metoda cu seringă: Medicul așteaptă câteva minute ca pulsul din cordon să se oprească, apoi îl secționează. Sângele este apoi colectat cu o seringă.
Indiferent de metodă, punga sau seringa vor fi sigilate și etichetate clar. Colectarea sângelui trebuie să aibă loc în primele 15 minute după naștere, iar procesarea probei de către laborator, în maxim două zile. Ambele metode ar trebui să dureze mai puțin de cinci minute și să nu cauzeze disconfort mamei sau copilului.
Placenta Praevia: O Poziționare Anormală
Placenta praevia, cunoscută și sub denumirea de placenta jos inserată, reprezintă o poziționare anormală a placentei în partea inferioară a uterului. Această condiție poate asocia risc de apariție a sângerărilor vaginale, mai ales în cea de-a doua jumătate a sarcinii. Insertia joasă a placentei este o complicație a sarcinii, fiind tratată ca o urgență medicală datorită riscurilor crescute de apariție a unei hemoragii masive la mamă și de naștere prematură a fătului.
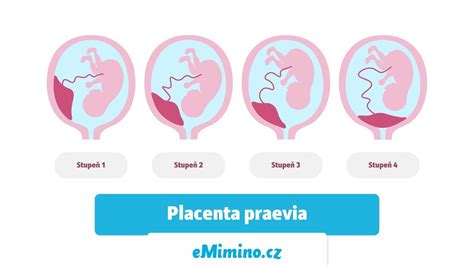
Clasificarea Placentei Praevia
În funcție de inserția sa la nivelul uterului, placenta praevia poate fi clasificată astfel:
- Placenta praevia marginală: Placenta atinge cervixul, dar nu îl acoperă.
- Placenta praevia parțială: Placenta acoperă parțial cervixul.
- Placenta praevia completă: Placenta obstrucționează în totalitate colul uterin.
Cauzele și Factorii de Risc pentru Placenta Praevia
Cauzele exacte care favorizează inserția joasă a placentei nu sunt pe deplin elucidate, însă există o strânsă asociere între placenta praevia, traumatismele la nivelul endometrului (chiuretaje, intervenții chirurgicale elaborate la nivelul uterului) și țesutul cicatriceal uterin rezultat în urma nașterilor anterioare prin cezariană.
Principalii factori de risc asociați cu apariția placentei praevia includ:
- Vârsta înaintată a mamei.
- Multiparitatea (numărul de nașteri anterioare).
- Sarcini multiple (gemeni, tripleți).
- Fumatul.
- Utilizarea de droguri ilicite (cocaina).
- Efectuarea manevrelor de reproducere asistată.
- Existența unei sarcini anterioare cu placenta jos inserată.
- Intervenții anterioare la nivelul uterului (ex. operație cezariană).
- Avorturi sau leziuni uterine.
- Traumatismul abdominal.
Simptomele și Manifestările Placentei Praevia
Sângerările vaginale reprezintă principala manifestare a placentei praevia, apărând de regulă în trimestrul II și III de sarcină. Acestea pot fi spontane sau declanșate de contactul intim ori de examinări medicale. Sângele eliminat este, de obicei, proaspăt și roșu aprins, iar hemoragia poate fi nedureroasă.
Uneori, sângerările se pot manifesta doar în travaliu. Creșterea în dimensiuni a uterului, subțierea și dilatarea fiziologică a colului uterin pot favoriza desprinderea placentei, declanșând sângerări spontane.
Hemoragia poate fi însoțită ocazional de:
- Contracții uterine neregulate.
- Creșterea ritmului cardiac al gravidei.
- Scăderea tensiunii arteriale.
Severitatea acestor manifestări variază în funcție de volumul de sânge pierdut.
Placenta praevia: ce este, cum se diagnostichează și cum decurge nașterea
Investigații Medicale și Diagnostic
În cazul sângerărilor vaginale după săptămâna a 20-a de sarcină, medicul obstetrician va efectua inițial o ecografie transabdominală pentru a aprecia raportul dintre marginea inferioară a placentei și cervix.
Ecografia Doppler color poate oferi informații suplimentare despre inserția cordonului ombilical și distribuția vaselor de sânge.
Examinarea ecografică transvaginală, efectuată cu blândețe, constituie o metodă sigură și fiabilă, oferind imagini clare fără contact direct cu cervixul.
Examinarea cu valve (specul) trebuie efectuată cu grijă pentru a preveni riscul de hemoragie și este utilă pentru diagnosticul diferențial.
După confirmarea diagnosticului, sarcina este monitorizată atent pentru a reduce riscul complicațiilor hemoragice.
Riscuri și Complicații Asociate
Principalele complicații ale unei sarcini cu inserție joasă a placentei includ:
- Hemoragii masive cu risc nefavorabil pentru mamă și făt.
- Necesitatea unei nașteri prin cezariană de urgență.
- Decolarea (desprinderea) placentei înainte de naștere, cu risc de hemoragie maternă și întreruperea aportului de oxigen către făt.
- Placenta accreta: O complicație gravă în care placenta rămâne atașată de peretele uterin (parțial sau total) după naștere, putând provoca hemoragii amenințătoare de viață.
- Placenta abruption (abrupție placentară): Separarea parțială sau totală a placentei de peretele uterin înainte de naștere, afectând aportul de nutrienți și oxigen către făt.
- Retenția placentară: Apariția atunci când placenta nu este expulzată în 30-60 de minute după naștere, putând cauza infecții severe sau hemoragii.
Unitatea medicală care asistă nașterea în caz de placenta praevia trebuie să dispună de personal medical specializat, sală de intervenții chirurgicale, sânge compatibil și echipamente medicale necesare pentru a asigura siguranța mamei și a fătului.
Indicația de Cezariană
Medicul obstetrician poate recomanda nașterea prin cezariană în caz de placenta praevia, în special în prezența unui traseu tocografic de alarmă, a sângerărilor vaginale care nu pot fi oprite, sau a hemoragiei apărute după săptămâna 34 de sarcină.
Un raport intim între marginea inferioară a placentei și orificiul cervical intern mai mic de 2 cm este un alt criteriu pentru cezariană de urgență.
În absența acestor criterii, medicul poate opta pentru monitorizarea atentă a gravidei și temporizarea intervenției până în săptămâna 38 de sarcină.
Pacienta cu placenta praevia este sfătuită să diminueze intensitatea activităților cotidiene, să evite contactul intim și exercițiile fizice, și să comunice imediat medicului orice sângerare vaginală sau contracții uterine.
Alte Afecțiuni Placentare
Pe lângă placenta praevia, alte probleme frecvent întâlnite la nivelul placentei includ:
- Placenta abruption (abrupție placentară): Separarea prematură a placentei de peretele uterin.
- Placenta accreta: Aderența anormală a placentei la peretele uterin, necesitând uneori histerectomie (îndepărtarea uterului).
- Retenția placentară: Rămânerea placentei în uter după naștere.
Cum să Reduci Riscul de Probleme Placentare
Deși multe afecțiuni placentare nu pot fi prevenite direct, următoarele sfaturi pot contribui la o sarcină sănătoasă:
- Mergi regulat la control pe toată durata sarcinii.
- Controlează orice boală cronică, cum ar fi hipertensiunea arterială.
- Evită fumatul și consumul de droguri.
- Evită operația cezariană dacă nu este indicată.
- Dacă ai avut probleme placentare la sarcini anterioare, discută cu medicul despre măsurile de prevenție.
Celulele Stem din Placenta și Cordonul Ombilical
Celulele stem din placenta și cordonul ombilical reprezintă o resursă valoroasă pentru medicină. Aceste celule, considerate cele mai tinere și cu cea mai mare capacitate de diferențiere, sunt utilizate în tratarea a peste 80 de boli, inclusiv diverse tipuri de cancer, leucemie, AVC și autism.
Recoltarea țesuturilor perinatale se face imediat după naștere, indiferent de particularitățile acesteia. Aceste țesuturi, în lipsa recoltării, sunt considerate deșeuri biologice.
Băncile de celule stem, precum Cord Blood Center, procesează și stochează aceste probe pentru a fi utilizate în terapii viitoare.