Trombofilia în sarcină reprezintă o preocupare majoră pentru sănătatea mamei și a fătului, putând duce la complicații serioase. În acest context, este esențială înțelegerea profundă a acestei afecțiuni, a factorilor de risc, a metodelor de diagnostic și a opțiunilor de tratament.
Ce este trombofilia și prevalența sa în sarcină
Trombofilia este o stare patologică, fie dobândită, fie cel mai frecvent moștenită, care determină o coagulabilitate crescută a sângelui. Această condiție poate favoriza formarea de cheaguri de sânge (trombi), cu potențiale consecințe grave asupra evoluției sarcinii.
În România, statisticile publicate privind incidența trombofiliei la femeile însărcinate sunt limitate, în parte datorită accesului relativ recent la metodele de investigare performante. Cu toate acestea, experiența clinică a hematologilor și ginecologilor indică o incidență neașteptat de mare a acestor afecțiuni. Sarcina, prin modificările fiziologice pe care le implică, devine adesea un prilej pentru diagnosticarea trombofiliei, deoarece anumite schimbări pot atrage atenția și determina pacientele să solicite consult medical.
Simptome și manifestări ale trombofiliei în sarcină
Trombofiliile sunt un grup divers de afecțiuni, iar o femeie însărcinată poate prezenta una sau mai multe forme concomitent. De cele mai multe ori, simptomele sunt discrete.
Rareori, femeia însărcinată poate dezvolta tromboze severe, amenințătoare de viață, care necesită intervenție de urgență. Acestea pot include:
- Tromboze venoase profunde: Tromboflebite la nivelul membrelor, preponderent inferioare, manifestate prin creșterea volumului gambei și/sau coapsei, dificultăți de deplasare și impotență funcțională.
- Tulburări de respirație: Moderat-severe, cauzate de tromboze în circulația pulmonară.
- Manifestări neurologice: Datorită unui accident vascular cerebral trombotic.
În multe cazuri, femeile însărcinate sunt investigate pentru trombofilie în prezența unor:
- Întârzieri de creștere intrauterină (IUGR).
- Modificări ale circulației uterine, evidențiate ecografic prin Doppler.
- Creșterea tensiunii arteriale, evoluând spre eclampsie sau preeclampsie.
- Patologie placentară, cum ar fi „îmbătrânirea precoce a placentei”, detectată ecografic.
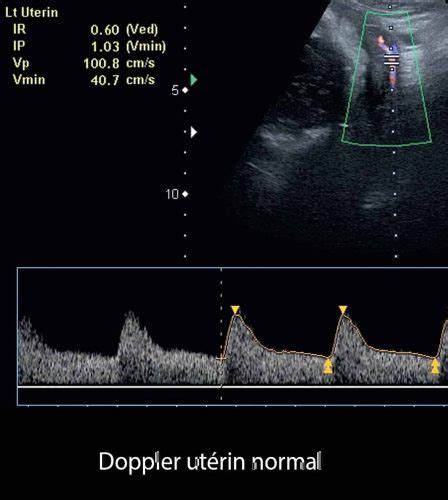
Riscurile trombofiliei pentru mamă și făt
Trombofilia prezintă riscuri semnificative atât pentru mama, cât și pentru făt:
Riscuri pentru mamă:
- Dezvoltarea de tromboze diverse, al căror prognostic depinde de localizare și extindere.
- Creșterea tensiunii arteriale în timpul sarcinii, cu potențial de eclampsie și preeclampsie.
Riscuri pentru făt:
- Întârzierea creșterii fetale (IUGR).
- Oprirea sarcinii în evoluție (avort spontan).
- Naștere prematură.
Este important de menționat că femeile cu trombofilie prezintă frecvent sarcini pierdute în antecedente. De asemenea, trombofilia se asociază frecvent cu infertilitatea, multe cazuri de infertilitate primară neexplicată fiind elucidate prin screening pentru trombofilie.
Monitorizarea gravidelor diagnosticate cu trombofilie
Gradul de monitorizare medicală necesară pentru o gravidă cu trombofilie depinde de tipul și severitatea afecțiunii:
- În cazurile de forme severe de trombofilie, este necesară o monitorizare frecventă, lunară sau chiar la 2 săptămâni, prin ecografii și analize de sânge.
- În cazul formelor non-grave, monitorizarea se poate realiza la 6-8 săptămâni.
Indicații pentru testarea trombofiliei în absența simptomelor clare
Există situații în care medicul poate recomanda testarea trombofiliei chiar și în absența unor simptome evidente. Anamneza medicală detaliată este esențială, iar următoarele antecedente pot ridica suspiciunea:
Antecedente heredocolaterale (familiale):
- Prezența la rudele de gradul I a unor manifestări trombotice (ex: accident vascular cerebral, infarct miocardic la vârste tinere, morți subite).
- Istoric de infertilitate, nașteri premature, avorturi spontane în familie.
Antecedente personale ale pacientei:
- Obstetricale: Naștere prematură, avorturi frecvente, făt subponderal, infertilitate.
- Neobstetricale: Manifestări trombotice (menționate anterior), migrene (care pot fi asociate cu stări trombofilice), intoleranță la anticoncepționale orale.
Având în vedere accesibilitatea crescută a investigațiilor și a informațiilor, tot mai multe paciente se adresează medicului pentru screening de trombofilie, fie la inițiativa proprie, fie la recomandarea medicului ginecolog.
Diagnosticarea trombofiliei
Testele de diagnosticare a trombofiliei sunt performante și trebuie efectuate în laboratoare de referință, cu experiență în domeniu. Investigațiile implică inițial un screening, urmat de analize mai aprofundate la nivelul ADN-ului.
Este crucial de înțeles că o coagulogramă normală nu exclude prezența unei trombofilii, care poate fi severă.
Metode de tratament în cazul trombofiliei
Tratamentul trombofiliei este individualizat, în funcție de tipul afecțiunii și de particularitățile fiecărei paciente.
În cazul accidentelor trombotice severe, este necesară internarea și administrarea de heparine în doze terapeutice.
Pentru gravidele cu trombofilie, opțiunile terapeutice includ:
- Antiagregante plachetare: Aspirina în diverse doze, formal contraindicată după săptămâna 28 de sarcină și total contraindicată postpartum.
- Anticoagulante: Se administrează heparine injectabile (inclusiv heparine cu greutate moleculară mică) în doze profilactice, de obicei seara. Acestea nu traversează bariera placentară și nu afectează fătul, spre deosebire de anticoagulantele orale de tip cumarinic, care pot cauza malformații fetale severe.
Este important de subliniat că nu toate trombofiliile necesită tratament. Este necesară o evaluare atentă pentru a evita atât supramodificarea, cât și ignorarea condiției.
Impactul trombofiliei asupra modalității de naștere
Prezența trombofiliei influențează deciziile privind modalitatea de naștere. În general, dacă nu există contraindicații și fătul are o greutate corespunzătoare vârstei gestaționale, se poate lua în discuție nașterea naturală sau cezariană după săptămâna 38, de comun acord cu medicul ginecolog.
Tratamentul injectabil cu heparine se întrerupe cu mai mult de 12 ore înainte de naștere.
Deoarece multe sarcini la paciente cu trombofilie sunt obținute cu dificultate și necesită tratamente, se optează frecvent pentru cezariană, oferind un control mai bun asupra eventualelor evenimente nedorite.
Îngrijirea post-partum
Femeile diagnosticate cu trombofilie în timpul sarcinii necesită o îngrijire medicală atentă și după naștere.
- Riscul de tromboze este mai crescut în primele săptămâni postpartum. Prin urmare, femeile cu trombofilii majore, care au necesitat heparine pe parcursul sarcinii, trebuie să continue tratamentul încă 4-6 săptămâni postpartum, chiar dacă alăptează.
- Antiagregantele plachetare sunt contraindicate postpartum.
Prevenirea trombofiliei
Trombofiliile, în special cele moștenite, nu pot fi prevenite. Cu toate acestea, există recomandări generale pentru a preveni apariția manifestărilor trombotice, care sunt consecințele acestor patologii.
Diagnosticul precoce al trombofiliilor, mai ales la femeile însărcinate, și monitorizarea atentă a acestor cazuri sunt esențiale pentru a preîntâmpina evenimente nedorite, care pot pune în pericol viața mamei și a copilului.
Restricția de creștere fetală (IUGR)
Restricția de creștere fetală (IUGR) este o afecțiune medicală semnificativă, caracterizată prin faptul că fătul nu atinge greutatea și dimensiunile așteptate pentru vârsta sa gestațională. Aceasta poate duce la diverse complicații.
Definiția și clasificarea IUGR
IUGR este definită ca o afecțiune în care fătul nu își atinge potențialul de creștere genetic prestabilit. Diagnosticul se pune, de obicei, când greutatea fătului este sub percentila 10 pentru vârsta gestațională. IUGR poate fi clasificată în:
- IUGR simetrică
- IUGR asimetrică
Cauzele IUGR
Mai mulți factori pot contribui la apariția IUGR:
- Anomalii genetice.
- Infecții fetale.
- Boli materne (ex: hipertensiune, diabet).
- Disfuncție placentară: Cel mai frecvent, cauzează suferință fetală prin hipoxie și creștere inadecvată.
- Factori de mediu și alegeri legate de stilul de viață.
În mod simplist, IUGR poate fi definită ca o greutate fetală sub percentila a 10-a, însă o definiție mai exactă se referă la suferința fetală cronică sau subacută.
Tipuri de IUGR
Se disting două tipuri principale de IUGR placentară:
- IUGR precoce (early IUGR): Apare înainte de 32 de săptămâni de gestație. Este o patologie rară, dar severă, asociată cu hipoxie și suferință fetală cronică. Evoluția este, în general, predictibilă.
- IUGR tardivă (late IUGR): Apare după 32 de săptămâni de gestație. Prevalența nu este clar cunoscută. Este asociată cu hipoxie și suferință fetală subacută, cu o evoluție impredictibilă, putând duce rapid la deces intrauterin.
Diagnosticarea IUGR
Diagnosticul IUGR este în principal ecografic. Feții cu greutate mică sunt, în general, ușor de identificat. Monitorizarea sarcinii și stabilirea momentului nașterii se bazează pe:
- Biometrie fetală.
- Evaluări Doppler:
- Fluxul în artera ombilicală: Rezistența la flux reflectă starea microvascularizației placentare.
- Fluxul în ductul venos (DV): Modificările apar în stadii avansate ale IUGR, indicând hipoxie și acidoză. Absența sau inversarea undei 'a' în DV este un predictor independent al riscului imediat de deces intrauterin în IUGR precoce.
- Fluxul în artera cerebrală medie (MCA): Scăderea rezistenței în teritoriul cerebral poate fi unicul semn Doppler în IUGR tardivă. Raportul cerebro-placentar (CPR), corelând pulsatilitatea MCA cu cea a arterei ombilicale, este util în diagnosticul IUGR tardive.
- Monitorizarea mișcărilor fetale active (MAF).
- Cardiotocografia (CTG).
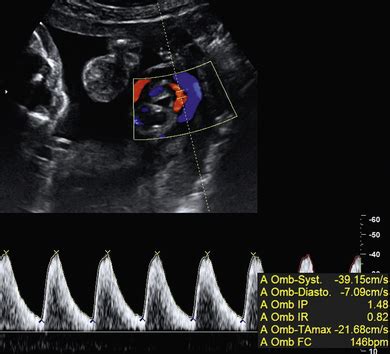
Managementul IUGR
Intervenția eficientă în cazurile de IUGR placentară implică stabilirea corectă a momentului nașterii. Decizia se ia în echipă, echilibrând riscul de deces intrauterin cu riscurile prematurității iatrogene.
Înainte de 26-28 de săptămâni de gestație, atitudinea predominantă este expectativa, în absența complicațiilor materne.
Cu cât vârsta gestațională este mai mică, cu atât se așteaptă apariția unor modificări Doppler mai avansate înainte de a decide nașterea. Invers, la vârste gestaționale mai mari, nașterea poate fi indicată chiar și în prezența unor modificări minore.
Artera ombilicală unică (AOU)
Artera ombilicală unică (AOU) este o anomalie congenitală relativ frecventă, caracterizată prin prezența unei singure artere ombilicale în loc de două. Aceasta poate fi asociată cu un risc crescut de:
- Malformații congenitale: Predominant genitourinare (incidență crescută de 25,8% față de 2-3% în populația generală).
- Anomalii cromozomiale (incidență crescută de 6,47% față de sub 1%).
- Retard de creștere intrauterină (IUGR) (incidență crescută de 29% față de 10%).
Descoperirea ecografică a AOU impune o evaluare riguroasă pentru identificarea oricăror malformații fetale asociate. Ecocardiografia fetală este utilă în toate cazurile.
Cazurile de AOU fără alte anomalii asociate au, în general, o evoluție bună, principala complicație fiind IUGR.
Efectele consumului de alcool în sarcină
Consumul de alcool în timpul sarcinii poate avea consecințe extrem de grave asupra dezvoltării fătului, putând duce la apariția sindromului de alcoolism fetal.
Alte afecțiuni relevante
- Virusul Papiloma Uman (HPV): Cauză frecventă de infecții genitale la femeile active sexual.
- Sindromul Edwards (Trisomia 18): Anomalie genetică cauzată de prezența unui cromozom 18 suplimentar.
- Acetaminofen (Paracetamol): Cel mai utilizat analgezic și antitermic în sarcină.
- Sarcină în corn rudimentar: Entitate clinică rară.
tags: #circulatie #crescuta #artere #ombilicala #sarcina