Celulele stem reprezintă celule fundamentale în organism, definite prin capacitatea lor de a se diviza mitotic și de a genera două tipuri de celule: celule care își mențin stadiul nediferențiat (auto-înnoire) și celule care se pot diferenția în urma unor diviziuni succesive. Această capacitate de auto-înnoire și diferențiere stă la baza formării și dezvoltării organismului uman, compus din peste 200 de tipuri celulare distincte, toate având originea în celulele stem.
În viața intrauterină, celulele stem sunt esențiale pentru formarea și dezvoltarea fătului. După naștere, ele continuă să joace un rol vital în reînnoirea și repararea țesuturilor și organelor. Organismul uman produce sistematic celule noi pe parcursul vieții, care ajung la maturitate, se diferențiază și, ulterior, mor conform programului genetic.
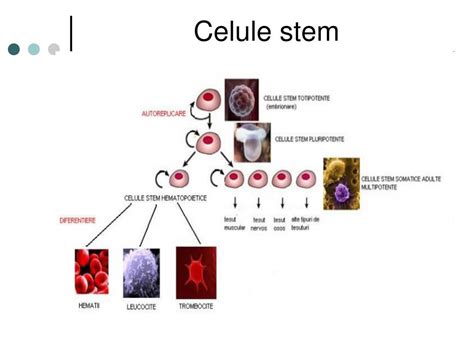
Celulele stem se pot clasifica în funcție de potențialul lor de diferențiere:
- Celule totipotente: Cele mai versatile, capabile să genereze orice tip de celulă, inclusiv cele care formează placenta.
- Celule pluripotente: Pot genera orice tip de celulă din organism, dar nu și cele necesare dezvoltării placentare. Acestea includ celulele stem embrionare și celulele stem pluripotente induse (modificate în laborator).
- Celule multipotente: Pot da naștere unui număr limitat de tipuri celulare, în special celule sanguine, celule cardiace, musculare și nervoase. Celulele stem mezenchimale (CSM) sunt un exemplu de celule multipotente.
- Celule unipotente: Pot genera un singur tip de celulă, cum ar fi cheratinocitele din piele.
Surse de Celule Stem
Există mai multe surse din care pot fi recoltate celule stem, fiecare cu particularitățile sale:
Măduva Osoasă
Tradițional, măduva osoasă hematogenă a fost considerată principala sursă de celule stem. Transplantul de măduvă osoasă presupune utilizarea celulelor stem din această sursă. Recoltarea celulelor stem din măduva osoasă este o procedură mai complexă, realizată sub anestezie generală, implicând puncționarea oaselor iliace și necesitând o spitalizare de 24 de ore.
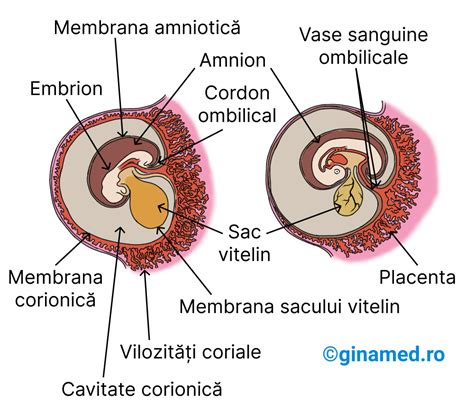
Sângele din Cordonul Ombilical și Placenta
Sângele din cordonul ombilical, care rămâne în cordon și placentă după naștere, reprezintă o sursă valoroasă de celule stem. Până de curând, acest sânge era considerat un "reziduu" clinic. Recoltarea celulelor stem din cordonul ombilical este o procedură rapidă, neinvazivă și nedureroasă, efectuată imediat după clamparea cordonului ombilical. Aceasta nu implică niciun risc pentru mamă sau nou-născut.
Placenta, la rândul său, este o sursă bogată de celule stem, conținând până la de 10 ori mai multe celule decât sângele din cordon. Celulele stem recoltate din țesutul placentar, în special celulele stem mezenchimale, prezintă avantaje datorită naivității lor imunologice, fiind mai bine tolerate de organismul receptor.
Țesutul cordonului ombilical, inclusiv gelatina Wharton, este, de asemenea, o sursă bogată în celule stem mezenchimale (CSM). Aceste celule multipotente au abilitatea de a se reînnoi și de a da naștere altor țesuturi, putând fi utilizate în combinație cu celulele stem hematopoietice pentru a potența procesul de multiplicare și a modula sistemul imunitar.
Recoltarea și Stocarea Celulelor Stem Placentare
Procedura de recoltare a celulelor stem din cordonul ombilical are loc imediat după clamparea acestuia la naștere. Medicul ginecolog sau o moașă instruită efectuează puncționarea cordonului ombilical pentru a colecta o cantitate de sânge. Alături de sânge, se poate recolta și un segment din cordonul ombilical pentru celule stem mezenchimale.
În medie, se colectează aproximativ 75 ml de sânge. Procedura poate fi realizată atât la nașterea pe cale vaginală, cât și prin cezariană, cu excepția cazurilor de complicații majore precum dezlipirea prematură de placentă sau placenta previa. Procesul de recoltare nu influențează experiența nașterii.
Sângele recoltat este procesat și stocat în condiții speciale în criobănci. Majoritatea companiilor specializate în recoltarea celulelor stem dispun de propriile bănci de sânge și percep o taxă anuală de depozitare, pe lângă taxa inițială de recoltare. Stocarea celulelor stem poate fi pe termen nedefinit, fără a le afecta proprietățile valoroase.
Ce sunt celulele stem? - Craig A. Kohn
Utilizări Terapeutice ale Celulelor Stem Placentare
Celulele stem placentare sunt utilizate în prezent pentru regenerarea sângelui sănătos și a sistemului imunitar. Potențialul lor terapeutic este vast, fiind valorificat în tratarea diverselor afecțiuni:
Tratamentul Bolilor Sângelui și Sistemului Imunitar
Celulele stem se pot transforma în celule sanguine care combat infecția, transportă oxigen și ajută la coagularea sângelui. Ele sunt folosite în tratamentul unor tipuri de cancer (leucemie, limfom), tulburări sanguine (anemie aplastică, talasemie, boala Hodgkin) și deficiențe imunitare.
Conform statisticilor, celulele stem au fost întrebuințate în peste 35.000 de transplanturi la nivel mondial, majoritatea intervențiilor vizând limfomul, mielodisplazia și anemia aplastică severă. Sângele din cordonul ombilical a demonstrat a fi o alternativă terapeutică viabilă pentru pacienții cu patologii ale măduvei osoase sau cu aberatii de metabolism.
Potențialul în Medicina Regenerativă
Cercetările actuale explorează rolul celulelor stem în tratarea altor patologii, precum diabetul zaharat, bolile inimii, afecțiunile neurologice (scleroză multiplă, boala Parkinson), paralizia cerebrală și autismul. Celulele stem mezenchimale sunt studiate intens pentru regenerarea țesuturilor, deschizând noi oportunități terapeutice în afecțiuni severe.
Terapia cu celule stem prezintă un potențial extraordinar datorită capacității lor de a se diferenția și specializa în diverse tipuri celulare, precum și de a se auto-reînnoi. În prezent, terapia cu celule stem este utilizată în peste 85 de strategii eficiente de tratament și în peste 1000 de studii clinice la nivel mondial.

Avantajele Celulelor Stem Placentare
Celulele stem recoltate din cordonul ombilical și placenta prezintă mai multe avantaje comparativ cu cele recoltate din măduva osoasă:
- Naivitate imunologică: Celulele stem placentare au un grad mai mic de specializare și o identitate imunologică mai puțin definită, ceea ce reduce riscul de respingere în cazul transplanturilor alogene (de la un donator la un primitor). Nu necesită o "compatibilitate imunologică perfectă".
- Risc redus de transmitere a bolilor infecțioase: Probabilitatea transmiterii unor boli infecțioase este mai mică.
- Rată de multiplicare crescută: Celulele stem placentare au o rată de multiplicare semnificativ mai mare.
- Disponibilitate unică: Recoltarea este posibilă doar în momentul nașterii, reprezentând o șansă unică pentru sănătatea copilului pe termen lung.
- Potențial în tratamente personalizate: Pot oferi un tratament personalizat pentru cel puțin 70 de afecțiuni grave, chiar și la vârsta adultă.
Transplantul celular autolog (o persoană primește propriul sânge din cordonul ombilical) prezintă avantajul unei compatibilități totale. În cazul transplantului alogen, rata de succes este mai mare atunci când donatorul și pacientul sunt rude de gradul întâi.
Un aspect important este că stocarea sângelui din cordonul ombilical înseamnă stocarea sângelui provenit de la un nou-născut pentru a fi utilizat în viitor la tratarea donatorului, a fraților săi sau a altor membri ai familiei compatibili. Unul din trei pacienți care au nevoie de transplant nu găsește un donator compatibil, ceea ce subliniază importanța stocării celulelor stem.
Considerații Importante
Este esențial ca părinții să fie informați corect despre importanța stocării celulelor stem la naștere, o resursă prețioasă pentru sănătate care, altfel, ar putea fi ignorată. Deși există încă percepții greșite legate de stadiul de cercetare al acestor terapii, peste 1.000.000 de transplanturi folosind diverse forme de celule stem au fost înregistrate la nivel mondial.
Celulele stem nu reprezintă un panaceu universal, dar modul lor de acțiune în tratamentul bolilor ereditare, hematologice și al diverselor tipuri de cancere aduce un beneficiu important. Medicina actuală a avansat, iar celulele stem sunt deja utilizate pe scară largă pentru tratarea anumitor boli.
Studiile clinice monitorizate pe termen lung, desfășurate la nivel mondial, verifică siguranța și eficacitatea noilor terapii, deschizând noi posibilități de tratament. Primele studii care au utilizat celule stem din țesuturi perinatale au apărut în 2004, confirmând siguranța și fezabilitatea administrării acestora.
tags: #celulelor #placentare #formatoare #de #sange