Nașterea prin cezariană a devenit o practică din ce în ce mai frecventă în ultimii ani, în special în mediul urban, unde procentul acestor intervenții poate ajunge până la 70% în orașe precum București. Organizația Mondială a Sănătății (OMS) recomandă ca procentul intervențiilor chirurgicale de acest tip să nu depășească 10-15%. În timp ce unii medici subliniază că sarcina și nașterea nu sunt boli și nu ar trebui să necesite intervenții invazive, alții consideră cezariana o opțiune convenabilă. Această abordare ridică întrebări importante despre motivele alegerii cezarienei de către femei și despre riscurile asociate, precum și despre diferențele dintre cezariana „la cald” (după declanșarea travaliului) și cea „la rece” (planificată).

Nașterea Naturală vs. Cezariană: O Analiză Comparativă
Nașterea naturală este un proces fiziologic complex, esențial pentru adaptarea bebelușului la viața extrauterină și pentru pregătirea mamei la noul său rol. Copiii născuți pe cale vaginală prezintă, în general, un risc mai scăzut de astm, dificultăți la alăptare, un nivel mai stabil al glicemiei și un risc redus de autism. De asemenea, perioada de recuperare după nașterea naturală este mai scurtă, permițând mamei o reconectare mai rapidă cu nou-născutul.
În contrast, deși cezariana poate fi salvatoare în situații medicale specifice, implică o recuperare postoperatorie mai dificilă și limitări în mobilizarea precoce. Atunci când afecțiuni materne sau fetale o impun, cezariana este o metodă vitală pentru a asigura nașterea unui copil sănătos, protejând în același timp sănătatea mamei. Decizia pentru o astfel de intervenție trebuie luată întotdeauna în colaborare cu medicul curant, cu o înțelegere clară a motivelor pentru care nașterea naturală nu este o opțiune viabilă.
Teama de nașterea naturală, amplificată de mediatizare și de volumul mare de informații disponibile, este de înțeles. Totuși, o informare corectă și o discuție deschisă cu specialiștii sunt esențiale pentru a lua cea mai bună decizie.
Pregătirea pentru Sarcină și Monitorizarea Gravidității
Doamna Monica Rădulescu, în cadrul unui eveniment organizat de comunitatea „La primul bebe” și susținut de Regina Maria Rețeaua Privată de Sănătate, a discutat cu domnul doctor Dragoș Grădinaru, medic ginecolog, despre importanța sănătății femeii înainte, în timpul și după sarcină.
Investigații Premergătoare Sarcinii
Femeia care își dorește un copil ar trebui să fie conștientă că starea sa de sănătate poate necesita o evaluare amănunțită. Ideal ar fi ca, înainte de concepție, să se prezinte la medicul ginecolog pentru:
- Examen Papanicolau și analize de secreție vaginală.
- Un set de analize pentru depistarea unor boli asimptomatice, care, dacă sunt prezente în sarcină, ar putea necesita întreruperea acesteia sau ar putea avea un impact major asupra evoluției sarcinii.
Aceste investigații ajută la identificarea și tratarea eventualelor probleme, permițând temporizarea sarcinii până la obținerea unui status de sănătate optim.
Infecții Importante de Depistat
Printre infecțiile care necesită atenție înainte de sarcină se numără:
- Toxoplasma
- Citomegalovirus
- Rubeolă
- Parvoviroză
Controlul Ginecologic Anual
Controlul ginecologic periodic, inclusiv cel anual, este fundamental. O leziune la nivelul colului uterin, de exemplu, poate fi o cauză a infertilității sau poate pune sarcina în pericol dacă nu este tratată corespunzător înainte de concepție. Un „check-up” general complet înainte de sarcină asigură o bază solidă pentru o sarcină sănătoasă.
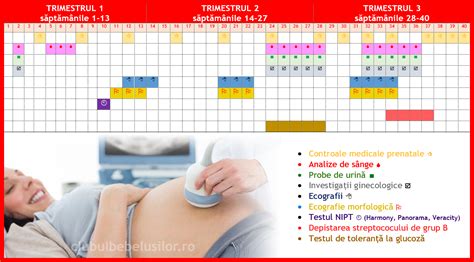
Monitorizarea Sarcinii: Un Protocol Detaliat
După confirmarea sarcinii, monitorizarea se desfășoară conform unui protocol specific, mai ales dacă sarcina evoluează fără probleme.
Prima Vizită la Ginecolog (6-7 săptămâni de sarcină)
Prima vizită implică efectuarea analizelor menționate anterior (dacă nu au fost făcute înainte), confirmarea sarcinii ecografic și, eventual, începerea suplimentării cu vitamine prenatale. Această etapă este, de regulă, în jurul a 6-7 săptămâni de gestație, când se poate detecta sarcina ecografic.
Screening Genetic și Ecografie Morfologică (10-12 săptămâni de sarcină)
Între 10 și 12 săptămâni, se efectuează screeningul pentru anomalii genetice ale fătului, printr-o simplă analiză de sânge, care poate depista afecțiuni precum sindromul Down. Tot în acest interval se realizează prima ecografie morfologică fetală, o scanare detaliată a bebelușului pentru a verifica dezvoltarea tuturor structurilor.
Dispensarizare Lunară și Evaluări Specifice
În mod normal, după primele etape, gravida se prezintă la control o dată pe lună. La aproximativ 16-18 săptămâni se efectuează un control ecografic pentru a monitoriza creșterea fetală și a depista eventuale probleme.
Măsurarea Colului Uterin (16 săptămâni de sarcină)
Începând cu săptămâna a 16-a, se monitorizează lungimea colului uterin, mai ales la gravidele cu risc de incontinență cervicală. Un col uterin insuficient de rigid poate duce la avort spontan din cauza greutății fătului.
A Doua Ecografie Morfologică (20-22 săptămâni de sarcină)
La 20-22 de săptămâni, se efectuează a doua ecografie morfologică, o evaluare completă a structurilor fetale. În acest moment se realizează și un set de analize generale pentru a verifica eventualele carențe (ex. fier).
Screening pentru Diabet Gestațional (26 săptămâni de sarcină)
La 26 de săptămâni, pe lângă controlul ecografic lunar, se efectuează screeningul pentru diabetul gestațional, printr-un test de toleranță la glucoză. Acest tip de diabet, apărut pe parcursul sarcinii, necesită gestionare atentă pentru a evita complicații pe termen lung atât pentru mamă, cât și pentru copil.
Monitorizare Intensificată în Trimestrul III
Pe măsură ce sarcina avansează spre trimestrul III, monitorizarea devine mai frecventă. Începând cu săptămâna a 35-a, controalele devin săptămânale. Acestea includ ecografii pentru evaluarea stării fătului, a lichidului amniotic și a placentei, precum și analize generale, de secreție vaginală și de urină, pentru a depista și corecta eventualele infecții sau anomalii.
Indicații pentru Operația de Cezariană
Decizia de a recurge la operația de cezariană este luată atunci când nașterea pe cale naturală prezintă riscuri materne sau fetale inacceptabile. Există o serie de indicații medicale clare, atât pentru mamă, cât și pentru făt.
Indicații Materne
- Afecțiuni ale placentei: placenta jos inserată (placenta previa), placenta accreta (fixată anormal de peretele uterin), decolarea prematură de placentă.
- Boli ale uterului: fibroame mari la nivelul segmentului uterin, malformații uterine, intervenții chirurgicale anterioare pe uter (miomectomii cu deschiderea cavității uterine), operații cezariene anterioare.
- Disproporție feto-pelvină: diferența semnificativă între dimensiunea fătului și canalul pelvin al mamei.
- Distocie de dilatatie: lipsa progresiei dilatării colului uterin în timpul travaliului.
- Riscul de transmitere a unor boli infecțioase: HIV, herpes genital activ.
- Afecțiuni posttraumatice ale bazinului sau coloanei vertebrale.
- Boli neurologice.
- Obezitate extremă.
- Diabet zaharat (preexistent sau gestațional), în special dacă se asociază cu macrosomie fetală.
- Hipertensiune arterială necontrolată, preeclampsie/eclampsie, atunci când nașterea vaginală nu poate fi realizată în timp util.
Indicații Fetale
- Sarcină multiplă (gemelară, tripleți etc.), cu excepția situațiilor în care ambii feți sunt în prezentație cefalică.
- Prezentație pelviană sau transversală a fătului.
- Prolabarea cordonului ombilical.
- Prematuritatea (necesită individualizare).
- Restricția de creștere intrauterină (necesită individualizare).
- Suferință fetală (status fetal incert, risc potențial pentru fat care necesită naștere de urgență).
Operația cezariană este contraindicată atunci când riscul intervenției depășește beneficiul, în special în cazul feților morți intrauterin (cu excepții foarte rare).

Cezariana Electivă și de Urgență
Operația de cezariană poate fi planificată în avans (cezariană electivă) sau poate fi necesară în timpul travaliului (cezariană de urgență).
Cezariana Programată (Electivă)
Aceasta este recomandată atunci când există motive medicale clare, identificate înainte de declanșarea travaliului, care ar putea pune în pericol mamă sau copil în cazul unei nașteri vaginale. Printre motivele frecvente se numără:
- Poziția anormală a fătului (pelviană, transversală).
- Placenta previa.
- Făt macrosom (greutate estimată peste 4.500 g, mai ales în contextul diabetului gestațional).
- Istoric de cezariană anterioară, cu contraindicații pentru naștere vaginală.
- Sarcină multiplă (în anumite condiții).
- Afecțiuni materne severe (boli cardiovasculare, diabet sever, preeclampsie, infecții active).
- Malformații uterine.
- Herpes genital activ.
- Obstacole ale canalului de naștere.
- Miopie agravată.
Cezariana programată se efectuează, de obicei, în jurul săptămânii 39 de sarcină, pentru a minimiza riscurile de prematuritate. Procedura este mai controlată și implică o pregătire preoperatorie riguroasă.
Cezariana de Urgență
Aceasta intervine în timpul travaliului, atunci când apar complicații neașteptate. Situațiile care pot declanșa o cezariană de urgență includ:
- Suferință fetală acută (diminuarea ritmului cardiac fetal, hipoxie).
- Dezlipirea prematură a placentei (placenta abruptio), asociată cu hemoragie severă.
- Eșecul travaliului (dilatație insuficientă, copilul nu coboară).
- Ruptura uterină (risc crescut la femeile cu cicatrice de la cezariane anterioare).
- Prolapsul de cordon ombilical.
- Hemoragie severă a mamei.
- Hipertensiune severă sau preeclampsie gravă.
În cazul cezarienelor de urgență, viteza de intervenție este crucială, iar riscurile de complicații pot fi mai mari.
Pregătirea pentru Operația de Cezariană
Indiferent dacă este programată sau de urgență, cezariana necesită o pregătire atentă:
Analize Preoperatorii
Se efectuează o serie de analize pentru evaluarea stării de sănătate a mamei și a fătului:
- Hemoleucogramă completă.
- Grup sanguin și Rh.
- Test de coagulare (TP, INR, TTPA).
- Glicemie.
- Exsudat nazal și vaginal.
- Analize de urină.
- Electrocardiogramă (EKG), dacă este necesar.
- Ecografie fetală.
Pregătirea Fizică și Emoțională
- Discuție cu medicul: înțelegerea procedurii, riscurilor și beneficiilor.
- Regim alimentar: post alimentar cu 6-8 ore înainte de operație.
- Igiena personală: duș cu săpun antibacterian.
- Medicație: informarea medicului despre tratamentele urmate și întreruperea celor anticoagulante cu câteva zile înainte.
- Pregătire emoțională: sprijinul familiei și discuțiile cu echipa medicală pot reduce anxietatea.
În ziua operației, pacienta va fi internată, i se va monta o linie intravenoasă și o sondă urinară. Se va discuta cu anestezistul despre tipul de anestezie.
Desfășurarea Operației de Cezariană
Operația de cezariană, fie ea planificată sau de urgență, implică mai multe etape:
Anestezia
Cel mai frecvent se utilizează rahianestezia sau anestezia peridurală, care amorțesc partea inferioară a corpului, permițând mamei să rămână trează. Anestezia generală este rezervată cazurilor de urgență extremă sau situațiilor în care anestezia locală nu este posibilă.
Dezinfectarea și Izolarea Zonei
Abdomenul este curățat cu soluții antiseptice, iar zona de intervenție este acoperită cu un câmp steril.
Incizia Abdominală și Uterină
Se realizează o incizie în partea inferioară a abdomenului, de obicei transversală (Pfannenstiel), pentru o vindecare mai rapidă și o cicatrice mai estetică. Incizia uterină este, de asemenea, realizată, permițând extragerea fătului.
Extragerea Copilului și Îngrijirea Nou-Născutului
După extragerea fătului, acesta este preluat de neonatolog pentru evaluare (scor Apgar, curățarea căilor respiratorii). Apoi, este adus mamei pentru contact piele pe piele, dacă starea permite.
Expulzia Placentei și Suturarea
Placenta este extrasă, iar uterul și peretele abdominal sunt suturate cu material resorbabil.
Monitorizarea Postoperatorie Imediată
După operație, mama este monitorizată atent în unitatea de supraveghere postoperatorie pentru a preveni și gestiona eventualele complicații, cum ar fi pierderile de sânge sau reacția la anestezie.
Durata unei operații de cezariană programate este, în general, între 30 și 45 de minute, iar extragerea copilului durează doar câteva minute.
Cezariană (Naștere prin cezariană)
Recuperarea după Operația de Cezariană
Recuperarea după cezariană este un proces mai îndelungat comparativ cu nașterea naturală, deoarece este o intervenție chirurgicală majoră.
Perioada Imediată Postoperatorie (primele 24 de ore)
În această etapă, mama este monitorizată pentru durere, sângerare și răspuns la anestezie. Se încurajează mobilizarea precoce (ridicarea din pat) pentru a preveni complicațiile tromboembolice și pentru a stimula circulația. Alăptarea este încurajată cât mai curând posibil, cu poziționări adaptate pentru a reduce presiunea asupra abdomenului.
Primele Săptămâni de Recuperare (2-6 săptămâni)
Este crucială respectarea indicațiilor medicale:
- Activitate fizică: mișcare ușoară, plimbări zilnice; evitarea efortului intens.
- Ridicarea greutăților: nu se depășește greutatea copilului (3-5 kg) în primele 6 săptămâni.
- Durerea: se reduce treptat și poate fi gestionată cu analgezice.
- Control medical: consult la aproximativ 6 săptămâni pentru verificarea vindecării și a stării generale.
Restricții Post-Cezariană
Este importantă evitarea ridicării greutăților excesive, a efortului fizic intens și a condusului auto în primele săptămâni, pentru a permite o vindecare corectă.
Cezariana la Cerere vs. Indicații Medicale
Există situații în care femeile optează pentru cezariană din motive personale, nelegate de indicații medicale stricte. Aceasta este cunoscută sub numele de cezariană la cerere.
Motive Personale pentru Cezariană
- Frica de durerea nașterii naturale (tocofobie).
- Experiențe traumatizante anterioare.
- Dorința de control asupra momentului nașterii.
- Preocupări legate de protecția planșeului pelvian și a perineului.
- Considerente culturale sau sociale.
Organizația Mondială a Sănătății (OMS) nu recomandă cezariana la cerere, subliniind că nașterea naturală este, în general, mai sigură. Decizia finală trebuie luată în colaborare cu medicul, analizând atent avantajele și riscurile fiecărei opțiuni.
Ce Spun Specialiștii și Recomandările Medicale
Medicul Dr. CHITULEA PETRU, medic primar Obstetrică-Ginecologie, subliniază că operația cezariană este un „rău necesar” și o intervenție chirurgicală sigură în prezent. Progresele tehnologice permit depistarea precoce a riscurilor, iar procedurile moderne, precum tehnica Misgav-Ladach, reduc semnificativ timpul operator și riscul de complicații.
„Orice am face ca să minimalizăm șansa ca un copil să se nască cu un handicap este justificat”, afirmă Dr. Chitulea, subliniind responsabilitatea morală a medicului de a proteja sănătatea copilului.
În ciuda siguranței crescute, cezariana implică riscuri, iar recuperarea este mai anevoioasă. Statisticile arată că, deși una din trei femei recurge la cezariană, nașterea naturală rămâne opțiunea preferată de specialiști datorită beneficiilor sale pentru mamă și copil.
Decizia privind metoda de naștere trebuie să fie una informată, bazată pe discuții cu medicul curant și pe o evaluare atentă a stării de sănătate a mamei și a fătului.