Spermatozoidul este celula sexuală masculină, microscopica, responsabilă pentru transportul jumătății din informația genetică necesară formării unui nou individ. Rolul său principal este de a fecunda ovulul, determinând astfel sexul genetic al embrionului. Producția de spermatozoizi debutează în jurul pubertății și continuă pe parcursul întregii vieți a bărbatului. În termeni medicali, aceștia mai sunt cunoscuți și sub denumirea de celule reproducătoare masculine sau gameți.
Procesul de formare a spermatozoizilor, numit spermatogeneză, are loc în testicule, mai precis în structuri tubulare minuscule denumite tubuli seminiferi. Acesta este un proces continuu, însă spermatozoizii nou formați necesită timp pentru a ajunge la maturitate, un proces care poate dura mai mult de 10 săptămâni. Pe parcursul acestui proces de maturare, spermatozoizii sunt transferați într-un alt tub situat posterior testiculelor, numit epididim.
Sperma, lichidul emis în timpul ejaculării, este un sistem complex alcătuit din spermatozoizi și lichid seminal. Deși termenii sunt adesea folosiți interschimbabil, spermatozoizii reprezintă doar aproximativ 5% din volumul total al spermei, restul fiind lichid seminal produs de glandele anexe precum prostata și veziculele seminale. Rolul spermei este de a transporta spermatozoizii în tractul genital feminin, oferindu-le un mediu propice supraviețuirii și deplasării către ovul. Lichidul seminal are, de asemenea, proprietăți care facilitează penetrarea colului uterin și neutralizează aciditatea mediului vaginal.
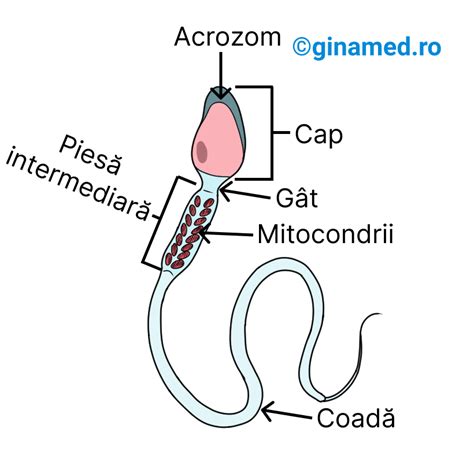
Structura Spermatozoidului
Un spermatozoid este compus din trei părți distincte:
- Capul: Conține cromatina, materialul genetic sub formă de ADN, organizat în cromozomi. De obicei, atât spermatozoidul, cât și ovulul uman posedă 23 de cromozomi, rezultând un embrion cu 46 de cromozomi după fecundare. Capul este protejat de o structură numită acrosom.
- Piesa intermediară: Este bogată în mitocondrii, furnizând energia necesară mișcării.
- Coadă: O structură lungă, asemănătoare unui flagel, esențială pentru deplasarea spermatozoidului.
Evaluarea Calității Spermei: Spermograma
Spermograma, sau analiza spermei, este un test de laborator crucial pentru evaluarea calității și cantității spermei unui bărbat, oferind informații esențiale despre fertilitatea masculină. Aceasta poate identifica diverse afecțiuni sau probleme legate de sănătatea reproductivă.
Parametrii Analizați în Spermogramă
Analiza spermei implică evaluarea unor caracteristici specifice, reglementate de standardele Organizației Mondiale a Sănătății (OMS):
Volumul Ejaculatului
Volumul normal de spermă la o ejaculare variază, de obicei, între 1.5 și 5 mililitri. Un volum mai mic de 1.5 ml (hipospermie) poate indica probleme la nivelul glandelor sexuale sau obstrucții ale tractului ejaculator. Un volum semnificativ mai mare de 5 ml nu este, în general, considerat problematic pentru fertilitate, dar poate fi relevant în context clinic.
Concentrația de Spermatozoizi
Concentrația normală acceptată de OMS este de cel puțin 15 milioane de spermatozoizi pe mililitru de spermă. Un număr sub acest prag definește oligospermia și poate fi un indicator al problemelor de fertilitate. Concentrațiile foarte scăzute sau absența spermatozoizilor (azoospermie) necesită investigații suplimentare pentru a determina cauza și a stabili un tratament adecvat.
Motilitatea Spermatozoizilor
Motilitatea se referă la capacitatea spermatozoizilor de a se deplasa eficient, un aspect vital pentru a ajunge la ovul și a-l fertiliza. Se disting mai multe categorii de motilitate:
- Motilitate progresivă (Tip A și B): Spermatozoizi care se mișcă rapid într-o direcție liniară sau lent, dar înaintează.
- Motilitate neprogresivă (Tip C): Spermatozoizi care se mișcă, dar nu într-o direcție clară sau nu acoperă o distanță semnificativă.
- Imobilitate (Tip D): Spermatozoizi care nu prezintă nicio mișcare.
Pentru o fertilitate normală, proporția totală a spermatozoizilor motili (Tip A, B și C) ar trebui să fie de cel puțin 40% din totalul spermatozoizilor evaluați. Un scor ridicat de mobilitate sugerează o capacitate bună a spermatozoizilor de a ajunge la ovul.
Morfologia Spermatozoizilor
Morfologia analizează forma și structura spermatozoizilor, fiind un indicator important al capacității de fertilizare. OMS recomandă ca cel puțin 4% dintre spermatozoizi să prezinte o morfologie normală, conform criteriilor stricte (criteriile Kruger). O morfologie anormală în proporție mare poate reduce semnificativ șansele de concepție.
Vitalitatea Spermatozoizilor
Vitalitatea se referă la proporția de spermatozoizi vii dintr-o mostră. Conform standardelor OMS, vitalitatea normală este considerată atunci când cel puțin 58% dintre spermatozoizi sunt vii. O vitalitate scăzută poate indica probleme cu integritatea membranei celulare a spermatozoizilor, afectată de diverși factori.
pH-ul Spermei
pH-ul normal al spermei este ușor alcalin, situându-se între 7,2 și 8,0. Un pH sub 7,2 poate sugera o posibilă aciditate a spermei, cauzată de infecții ale tractului genital sau alte probleme de sănătate.
Pregătirea pentru Spermogramă
Pentru a obține rezultate precise, se recomandă:
- Abținerea de la ejaculare pentru o perioadă de 2-5 zile înainte de test.
- Evitarea consumului de alcool, droguri și fumatul, care pot afecta negativ calitatea spermei.
- Evitarea expunerii la căldură excesivă (saune, băi fierbinți), deoarece aceasta poate afecta producția de spermă.
- Informarea medicului despre orice medicamentație, deoarece anumite substanțe pot influența rezultatele.
Recoltarea și Transportul Probei
Proba de spermă se obține, de preferință, prin masturbare, evitând utilizarea lubrifianților care pot contamina mostra. Dacă recoltarea nu se efectuează la laborator, proba trebuie transportată rapid și în condiții adecvate (la temperatura corpului, aproximativ 37°C), în maxim o oră de la recoltare. Este esențială evitarea contaminării probei cu bacterii sau alte particule.
Cum se furnizează o mostră de spermă
Factorii care Influentează Fertilitatea Masculină
Fertilitatea masculină este un proces complex, influențat de o multitudine de factori:
Factori Fiziologici și Genetici
- Vârsta: Deși bărbații produc spermă pe tot parcursul vieții, calitatea acesteia poate scădea treptat după vârsta de 40 de ani, afectând motilitatea și morfologia spermatozoizilor.
- Dezechilibre hormonale: Niveluri scăzute de testosteron sau tulburări în secreția hormonilor FSH și LH pot afecta spermatogeneza.
- Varicocelul: Dilatarea venelor din scrot poate afecta fluxul sanguin și temperatura testiculară, impactând producția și funcția spermatozoizilor. Acesta este prezent la 15-20% dintre bărbații infertili.
- Obstrucții: Blocajele în canalele care transportă sperma, cauzate de infecții, intervenții chirurgicale anterioare (ex. vasectomie) sau afecțiuni genetice, împiedică transportul spermatozoizilor.
- Infecții: Infecțiile tractului reproducător pot afecta calitatea spermei.
- Factori genetici: Anumite anomalii genetice pot contribui la infertilitate.
Factori de Stil de Viață și Mediu
- Alimentația: O dietă dezechilibrată, săracă în nutrienți esențiali, poate afecta negativ calitatea spermei.
- Fumatul și Consumul de Alcool: Aceste vicii sunt asociate cu o reducere a numărului și motilității spermatozoizilor și cresc riscul de stres oxidativ.
- Consumul de Droguri: Substanțele psihoactive pot altera echilibrul hormonal și afectarea spermatogenezei.
- Expunerea la Toxine: Pesticidele, metalele grele și alte substanțe chimice din mediu pot avea efecte adverse asupra fertilității.
- Căldura Excesivă: Expunerea prelungită la temperaturi ridicate (saune, băi fierbinți, purtarea lenjeriei strâmte) poate afecta temporar producția de spermă. Testiculele necesită o temperatură cu 2-3 grade Celsius mai mică decât cea a corpului pentru a produce optim testosteron și spermă.
- Stresul Cronic: Poate afecta nivelurile hormonale, inclusiv producția de testosteron, și poate reduce interesul sexual.
- Lipsa Somnului: Poate deregla hormonii responsabili de reproducere, ducând la concentrații mai mici de spermatozoizi.
- Activitatea Fizică: Exercițiile fizice moderate pot susține fertilitatea, în timp ce activitatea fizică intensă și de anduranță poate avea efecte negative, scăzând nivelul de testosteron.

Infertilitatea Masculină: Diagnostic și Management
Infertilitatea masculină se definește prin incapacitatea unui bărbat de a concepe un copil cu o parteneră fertilă, după un an de raporturi sexuale regulate și neprotejate. Aceasta afectează aproximativ 50% din cazurile de infertilitate de cuplu.
Semne și Simptome
Adesea, infertilitatea masculină este "tăcută", nefiind însoțită de simptome fizice evidente. Principalul semn este incapacitatea cuplului de a obține o sarcină. Alte semne pot include:
- Probleme de erecție sau ejaculare.
- Durere, umflături sau noduli în zona testiculară.
- Scăderea părului facial sau corporal, sau alte semne ale unor dezechilibre hormonale.
- Infecții recurente.
Diagnosticarea Infertilității
Spermograma este "standardul de aur" în diagnosticarea infertilității masculine, oferind o imagine detaliată asupra parametrilor spermei. În caz de rezultate anormale, se recomandă repetarea testului la 2-3 săptămâni distanță. Pot fi necesare și investigații suplimentare, precum:
- Analiza fragmentării ADN-ului spermatic.
- Ecografie testiculară.
- Dozări hormonale.
- Teste genetice.
Tratamentul Infertilității Masculine
Multe forme de infertilitate masculină pot fi tratate. Opțiunile terapeutice includ:
- Tratament chirurgical: Corectarea varicocelului sau recuperarea chirurgicală a spermei (TESE/MESA) în cazurile de azoospermie.
- Tratament medicamentos: Corectarea dezechilibrelor hormonale sau tratarea infecțiilor.
- Tehnici de reproducere asistată:
- Inseminare intrauterină (IIU): Sperma preparată este plasată direct în uterul partenerei.
- Fertilizare in vitro (FIV): Ovulul și spermatozoidul sunt combinate în laborator.
- Injectare intracitoplasmatică de spermatozoid (ICSI): Un singur spermatozoid este injectat direct într-un ovul, fiind o metodă revoluționară pentru infertilitatea masculină severă.
Mituri despre Fertilitatea Masculină
Există numeroase mituri legate de fertilitatea masculină, care pot genera confuzie:
- Mit: Un volum mare de spermă indică fertilitate crescută. Realitate: Calitatea spermei (număr, motilitate, morfologie) este mult mai importantă decât cantitatea.
- Mit: Frecvența ejaculărilor afectează fertilitatea. Realitate: Atât abstinența prelungită, cât și ejaculările prea frecvente pot afecta negativ calitatea spermei.
- Mit: Anumite alimente (ex. stridii, cafea) îmbunătățesc miraculos sperma. Realitate: O dietă echilibrată contribuie la sănătatea generală, dar nu există soluții "magice".
- Mit: Masturbarea frecventă "epuizează" sperma. Realitate: Organismul produce continuu spermatozoizi, iar masturbarea frecventă nu epuizează rezervele.
- Mit: Purtarea boxerilor strâmți cauzează infertilitate instantanee. Realitate: Efectele sunt, în general, minime și reversibile.
Îmbunătățirea Calității Spermei și a Fertilității
Adoptarea unui stil de viață sănătos este esențială pentru susținerea fertilității masculine. Printre măsurile recomandate se numără:
- Alimentație echilibrată: Bogată în fructe, legume, pește gras, cereale integrale, antioxidanți, vitamine (C, E) și minerale (zinc, seleniu).
- Suplimente alimentare: Sub supraveghere medicală, suplimente precum zincul, seleniul, coenzima Q10, L-carnitina și acidul folic pot fi benefice.
- Renunțarea la fumat și limitarea consumului de alcool.
- Gestionarea stresului: Prin tehnici de relaxare, meditație, yoga.
- Somn adecvat și odihnă de calitate.
- Activitate fizică moderată.
- Menținerea unei greutăți corporale sănătoase.
- Evitarea expunerii la toxine și căldură excesivă.
Este important de reținut că o singură spermogramă nu este întotdeauna concludentă, iar parametrii pot varia. Evaluarea medicală de specialitate este esențială pentru un diagnostic corect și un plan de tratament personalizat.
tags: #caliatatile #functionale #ale #spermatozoidului