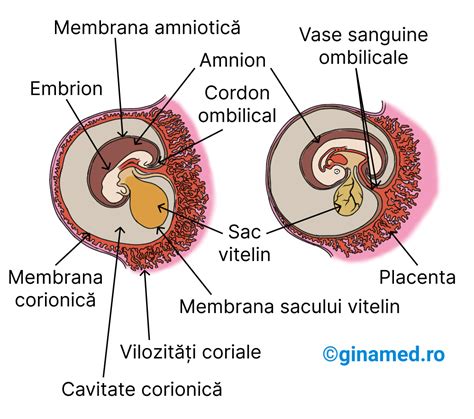
Biopsia de vilozități coriale este o procedură medicală invazivă, utilizată în diagnosticarea prenatală pentru a detecta o serie de anomalii cromozomiale și boli genetice. Testul presupune recoltarea de celule de la nivelul unor proiecții placentare, denumite vilozități coriale, care sunt genetic identice cu cele ale fătului.
Avantajele Biopsiei de Vilozități Coriale
Principalul avantaj al biopsiei de vilozități coriale (CVS) comparativ cu alte metode de diagnostic prenatal, precum amniocenteza, este posibilitatea efectuării sale într-un stadiu incipient al sarcinii. Testarea se realizează frecvent între săptămânile 10-12 de gestație, uneori putând fi extinsă până în săptămâna 13 și 6 zile. În contrast, amniocenteza necesită așteptarea până în săptămâna 16 de sarcină.
Datorită naturii invazive a procedurii și a riscului asociat de avort spontan, biopsia de vilozități coriale este, în general, recomandată femeilor cu un risc crescut de a avea un copil afectat de boli genetice sau anomalii cromozomiale.
Ce Afecțiuni Poate Detecta Biopsia de Vilozități Coriale?
Biopsia de vilozități coriale este eficientă în detectarea:
- Anomalii cromozomiale: Aproape toate anomaliile cromozomiale, inclusiv sindromul Down, trisomia 13, trisomia 18 și anomaliile cromozomilor sexuali (sindromul Turner și Klinefelter). Acuratețea testului pentru aceste afecțiuni depășește 99%.
- Boli genetice: Câteva sute de boli genetice, precum fibroza chistică, siclemia și boala Tay-Sachs. Deși testul nu este efectuat pentru a verifica toate aceste boli, el poate identifica prezența lor dacă există un risc crescut pentru o afecțiune specifică.
Este important de menționat că, spre deosebire de amniocenteză, biopsia de vilozități coriale nu poate detecta defectele de tub neural, cum ar fi spina bifida și anencefalia. În cazul în care se optează pentru CVS, se recomandă efectuarea unui test de screening prenatal în trimestrul al doilea pentru a evalua riscul acestor afecțiuni, care pot fi, în mare parte, identificate printr-o ecografie detaliată de trimestru 2.
Mozaicism Placentar: O Situație Specială
În aproximativ 1% din cazuri, biopsia de vilozități coriale poate releva un mozaicism placentar. Aceasta înseamnă că doar o parte dintre celulele din placentă sunt afectate, restul având un set cromozomial normal. Forma clinică a sindromului Down, de exemplu, va fi influențată de numărul celulelor afectate. În situația unui mozaicism placentar, se va recomanda amniocenteza și, posibil, alte teste suplimentare pentru a confirma sau infirma afectarea fătului.
Factori care Cresc Riscul de Afecțiuni Genetice
Anumiți factori pot crește probabilitatea apariției unui copil cu o boală genetică sau anomalie cromozomială:
- Rezultate anormale la testele de screening de trimestru 1 sau la screeningul translucenței nucale.
- Rezultate ecografice care indică un defect structural asociat cu o anomalie cromozomială.
- Dacă unul dintre părinți este purtător al unei boli genetice recesive (ex. fibroză chistică, siclemie).
- Istoricul unei sarcini anterioare cu un copil diagnosticat cu boală genetică sau anomalie cromozomială.
- Vârsta maternă înaintată: riscul de anomalii cromozomiale crește odată cu vârsta mamei. De exemplu, probabilitatea de a avea un copil cu sindrom Down crește de la 1:1040 la 25 de ani la 1:75 la 40 de ani.
Consiliere Genetică și Alegerea Testelor Prenatale
Înainte de a lua decizia privind testarea prenatală, este recomandat un consult la un medic genetician. Acesta poate oferi informații detaliate despre:
- Probabilitatea ca fătul să aibă o anumită afecțiune.
- Impactul bolii asupra vieții copilului (dezvoltare fizică, mentală, calitatea vieții).
- Opțiunile de tratament, atât în timpul sarcinii, cât și după naștere.
Discuția cu medicul genetician ajută la deciderea dacă se vor efectua teste de screening non-invazive, teste de diagnostic invazive (amniocenteză sau biopsie de vilozități coriale) sau dacă nu se va recurge la nicio formă de testare.
Alegerea Între Amniocenteză și Biopsia de Vilozități Coriale
Ambele teste pot diagnostica boli genetice și anomalii cromozomiale. Alegerea depinde de mai mulți factori:
- Biopsia de vilozități coriale se efectuează mai devreme în sarcină (săptămânile 10-12), oferind rezultate rapide. Acest lucru poate fi benefic pentru liniștea părinților sau pentru a lua o decizie informată în primul trimestru, dacă este necesară întreruperea sarcinii.
- Dacă se preferă așteptarea rezultatelor testului de screening prenatal din trimestrul al doilea (cvadruplu test), amniocenteza va fi singura opțiune invazivă disponibilă.
- În cazul unui risc crescut de defecte de tub neural, se recomandă amniocenteza, deoarece CVS nu poate diagnostica aceste afecțiuni.
- Riscul de avort asociat cu CVS este ușor mai mare decât la amniocenteză, însă acest risc este minim atunci când procedurile sunt efectuate în centre medicale cu experiență de către medici specializați.
Amniocenteza şi biopsia de vilozităţi coriale. De ce sunt importante?
Cum se Efectuează Biopsia de Vilozități Coriale?
Procedura implică recoltarea unei mici cantități de țesut placentar. Procesul include:
- Pregătirea: Pielea abdomenului este curățată și dezinfectată pentru a minimiza riscul de infecție. Se utilizează ecografia transabdominală pentru a localiza fătul, placenta și organele adiacente.
- Anestezia: Se administrează anestezie locală.
- Recoltarea probei: Sub ghidaj ecografic, un ac este introdus prin piele, peretele abdominal și peretele uterin, până la nivelul placentei. Cu ajutorul aspirației, se prelevează o cantitate mică de țesut placentar într-un mediu steril.
- Transportul probei: Eprubeta cu țesut este trimisă la laborator pentru analiză.
Procedura propriu-zisă durează aproximativ 5-10 minute. În cazul femeilor Rh-negative cu partener Rh-pozitiv, se administrează imunoglobulină anti-Rh după procedură, pentru a preveni incompatibilitatea Rh.

Perioada Post-Procedurală
După efectuarea biopsiei de vilozități coriale, se recomandă:
- Evitarea efortului fizic intens, a ridicării de greutăți și a călătoriilor cu avionul timp de două-trei zile.
- Repaus la domiciliu, ideal cu ajutorul unei persoane de încredere.
Pot apărea crampe abdominale ușoare pentru 1-2 zile. Semne de alarmă care necesită contactarea imediată a medicului includ durere severă, sângerare vaginală abundentă sau pierdere de lichid amniotic, febră sau frisoane.
Rezultatele Testului
Rezultatele biopsiei de vilozități coriale sunt, de obicei, disponibile după aproximativ 3 săptămâni. În acest interval, celulele placentare sunt cultivate în medii speciale pentru a permite multiplicarea lor și analiza cromozomială sau genetică. În unele cazuri, se pot obține rezultate preliminare mai rapid, prin tehnici precum testul FISH (hibridizare fluorescentă in situ), pentru detectarea unor probleme specifice.
Se poate afla și sexul copilului în urma acestui test.
Ce se Întâmplă Dacă Rezultatele Sunt Anormale?
În cazul unui diagnostic confirmat al unei afecțiuni genetice, se recomandă un consult suplimentar cu un medic specialist genetician. Acesta va oferi informații detaliate despre boală și va discuta cu părinții despre opțiunile disponibile, inclusiv continuarea sarcinii sau întreruperea acesteia.
Ce Sunt Testele Invazive în Sarcină?
Testele invazive în sarcină implică o mică intervenție medicală pentru recoltarea de probe biologice, oferind informații precise pentru diagnosticul prenatal. Amniocenteza și biopsia de vilozități coriale sunt exemple de astfel de teste, care nu sunt standard și se efectuează doar la indicația medicului, prezentând riscuri, spre deosebire de metodele non-invazive precum ecografiile.
Biopsia de Vilozități Coriale (CVS)
Presupune recoltarea unei mici porțiuni de țesut placentar pentru analiză genetică. Acest țesut conține ADN-ul fătului, oferind informații esențiale.
Amniocenteza
Este o procedură invazivă ce constă în recoltarea unei cantități mici de lichid amniotic. Lichidul conține celule fetale cu material genetic, permițând analiza genetică.
Amniocenteza se efectuează, de regulă, după săptămâna 15 de sarcină, iar pașii procedurii sunt similari cu cei ai biopsiei de vilozități coriale, implicând puncția cu un ac sub control ecografic.
Riscuri Asociate Testelor Invazive
Deși riscurile sunt prezente, acestea reprezintă o posibilitate, nu o certitudine. Discuția cu medicul va acoperi:
- Riscul de avort spontan (aproximativ 1 din 100 de cazuri).
- Posibilitatea repetării procedurii (în cazuri rare, când proba nu este adecvată pentru analiză).
- Limitările prelucrării probei și interpretarea rezultatelor.
- Impactul emoțional și practic al primirii unui diagnostic.
Există un risc mai mic de 1 la 1000 pentru infecții severe sau alte complicații.
Așteptări Înainte și După Procedură
Procedura în sine durează un minut. Este posibil să apară o ușoară senzație de anxietate. Se recomandă prezența unei persoane de sprijin. Mâncatul înainte și după procedură nu este contraindicat. Crampele abdominale ușoare sunt normale. Disconfortul poate fi gestionat cu paracetamol. Nu este necesar repaus la pat, dar activitățile fizice intense trebuie evitate.
Medicul trebuie contactat urgent în caz de durere persistentă, febră, frisoane, sângerare vaginală abundentă sau pierdere de lichid amniotic.
Testele Invazive în Sarcinile Gemelare
Aceste proceduri pot fi efectuate și în sarcinile gemelare, dar cu un grad mai ridicat de complexitate. Există posibilitatea recoltării de probe de la fiecare făt individual sau, în cazuri rare, prelevarea a două probe de la același făt. Riscul de avort sau naștere prematură este dublu în sarcinile gemelare comparativ cu cele unice, iar în cazul unui avort, există posibilitatea pierderii ambilor bebeluși.
Rezultate Posibile
Rezultatele se eliberează, de obicei, în două etape: un prim rezultat în aproximativ 3 zile (pentru anomalii comune) și un al doilea în 2 săptămâni (pentru anomalii rare). Majoritatea rezultatelor sunt negative (fătul nu prezintă malformația căutată), dar unele pot fi pozitive.
Ce Tipuri de Sindroame Genetice Se Depistează?
Testele invazive pot identifica o gamă largă de sindroame genetice, inclusiv sindromul Down, Edwards, Patau, precum și alte anomalii cromozomiale și boli genetice.
Alte Considerații
- Grupă sanguină Rh-negativă: Se administrează imunoglobulină anti-D pentru a preveni incompatibilitatea.
- Infecții cu HIV, hepatita B/C: Testele pot crește riscul de transmitere a infecției către făt, situație ce necesită discuție medicală.
În cazul confirmării unei afecțiuni genetice, este esențială susținerea din partea partenerului și a echipei medicale specializate în medicină materno-fetală.
tags: #biopsia #de #vilozitati #coriale #bvc